Ecografía
La ecografía médica incluye técnicas de diagnóstico (principalmente técnicas de imagen) mediante ultrasonidos, así como aplicaciones terapéuticas de los ultrasonidos. En el diagnóstico, se utiliza para crear una imagen de las estructuras internas del cuerpo, como tendones, músculos, articulaciones, vasos sanguíneos y órganos internos, para medir algunas características (p. ej., distancias y velocidades) o para generar un sonido audible informativo. Su objetivo suele ser encontrar una fuente de enfermedad o excluir patología. El uso de ultrasonido para producir imágenes visuales para medicina se llama ultrasonografía médica o simplemente ecografía. La práctica de examinar a las mujeres embarazadas mediante ultrasonido se llama ultrasonografía obstétrica y fue un desarrollo temprano de la ultrasonografía clínica.
El ultrasonido se compone de ondas de sonido con frecuencias que son significativamente más altas que el rango del oído humano (>20,000 Hz). Las imágenes ultrasónicas, también conocidas como sonogramas, se crean enviando pulsos de ultrasonido al tejido mediante una sonda. Los pulsos de ultrasonido se hacen eco de los tejidos con diferentes propiedades de reflexión y se devuelven a la sonda que los registra y los muestra como una imagen.
Se pueden formar muchos tipos diferentes de imágenes. La más común es una imagen en modo B (brillo), que muestra la impedancia acústica de una sección transversal bidimensional de tejido. Otros tipos muestran el flujo sanguíneo, el movimiento del tejido a lo largo del tiempo, la ubicación de la sangre, la presencia de moléculas específicas, la rigidez del tejido o la anatomía de una región tridimensional.
En comparación con otras modalidades de imágenes médicas, el ultrasonido tiene varias ventajas. Proporciona imágenes en tiempo real, es portátil y, por lo tanto, se puede llevar junto a la cama. Tiene un costo sustancialmente más bajo que otras estrategias de imágenes y no utiliza radiación ionizante dañina. Los inconvenientes incluyen varios límites en su campo de visión, la necesidad de la cooperación del paciente, la dependencia del físico del paciente, la dificultad para obtener imágenes de estructuras oscurecidas por el hueso, el aire o los gases, y la necesidad de un operador calificado, generalmente con capacitación profesional. Debido a estos inconvenientes, las implementaciones novedosas de ultrasonido portátiles están ganando popularidad. Estos dispositivos en miniatura monitorean continuamente los signos vitales y alertan ante la aparición de signos tempranos de anormalidad.
La ecografía (ultrasonografía) se usa ampliamente en medicina. Es posible realizar tanto procedimientos diagnósticos como terapéuticos, utilizando la ecografía para guiar procedimientos intervencionistas como biopsias o drenaje de acumulaciones de líquido, que pueden ser tanto diagnósticos como terapéuticos. Los ecografistas son profesionales médicos que realizan exploraciones que tradicionalmente son interpretadas por radiólogos, médicos que se especializan en la aplicación e interpretación de modalidades de imágenes médicas, o por cardiólogos en el caso de la ultrasonografía cardíaca (ecocardiografía). Cada vez más, los médicos y otros profesionales de la salud que brindan atención directa al paciente utilizan ultrasonido en la práctica de consultorio y hospital (ultrasonido en el punto de atención).
La ecografía es eficaz para obtener imágenes de los tejidos blandos del cuerpo. Las estructuras superficiales, como los músculos, los tendones, los testículos, las mamas, las glándulas tiroides y paratiroides, y el cerebro neonatal se obtienen imágenes a frecuencias más altas (7–18 MHz), lo que proporciona una mejor resolución lineal (axial) y horizontal (lateral). Las estructuras más profundas, como el hígado y el riñón, se obtienen imágenes a frecuencias más bajas (1 a 6 MHz) con una resolución axial y lateral más baja como precio de una penetración más profunda en el tejido.
Se puede usar un transductor de ultrasonido de propósito general para la mayoría de los propósitos de imágenes, pero algunas situaciones pueden requerir el uso de un transductor especializado. La mayoría de los exámenes de ultrasonido se realizan utilizando un transductor en la superficie del cuerpo, pero a menudo es posible mejorar la visualización si se puede colocar un transductor dentro del cuerpo. Para este propósito, se emplean comúnmente transductores de uso especial, que incluyen transductores transvaginales, endorrectales y transesofágicos. En el extremo, se pueden montar transductores muy pequeños en catéteres de pequeño diámetro y colocarlos dentro de los vasos sanguíneos para obtener imágenes de las paredes y la enfermedad de esos vasos.
Tipos
Varios modos de ultrasonido se utilizan en imágenes médicas. Estos son:
- Modo A: El modo A (modo de amplitud) es el más simple. Un solo transductor escanea una línea a través del cuerpo con los ecos representados en la pantalla en función de la profundidad. El ultrasonido terapéutico dirigido a un tumor o cálculo específico es en modo A, para permitir un enfoque preciso de la energía de la onda destructiva.
- Modo B o modo 2D: en el modo B (modo de brillo), una matriz lineal de transductores escanea simultáneamente un plano a través del cuerpo que se puede ver como una imagen bidimensional en la pantalla. Más comúnmente conocido como modo 2D ahora.
- B-flow es un modo que resalta digitalmente los reflectores en movimiento (principalmente glóbulos rojos) mientras suprime las señales del tejido estacionario circundante. Puede visualizar la sangre que fluye y los tejidos estacionarios circundantes simultáneamente. Por lo tanto, es una alternativa o complemento a la ecografía Doppler para visualizar el flujo sanguíneo.
- Modo C: una imagen en modo C se forma en un plano normal a una imagen en modo B. Se utiliza una puerta que selecciona datos de una profundidad específica de una línea de modo A; luego, el transductor se mueve en el plano 2D para muestrear toda la región a esta profundidad fija. Cuando el transductor atraviesa el área en espiral, se puede escanear un área de 100 cm en unos 10 segundos.
- Modo M: en el modo M (modo de movimiento), los pulsos se emiten en rápida sucesión, cada vez que se toma una imagen en modo A o en modo B. Con el tiempo, esto es análogo a grabar un video en ultrasonido. A medida que los límites de los órganos que producen reflejos se mueven en relación con la sonda, esto se puede utilizar para determinar la velocidad de las estructuras de órganos específicos.
- Modo Doppler: este modo utiliza el efecto Doppler para medir y visualizar el flujo sanguíneo.
- Color Doppler: la información de velocidad se presenta como una superposición codificada por colores en la parte superior de una imagen en modo B
- Doppler de onda continua (CW): la información Doppler se muestrea a lo largo de una línea a través del cuerpo y se presentan todas las velocidades detectadas en cada punto de tiempo (en una línea de tiempo)
- Doppler de onda pulsada (PW): la información Doppler se muestrea de solo un pequeño volumen de muestra (definido en una imagen 2D) y se presenta en una línea de tiempo
- Dúplex: El término se refiere al hecho de que se utilizan 2 modos de ultrasonidos simultáneamente, estos son generalmente presentaciones simultáneas de información 2D (modo B) y Doppler PW/Doppler color.
- Triplex: cuando la imagen 2D (modo B) y el doppler color se combinan con el doppler espectral, se convierte en un ultrasonido triplex. En la imagen triplex, colocar un cursor en cualquier punto da la lectura espectral del punto debajo de la imagen.
- Modo inversión de pulsos: Se emiten dos pulsos sucesivos de signo contrario y luego se restan entre sí. Esto implica que cualquier constituyente que responda linealmente desaparecerá mientras que los gases con compresibilidad no lineal se destacan. La inversión de impulsos también se puede utilizar de forma similar al modo armónico; vea abajo:
- Modo armónico: un transductor emite pulsos ultrasónicos fundamentales en el cuerpo y un haz angosto central de sobretono armónico se refleja de vuelta después de pasar a través de los tejidos corporales. Cuando se activa el modo armónico, solo se detecta este estrecho haz de pulsos. Se eliminan los pulsos ultrasónicos fundamentales y los pulsos dispersos. Así, las resoluciones laterales y de contraste se mejoran con este modo.
Usos
Anestesiología
En anestesiología, el ultrasonido se usa comúnmente para guiar la colocación de agujas al inyectar soluciones anestésicas locales en la proximidad de los nervios identificados dentro de la imagen de ultrasonido (bloqueo de nervios). También se utiliza para el acceso vascular, como la canulación de grandes venas centrales y para la canulación arterial difícil. Los neuroanestesiólogos utilizan con frecuencia el Doppler transcraneal para obtener información sobre la velocidad del flujo en los vasos cerebrales basales.
Angiología (vascular)
En angiología o medicina vascular, la ecografía dúplex (imágenes en modo B combinada con medición de flujo Doppler) se utiliza para diagnosticar enfermedades arteriales y venosas. Esto es particularmente importante en posibles problemas neurológicos, donde la ecografía carotídea se usa comúnmente para evaluar el flujo sanguíneo y la estenosis potencial o sospechada en las arterias carótidas, mientras que el Doppler transcraneal se usa para obtener imágenes del flujo en las arterias intracerebrales.
El ultrasonido intravascular (IVUS) utiliza un catéter especialmente diseñado con una sonda de ultrasonido miniaturizada unida a su extremo distal, que luego se introduce dentro de un vaso sanguíneo. El extremo proximal del catéter se conecta a un equipo de ultrasonido computarizado y permite la aplicación de tecnología de ultrasonido, como un transductor piezoeléctrico o un transductor ultrasónico micromecanizado capacitivo, para visualizar el endotelio de los vasos sanguíneos en individuos vivos.
En el caso del problema común y potencialmente grave de los coágulos de sangre en las venas profundas de la pierna, la ecografía juega un papel clave en el diagnóstico, mientras que la ultrasonografía de la insuficiencia venosa crónica de las piernas se centra en las venas más superficiales para ayudar a planificar las intervenciones adecuadas. para aliviar los síntomas o mejorar la cosmética.
Cardiología (corazón)
La ecocardiografía es una herramienta esencial en cardiología, ya que ayuda en la evaluación de la función de las válvulas cardíacas, como estenosis o insuficiencia, fuerza de contracción del músculo cardíaco e hipertrofia o dilatación de las cavidades principales. (ventrículo y aurícula)
Medicina de emergencia
El ultrasonido en el punto de atención tiene muchas aplicaciones en medicina de emergencia. Estos incluyen diferenciar las causas cardíacas de las pulmonares de disnea aguda, y el examen Focused Assessment with Sonography for Trauma (FAST), ampliado para incluir la evaluación de hemoperitoneo significativo o taponamiento pericárdico después de un trauma (EFAST). Otros usos incluyen ayudar a diferenciar las causas del dolor abdominal, como cálculos biliares y renales. Los Programas de Residencia en Medicina de Emergencia tienen un historial sustancial de promover el uso de ultrasonido al lado de la cama durante la capacitación de los médicos.
Gastroenterología/Cirugía colorrectal
Tanto la ecografía abdominal como la endoanal se utilizan con frecuencia en gastroenterología y cirugía colorrectal. En la ecografía abdominal, se pueden obtener imágenes de los órganos principales del abdomen, como el páncreas, la aorta, la vena cava inferior, el hígado, la vesícula biliar, los conductos biliares, los riñones y el bazo. Sin embargo, las ondas de sonido pueden bloquearse por el gas en el intestino y atenuarse en diferentes grados por la grasa, lo que a veces limita las capacidades de diagnóstico. El apéndice a veces se puede ver cuando está inflamado (p. ej., apendicitis) y la ecografía es la opción de imagen inicial, evitando la radiación si es posible, aunque con frecuencia es necesario seguir con otros métodos de imagen como la TC. La ecografía endoanal se usa particularmente en la investigación de síntomas anorrectales como la incontinencia fecal o la defecación obstruida.Toma imágenes de la anatomía perianal inmediata y es capaz de detectar defectos ocultos como el desgarro del esfínter anal. La ecografía de los tumores hepáticos permite tanto la detección como la caracterización.
Ginecología y Obstetricia
La ecografía ginecológica examina los órganos pélvicos femeninos (específicamente el útero, los ovarios y las trompas de Falopio), así como la vejiga, los anexos y la bolsa de Douglas. Utiliza transductores diseñados para abordajes a través de la pared abdominal inferior, curvilíneos y sectoriales, y transductores especiales como el ultrasonido Transvaginal.
La ecografía obstétrica fue desarrollada originalmente a fines de la década de 1950 y 1960 por Sir Ian Donald y se usa comúnmente durante el embarazo para verificar el desarrollo y la presentación del feto. Se puede usar para identificar muchas condiciones que podrían ser potencialmente dañinas para la madre y/o el bebé y que posiblemente permanezcan sin diagnosticar o con un diagnóstico tardío en ausencia de una ecografía. Actualmente se cree que el riesgo de retraso en el diagnóstico es mayor que el pequeño riesgo, si lo hay, asociado con someterse a una ecografía. Sin embargo, se desaconseja su uso para fines no médicos, como videos y fotos fetales de "recuerdo".
La ecografía obstétrica se utiliza principalmente para:
- Fecha del embarazo (edad gestacional)
- Confirmar viabilidad fetal
- Determinar la ubicación del feto, intrauterino vs ectópico
- Comprobar la ubicación de la placenta en relación con el cuello uterino
- Comprobar el número de fetos (embarazo múltiple)
- Compruebe si hay anomalías físicas importantes.
- Evaluar el crecimiento fetal (para evidencia de restricción del crecimiento intrauterino (RCIU))
- Compruebe el movimiento fetal y los latidos del corazón.
- Determinar el sexo del bebé.
Según el Comité Europeo de Seguridad de Ultrasonido Médico (ECMUS)
Los exámenes ultrasónicos sólo deben ser realizados por personal competente, capacitado y actualizado en materia de seguridad. El ultrasonido produce calentamiento, cambios de presión y alteraciones mecánicas en el tejido. Los niveles de diagnóstico de ultrasonido pueden producir aumentos de temperatura que son peligrosos para los órganos sensibles y el embrión/feto. Se han informado efectos biológicos de origen no térmico en animales pero, hasta la fecha, no se han demostrado tales efectos en humanos, excepto cuando está presente un agente de contraste de microburbujas.
No obstante, se debe tener cuidado de usar ajustes de baja potencia y evitar la exploración de ondas pulsadas del cerebro fetal a menos que esté específicamente indicado en embarazos de alto riesgo.
Las cifras publicadas para el período 2005-2006 por el Gobierno del Reino Unido (Departamento de Salud) muestran que los exámenes de ultrasonido no obstétricos constituyeron más del 65% del número total de exámenes de ultrasonido realizados.
Hemodinámica (circulación sanguínea)
La velocidad de la sangre se puede medir en varios vasos sanguíneos, como la arteria cerebral media o la aorta descendente, mediante sondas Doppler de ultrasonido relativamente económicas y de bajo riesgo conectadas a monitores portátiles. Estos proporcionan una evaluación mínimamente invasiva del flujo sanguíneo no invasiva o transcutánea (sin perforación). Los ejemplos comunes son Doppler transcraneal, Doppler esofágico y Doppler supraesternal.
Otorrinolaringología (cabeza y cuello)
La mayoría de las estructuras del cuello, incluidas las glándulas tiroides y paratiroides, los ganglios linfáticos y las glándulas salivales, se visualizan bien mediante ultrasonido de alta frecuencia con detalles anatómicos excepcionales. La ecografía es la modalidad de imagen preferida para los tumores y las lesiones tiroideas, y su uso es importante en la evaluación, la planificación preoperatoria y la vigilancia posoperatoria de los pacientes con cáncer de tiroides. Muchas otras condiciones benignas y malignas en la cabeza y el cuello pueden diferenciarse, evaluarse y tratarse con la ayuda de ultrasonido de diagnóstico y procedimientos guiados por ultrasonido.
Neonatología
En neonatología, el Doppler transcraneal se puede utilizar para la evaluación básica de anomalías estructurales intracerebrales, sospecha de hemorragia, ventriculomegalia o hidrocefalia y lesiones anóxicas (leucomalacia periventricular). Se puede realizar a través de los puntos blandos del cráneo de un recién nacido (Fontanelle) hasta que estos se cierran por completo aproximadamente al año de edad, momento en el cual han formado una barrera acústica prácticamente impenetrable para el ultrasonido. El sitio más común para la ecografía craneal es la fontanela anterior. Cuanto más pequeña es la fontanela, más se compromete la imagen.
Oftalmología (ojos)
En oftalmología y optometría, existen dos formas principales de examen de la vista mediante ultrasonido:
- La biometría de ultrasonido A-scan se conoce comúnmente como A-scan (escaneo de amplitud). El modo A proporciona datos sobre la longitud del ojo, que es un factor determinante importante en los trastornos comunes de la vista, especialmente para determinar la potencia de una lente intraocular después de la extracción de cataratas.
- La ultrasonografía B-scan, o B-scan, es una exploración en modo B que produce una vista transversal del ojo y la órbita. Su uso en el servicio de urgencias para el diagnóstico oportuno de afecciones como desprendimiento de retina o vítreo, hemorragias retinianas y vítreas y cuerpos extraños intraoculares es común e importante.
Neumología (pulmones)
El ultrasonido se usa para evaluar los pulmones en una variedad de entornos que incluyen cuidados intensivos, medicina de emergencia, cirugía de trauma, así como medicina general. Esta modalidad de imágenes se utiliza al lado de la cama o en la mesa de examen para evaluar una serie de anomalías pulmonares diferentes, así como para guiar procedimientos como la toracocentesis (drenaje de líquido pleural (derrame)), la biopsia por aspiración con aguja y la colocación del catéter. Aunque el aire presente en los pulmones no permite una buena penetración de las ondas de ultrasonido, se puede utilizar la interpretación de artefactos específicos creados en la superficie pulmonar para detectar anomalías.
Fundamentos de la ecografía pulmonar
- La superficie pulmonar normal: La superficie pulmonar está compuesta de pleura visceral y parietal. Estas dos superficies generalmente se juntan y forman la línea pleural, que es la base de la ecografía pulmonar (o pleural). Esta línea es visible a menos de un centímetro por debajo de la línea de las costillas en la mayoría de los adultos. En la ecografía, se visualiza como una línea horizontal hiperecogénica (de color blanco brillante) si la sonda de ultrasonido se aplica de forma perpendicular a la piel.
- Artefactos: la ecografía pulmonar se basa en artefactos, que de otro modo se considerarían un obstáculo en la obtención de imágenes. El aire bloquea el haz de ultrasonido y, por lo tanto, la visualización del propio tejido pulmonar sano con este modo de imagen no es práctica. En consecuencia, los médicos y los ecografistas han aprendido a reconocer los patrones que crean los haces de ultrasonido al obtener imágenes de tejido pulmonar sano versus enfermo. Tres artefactos comúnmente vistos y utilizados en la ecografía pulmonar incluyen deslizamiento pulmonar, líneas A y líneas B.
- § Deslizamiento pulmonar: La presencia de deslizamiento pulmonar, que indica el brillo de la línea pleural que ocurre con el movimiento de la pleura visceral y parietal una contra la otra con la respiración (a veces descrito como "hormigas marchando"), es el hallazgo más importante en pacientes normales. pulmón aireado. El deslizamiento del pulmón indica que el pulmón está presente en la pared torácica y que el pulmón está funcionando.
- § Líneas A: cuando el haz de ultrasonido hace contacto con la línea pleural, se refleja hacia atrás creando una línea horizontal blanca brillante. Los artefactos de reverberación subsiguientes que aparecen como líneas horizontales igualmente espaciadas en la profundidad de la pleura son líneas A. En última instancia, las líneas A son un reflejo del haz de ultrasonido de la pleura con el espacio entre las líneas A correspondiente a la distancia entre la pleura parietal y la superficie de la piel. Las líneas A indican la presencia de aire, lo que significa que estos artefactos pueden estar presentes en un pulmón sano normal (y también en pacientes con neumotórax).
- § Líneas B : Las líneas B también son artefactos de reverberación. Se visualizan como líneas verticales hiperecogénicas que se extienden desde la pleura hasta el borde de la pantalla de ultrasonido. Estas líneas están bien definidas y son como un láser y, por lo general, no se desvanecen a medida que avanzan por la pantalla. En el pulmón normal se pueden ver algunas líneas B que se mueven junto con la pleura deslizante debido a las diferencias de impedancia acústica entre el agua y el aire. Sin embargo, las líneas B excesivas (tres o más) son anormales y suelen indicar una patología pulmonar subyacente.
Patología pulmonar valorada con ecografía
- Edema pulmonar: se ha demostrado que la ecografía pulmonar es muy sensible para la detección de edema pulmonar. Permite mejorar el diagnóstico y el tratamiento de pacientes en estado crítico, especialmente cuando se utiliza en combinación con la ecocardiografía. La característica ecográfica que está presente en el edema pulmonar son múltiples líneas B. Las líneas B pueden ocurrir en un pulmón sano; sin embargo, la presencia de 3 o más en las regiones pulmonares anterior o lateral siempre es anormal. En el edema pulmonar, las líneas B indican un aumento en la cantidad de agua contenida en los pulmones fuera de la vasculatura pulmonar. Las líneas B también pueden estar presentes en otras afecciones, como neumonía, contusión pulmonar e infarto de pulmón.Además, es importante señalar que existen múltiples tipos de interacciones entre la superficie pleural y la onda de ultrasonido que pueden generar artefactos con cierta similitud con las líneas B pero que no tienen significado patológico.
- Neumotórax: en entornos clínicos cuando se sospecha neumotórax, la ecografía pulmonar puede ayudar en el diagnóstico. En el neumotórax, el aire está presente entre las dos capas de la pleura y, por lo tanto, el deslizamiento pulmonar en la ecografía está ausente. El valor predictivo negativo para el deslizamiento pulmonar en la ecografía es de 99,2 a 100 %; brevemente, si hay deslizamiento pulmonar, se descarta un neumotórax de manera efectiva. Sin embargo, la ausencia de deslizamiento pulmonar no es necesariamente específica del neumotórax, ya que existen otras afecciones que también provocan este hallazgo, como el síndrome de dificultad respiratoria aguda, las consolidaciones pulmonares, las adherencias pleurales y la fibrosis pulmonar.
- Derrame pleural: la ecografía pulmonar es un método de imagen rentable, seguro y no invasivo que puede ayudar en la visualización y el diagnóstico rápidos de los derrames pleurales. Los derrames se pueden diagnosticar mediante una combinación de examen físico, percusión y auscultación del tórax. Sin embargo, estas técnicas de examen pueden complicarse por una variedad de factores, incluida la presencia de ventilación mecánica, la obesidad o la posición del paciente, todo lo cual reduce la sensibilidad del examen físico. En consecuencia, la ecografía pulmonar puede ser una herramienta adicional para complementar la radiografía simple de tórax y la TC de tórax. Los derrames pleurales en la ecografía aparecen como imágenes estructurales dentro del tórax en lugar de un artefacto. Por lo general, tendrán cuatro bordes distintos, incluida la línea pleural, dos sombras de costillas y un borde profundo.En pacientes en estado crítico con derrame pleural, la ecografía puede guiar los procedimientos que incluyen la inserción de agujas, la toracocentesis y la inserción de un tubo torácico.
- Estadificación del cáncer de pulmón: en neumología, las sondas de ultrasonido endobronquial (EBUS) se aplican a sondas endoscópicas flexibles estándar y las utilizan los neumólogos para permitir la visualización directa de las lesiones endobronquiales y los ganglios linfáticos antes de la aspiración transbronquial con aguja. Entre sus muchos usos, EBUS ayuda en la estadificación del cáncer de pulmón al permitir el muestreo de ganglios linfáticos sin necesidad de una cirugía mayor.
- COVID-19: la ecografía pulmonar ha demostrado ser útil en el diagnóstico de COVID-19, especialmente en los casos en los que no se dispone de otras investigaciones.
Tracto urinario
El ultrasonido se usa rutinariamente en urología para determinar la cantidad de líquido retenido en la vejiga de un paciente. En una ecografía pélvica, las imágenes incluyen el útero y los ovarios o la vejiga urinaria en las mujeres. En los hombres, una ecografía proporcionará información sobre la vejiga, la próstata o los testículos (por ejemplo, para distinguir con urgencia la epididimitis de la torsión testicular). En hombres jóvenes, se utiliza para distinguir las masas testiculares más benignas (varicocele o hidrocele) del cáncer testicular, que es curable pero debe tratarse para preservar la salud y la fertilidad. Hay dos métodos para realizar una ecografía pélvica: externa o internamente. La ecografía pélvica interna se realiza por vía transvaginal (en una mujer) o por vía transrectal (en un hombre).También se utiliza para diagnosticar y, con mayor frecuencia, para tratar (descomponer) cálculos renales o cristales renales (nefrolitiasis).
Pene y escroto
La ecografía escrotal se utiliza en la evaluación del dolor testicular y puede ayudar a identificar masas sólidas.
La ecografía es un excelente método para el estudio del pene, como indicado en traumatismos, priapismo, disfunción eréctil o sospecha de enfermedad de Peyronie.
Musculoesquelético
La ecografía musculoesquelética se utiliza para examinar tendones, músculos, nervios, ligamentos, masas de tejido blando y superficies óseas. Es útil para diagnosticar esguinces de ligamentos, distensiones musculares y patología articular. Es una alternativa o complemento a las imágenes de rayos X en la detección de fracturas de muñeca, codo y hombro para pacientes de hasta 12 años (sonografía de fractura).
La ecografía cuantitativa es una prueba musculoesquelética adjunta para la enfermedad miopática en niños; estimaciones de la masa corporal magra en adultos; medidas indirectas de la calidad muscular (es decir, la composición del tejido) en adultos mayores con sarcopenia
El ultrasonido también se puede usar para guiar la aguja en inyecciones en músculos o articulaciones, como en la inyección en la articulación de la cadera guiada por ultrasonido.
Riñones
En nefrología, la ultrasonografía de los riñones es esencial en el diagnóstico y manejo de enfermedades relacionadas con los riñones. Los riñones se examinan fácilmente y la mayoría de los cambios patológicos se distinguen con ecografía. Es una ayuda accesible, versátil, relativamente económica y rápida para la toma de decisiones en pacientes con síntomas renales y para la orientación en la intervención renal. Mediante el uso de imágenes en modo B, la evaluación de la anatomía renal se realiza fácilmente y la ecografía se utiliza a menudo como guía de imágenes para las intervenciones renales. Además, se han introducido aplicaciones novedosas en ecografía renal con ultrasonido mejorado con contraste (CEUS), elastografía e imágenes de fusión. Sin embargo, la ecografía renal tiene ciertas limitaciones, y se deben considerar otras modalidades, como la TC (CECT) y la RM, para obtener imágenes complementarias en la evaluación de la enfermedad renal.
Acceso Venoso
El acceso intravenoso, para la recolección de muestras de sangre para ayudar en el diagnóstico o la investigación de laboratorio, incluido el hemocultivo, o para la administración de líquidos intravenosos para el mantenimiento de fluidos de reemplazo o transfusión de sangre en pacientes más enfermos, es un procedimiento médico común. La necesidad de acceso intravenoso ocurre en el laboratorio de pacientes ambulatorios, en las unidades hospitalarias de pacientes hospitalizados y, de manera más crítica, en la sala de emergencias y la unidad de cuidados intensivos. En muchas situaciones, el acceso intravenoso puede requerirse repetidamente o durante un período de tiempo significativo. En estas últimas circunstancias, se introduce en la vena una aguja con un catéter suprayacente y luego se inserta el catéter de forma segura en la vena mientras se retira la aguja. Las venas elegidas se seleccionan con mayor frecuencia del brazo, pero en situaciones difíciles, es posible que sea necesario utilizar una vena más profunda del cuello (vena yugular externa) o de la parte superior del brazo (vena subclavia). Hay muchas razones por las que la selección de una veta adecuada puede ser problemática. Estos incluyen, entre otros, obesidad, lesiones previas en las venas por una reacción inflamatoria a "extracción de sangre" previa, lesiones previas en las venas por el uso recreativo de drogas.
En estas situaciones desafiantes, la inserción de un catéter en una vena ha sido de gran ayuda mediante el uso de ultrasonido. La unidad de ultrasonido puede ser 'basada en un carro' o 'portátil' utilizando un transductor lineal con una frecuencia de 10 a 15 megahercios. En la mayoría de las circunstancias, la elección de la vena estará limitada por el requisito de que la vena esté dentro de los 1,5 cm. de la superficie de la piel. El transductor puede colocarse longitudinal o transversalmente sobre la vena elegida. La mayoría de los programas de capacitación en ultrasonido ofrecen capacitación en ultrasonido para la canulación intravenosa.
Mecanismo
La creación de una imagen a partir del sonido tiene tres pasos: transmitir una onda de sonido, recibir ecos e interpretar esos ecos.
Produciendo una onda de sonido
Una onda de sonido es típicamente producida por un transductor piezoeléctrico encerrado en una carcasa de plástico. Los pulsos eléctricos fuertes y cortos de la máquina de ultrasonido impulsan el transductor a la frecuencia deseada. Las frecuencias pueden variar entre 1 y 18 MHz, aunque se han utilizado experimentalmente frecuencias de hasta 50-100 megahercios en una técnica conocida como biomicroscopía en regiones especiales, como la cámara anterior del ojo.
Los transductores de tecnología más antigua enfocaban su haz con lentes físicos.Los transductores de tecnología contemporánea utilizan técnicas de conjuntos de antenas digitales (elementos piezoeléctricos en el transductor producen ecos en diferentes momentos) para permitir que la máquina de ultrasonido cambie la dirección y la profundidad de enfoque. Cerca del transductor, el ancho del haz de ultrasonido casi es igual al ancho del transductor, después de alcanzar una distancia desde el transductor (longitud de la zona cercana o zona de Fresnel), el ancho del haz se reduce a la mitad del ancho del transductor, y luego el aumenta el ancho (longitud de la zona lejana o zona de Fraunhofer), donde la resolución lateral disminuye. Por lo tanto, cuanto mayor sea el ancho del transductor y mayor sea la frecuencia del ultrasonido, más larga será la zona de Fresnel y la resolución lateral se puede mantener a una mayor profundidad del transductor.Las ondas de ultrasonido viajan en pulsos. Por lo tanto, una longitud de pulso más corta requiere un mayor ancho de banda (mayor número de frecuencias) para constituir el pulso de ultrasonido.
Como se indicó, el sonido se enfoca ya sea por la forma del transductor, una lente frente al transductor o un conjunto complejo de pulsos de control del escáner de ultrasonido, en la técnica de formación de haces o filtrado espacial. Este enfoque produce una onda de sonido en forma de arco desde la cara del transductor. La onda viaja dentro del cuerpo y se enfoca a la profundidad deseada.
Los materiales en la parte frontal del transductor permiten que el sonido se transmita de manera eficiente al cuerpo (a menudo, una capa de goma, una forma de adaptación de impedancia). Además, se coloca un gel a base de agua entre la piel del paciente y la sonda para facilitar la transmisión de ultrasonidos al cuerpo. Esto se debe a que el aire provoca la reflexión total del ultrasonido; impidiendo la transmisión de ultrasonido al cuerpo.
La onda de sonido se refleja parcialmente desde las capas entre diferentes tejidos o se dispersa desde estructuras más pequeñas. Específicamente, el sonido se refleja en cualquier lugar donde haya cambios de impedancia acústica en el cuerpo: por ejemplo, células sanguíneas en plasma sanguíneo, pequeñas estructuras en órganos, etc. Algunas de las reflexiones regresan al transductor.
Recibiendo los ecos
El retorno de la onda de sonido al transductor resulta en el mismo proceso que el envío de la onda de sonido, pero a la inversa. La onda de sonido devuelta hace vibrar el transductor y el transductor convierte las vibraciones en pulsos eléctricos que viajan al escáner ultrasónico donde se procesan y transforman en una imagen digital.
Formando la imagen
Para hacer una imagen, el ecógrafo debe determinar dos características de cada eco recibido:
- Cuánto tiempo tardó en recibirse el eco desde que se transmitió el sonido. (Tiempo y distancia son equivalentes.)
- Qué fuerte era el eco.
Una vez que el escáner ultrasónico determina estos dos, puede localizar qué píxel de la imagen iluminar y con qué intensidad.
La transformación de la señal recibida en una imagen digital puede explicarse usando una hoja de cálculo en blanco como analogía. Primero imagine un transductor largo y plano en la parte superior de la hoja. Envíe pulsos por las 'columnas' de la hoja de cálculo (A, B, C, etc.). Escuche en cada columna por cualquier eco de retorno. Cuando se escucha un eco, observe cuánto tiempo tardó en regresar. Cuanto más larga sea la espera, más profunda será la fila (1,2,3, etc.). La fuerza del eco determina la configuración de brillo para esa celda (blanco para un eco fuerte, negro para un eco débil y distintos tonos de gris para todo lo que hay en el medio). Cuando todos los ecos se registran en la hoja, se tiene una imagen en escala de grises. se ha logrado
Visualización de la imagen
Las imágenes del escáner de ultrasonido se transfieren y muestran utilizando el estándar DICOM. Normalmente, se aplica muy poco procesamiento posterior.
Sonido en el cuerpo
La ultrasonografía (sonografía) utiliza una sonda que contiene múltiples transductores acústicos para enviar pulsos de sonido a un material. Cada vez que una onda de sonido encuentra un material con una densidad diferente (impedancia acústica), parte de la onda de sonido se dispersa, pero otra parte se refleja de regreso a la sonda y se detecta como un eco. Se mide el tiempo que tarda el eco en volver a la sonda y se utiliza para calcular la profundidad de la interfaz del tejido que provoca el eco. Cuanto mayor sea la diferencia entre las impedancias acústicas, mayor será el eco. Si el pulso golpea gases o sólidos, la diferencia de densidad es tan grande que la mayor parte de la energía acústica se refleja y se vuelve imposible avanzar más.
Las frecuencias utilizadas para la obtención de imágenes médicas están generalmente en el rango de 1 a 18 MHz. Las frecuencias más altas tienen una longitud de onda correspondientemente más pequeña y pueden usarse para hacer sonogramas más detallados. Sin embargo, la atenuación de la onda sonora aumenta a frecuencias más altas, por lo que la penetración de tejidos más profundos requiere una frecuencia más baja (3 a 5 MHz).
Es difícil penetrar profundamente en el cuerpo con la ecografía. Parte de la energía acústica se pierde cada vez que se forma un eco, pero la mayor parte (aproximadamente 
La velocidad del sonido varía a medida que viaja a través de diferentes materiales y depende de la impedancia acústica del material. Sin embargo, el instrumento sonográfico asume que la velocidad acústica es constante a 1540 m/s. Un efecto de esta suposición es que en un cuerpo real con tejidos no uniformes, el haz se desenfoca un poco y se reduce la resolución de la imagen.
Para generar una imagen 2-D, se barre el haz ultrasónico. Un transductor se puede barrer mecánicamente al girarlo o balancearlo, o se puede usar un transductor de matriz en fase 1-D para barrer el haz electrónicamente. Los datos recibidos se procesan y se utilizan para construir la imagen. La imagen es entonces una representación en 2D del corte en el cuerpo.
Las imágenes en 3D se pueden generar mediante la adquisición de una serie de imágenes en 2D adyacentes. Por lo general, se utiliza una sonda especializada que escanea mecánicamente un transductor de imagen 2D convencional. Sin embargo, dado que el escaneo mecánico es lento, es difícil generar imágenes en 3D de tejidos en movimiento. Recientemente, se han desarrollado transductores de matriz en fase 2-D que pueden barrer el haz en 3-D. Estos pueden generar imágenes más rápido e incluso se pueden usar para crear imágenes tridimensionales en vivo de un corazón que late.
La ecografía Doppler se utiliza para estudiar el flujo sanguíneo y el movimiento muscular. Las diferentes velocidades detectadas se representan en color para facilitar la interpretación, por ejemplo, válvulas cardíacas con fugas: la fuga se muestra como un destello de color único. Como alternativa, se pueden utilizar colores para representar las amplitudes de los ecos recibidos.
Expansiones
Una expansión adicional de la ecografía es la ecografía biplanar, en la que la sonda tiene dos planos 2D perpendiculares entre sí, lo que proporciona una localización y detección más eficientes. Además, una sonda omniplanar puede girar 180° para obtener múltiples imágenes. En la ecografía 3D, muchos planos 2D se suman digitalmente para crear una imagen tridimensional del objeto.
Ultrasonografía doppler
La ultrasonografía Doppler emplea el efecto Doppler para evaluar si las estructuras (generalmente sangre) se acercan o se alejan de la sonda y su velocidad relativa. Al calcular el cambio de frecuencia de un volumen de muestra particular, el flujo en una arteria o un chorro de sangre sobre una válvula cardíaca, se puede determinar y visualizar su velocidad y dirección, por ejemplo. Color Doppler es la medida de la velocidad por escala de color. Las imágenes Doppler color generalmente se combinan con imágenes en escala de grises (modo B) para mostrar imágenes de ecografía dúplex. Los usos incluyen:
- La ecocardiografía Doppler es el uso de la ecografía Doppler para examinar el corazón. Un ecocardiograma puede, dentro de ciertos límites, producir una evaluación precisa de la dirección del flujo sanguíneo y la velocidad de la sangre y el tejido cardíaco en cualquier punto arbitrario utilizando el efecto Doppler. Las mediciones de velocidad permiten la evaluación de las áreas y la función de las válvulas cardíacas, las comunicaciones anormales entre el lado izquierdo y derecho del corazón, la fuga de sangre a través de las válvulas (regurgitación valvular) y el cálculo del gasto cardíaco y la relación E/A (una medida de la presión arterial diastólica). disfunción). El ultrasonido mejorado con contraste que utiliza medios de contraste de microburbujas llenas de gas se puede usar para mejorar la velocidad u otras mediciones de interés relacionadas con el flujo.
- El Doppler transcraneal (TCD) y el Doppler color transcraneal (TCCD) miden la velocidad del flujo sanguíneo a través de los vasos sanguíneos del cerebro a través del cráneo. Son útiles en el diagnóstico de émbolos, estenosis, vasoespasmo de una hemorragia subaracnoidea (sangrado de un aneurisma roto) y otros problemas.
- Los monitores fetales Doppler utilizan el efecto Doppler para detectar los latidos del corazón del feto durante la atención prenatal. Estos son portátiles y algunos modelos también muestran la frecuencia cardíaca en latidos por minuto (BPM). El uso de este monitor a veces se conoce como auscultación Doppler. El monitor fetal Doppler se conoce comúnmente simplemente como Doppler o Doppler fetal y proporciona información similar a la proporcionada por un estetoscopio fetal.
Ultrasonografía de contraste (imágenes de contraste de ultrasonido)
Un medio de contraste para ultrasonografía médica es una formulación de microburbujas gaseosas encapsuladas para aumentar la ecogenicidad de la sangre, descubierta por el Dr. Raymond Gramiak en 1968 y denominada ultrasonido mejorado con contraste. Esta modalidad de imágenes médicas de contraste se usa en todo el mundo, para ecocardiografía en particular en los Estados Unidos y para radiología por ultrasonido en Europa y Asia.
El medio de contraste basado en microburbujas se administra por vía intravenosa en el torrente sanguíneo del paciente durante el examen de ecografía. Debido a su tamaño, las microburbujas quedan confinadas en los vasos sanguíneos sin extravasarse hacia el líquido intersticial. Por lo tanto, un medio de contraste de ultrasonido es puramente intravascular, lo que lo convierte en un agente ideal para obtener imágenes de la microvasculatura de órganos con fines de diagnóstico. Un uso clínico típico de la ecografía de contraste es la detección de un tumor metastásico hipervascular, que muestra una captación de contraste (cinética de la concentración de microburbujas en la circulación sanguínea) más rápida que el tejido biológico sano que rodea el tumor.Existen otras aplicaciones clínicas que utilizan contraste, como en la ecocardiografía para mejorar la delimitación del ventrículo izquierdo para visualizar la contractibilidad del músculo cardíaco después de un infarto de miocardio. Finalmente, han surgido aplicaciones en perfusión cuantitativa (medida relativa del flujo sanguíneo) para identificar la respuesta temprana del paciente al tratamiento farmacológico anticanceroso (metodología y estudio clínico de la Dra. Nathalie Lassau en 2011), permitiendo determinar las mejores opciones terapéuticas oncológicas.
En la práctica oncológica de la ultrasonografía de contraste médico, los médicos utilizan "imágenes paramétricas de firmas vasculares" inventadas por el Dr. Nicolas Rognin en 2010. Este método se concibe como una herramienta de diagnóstico asistido por cáncer, que facilita la caracterización de un tumor sospechoso (maligno versus benigno) en un Organo. Este método se basa en la ciencia computacional médica para analizar una secuencia de tiempo de imágenes de contraste de ultrasonido, un video digital grabado en tiempo real durante el examen del paciente. Se aplican dos pasos de procesamiento de señal consecutivos a cada píxel del tumor:
- cálculo de una firma vascular (diferencia de captación de contraste con respecto al tejido sano que rodea el tumor);
- clasificación automática de la firma vascular en un único parámetro, este último codificado en uno de los cuatro colores siguientes:
- verde para hiperrealce continuo (captación de contraste superior a la del tejido sano),
- azul para hiporealce continuo (captación de contraste inferior a la del tejido sano),
- rojo para hiperrealce rápido (captación de contraste antes que el tejido sano) o
- amarillo para hiporealce rápido (captación de contraste después del tejido sano).
Una vez que se completa el procesamiento de la señal en cada píxel, se muestra un mapa espacial a color del parámetro en un monitor de computadora, que resume toda la información vascular del tumor en una sola imagen llamada imagen paramétrica (consulte la última figura del artículo de prensacomo ejemplos clínicos). Los médicos interpretan esta imagen paramétrica en función de la coloración predominante del tumor: el rojo indica una sospecha de malignidad (riesgo de cáncer), el verde o el amarillo, una alta probabilidad de benignidad. En el primer caso (sospecha de tumor maligno), el médico suele prescribir una biopsia para confirmar el diagnóstico o una tomografía computarizada como segunda opinión. En el segundo caso (casi seguro de tumor benigno), sólo se necesita un seguimiento con una ecografía de contraste unos meses después. Los principales beneficios clínicos son evitar una biopsia sistémica (con riesgos inherentes a los procedimientos invasivos) de tumores benignos o un examen de tomografía computarizada que exponga al paciente a la radiación de rayos X. El método de imágenes paramétricas de firmas vasculares demostró ser eficaz en humanos para la caracterización de tumores en el hígado.En un contexto de cribado del cáncer, este método podría ser potencialmente aplicable a otros órganos como la mama o la próstata.
Ultrasonografía molecular (imágenes moleculares por ultrasonido)
El futuro actual de la ultrasonografía de contraste está en la imagen molecular y se esperan aplicaciones clínicas potenciales en la detección del cáncer para detectar tumores malignos en su etapa más temprana de aparición. La ultrasonografía molecular (o imagen molecular por ultrasonido) utiliza microburbujas específicas diseñadas originalmente por el Dr. Alexander Klibanov en 1997;dichas microburbujas dirigidas se unen o se adhieren específicamente a los microvasos tumorales dirigiéndose a la expresión biomolecular del cáncer (sobreexpresión de ciertas biomoléculas que se produce durante la neoangiogénesis o la inflamación en tumores malignos). Como resultado, unos minutos después de su inyección en la circulación sanguínea, las microburbujas seleccionadas se acumulan en el tumor maligno; facilitando su localización en una única imagen ecográfica de contraste. En 2013, el Dr. Hessel Wijkstra completó el primer ensayo clínico exploratorio en humanos para el cáncer de próstata en Ámsterdam, Países Bajos.
En la ultrasonografía molecular, se aplica la técnica de la fuerza de radiación acústica (también utilizada para la elastografía de ondas de corte) para empujar literalmente las microburbujas dirigidas hacia la pared de los microvasos; demostrado por primera vez por el Dr. Paul Dayton en 1999. Esto permite la maximización de la unión al tumor maligno; las microburbujas dirigidas están en contacto más directo con las biomoléculas cancerosas expresadas en la superficie interna de los microvasos tumorales. En la etapa de investigación científica preclínica, la técnica de fuerza de radiación acústica se implementó como prototipo en sistemas de ultrasonido clínico y se validó in vivo en modos de imagen 2D y 3D.
Elastografía (imágenes de elasticidad por ultrasonido)
El ultrasonido también se usa para la elastografía, que es una modalidad de imagen relativamente nueva que mapea las propiedades elásticas del tejido blando. Esta modalidad surgió en las últimas dos décadas. La elastografía es útil en los diagnósticos médicos, ya que puede distinguir tejido sano de tejido no sano para órganos/crecimientos específicos. Por ejemplo, los tumores cancerosos suelen ser más duros que el tejido circundante y los hígados enfermos son más rígidos que los sanos.
Existen muchas técnicas de elastografía por ultrasonido.
Ultrasonografía intervencionista
La ecografía intervencionista implica biopsia, vaciamiento de líquidos, transfusión de sangre intrauterina (enfermedad hemolítica del recién nacido).
- Quistes tiroideos: la ecografía tiroidea de alta frecuencia (HFUS, por sus siglas en inglés) se puede usar para tratar varias afecciones de las glándulas. El quiste tiroideo recurrente que solía tratarse en el pasado con cirugía, puede tratarse de manera efectiva mediante un nuevo procedimiento llamado inyección percutánea de etanol o PEI. Con la colocación guiada por ecografía de una aguja de calibre 25 dentro del quiste y después de la evacuación del líquido del quiste, aproximadamente el 50 % del volumen del quiste se inyecta nuevamente en la cavidad, bajo estricta visualización de la punta de la aguja por parte del operador. El procedimiento tiene un 80% de éxito en la reducción del quiste a un tamaño diminuto.
- Ganglios linfáticos del cuello del cáncer de tiroides metastásico: HFUS también se puede usar para tratar los ganglios linfáticos del cuello del cáncer de tiroides metastásico que ocurren en pacientes que se niegan o ya no son candidatos para la cirugía. Se inyectan pequeñas cantidades de etanol bajo la colocación de una aguja guiada por ultrasonido. Antes de la inyección se realiza un estudio de flujo sanguíneo Doppler potenciado. El flujo de sangre puede destruirse y el nódulo quedar inactivo. Se puede erradicar el flujo sanguíneo visualizado por Doppler de potencia, y puede haber una caída en la prueba del marcador de sangre del cáncer, tiroglobulina, TG, a medida que el nódulo deja de funcionar. Otro uso intervencionista de HFUS es marcar un ganglio canceroso antes de la cirugía para ayudar a localizar el grupo de ganglios en la cirugía. Se inyecta una pequeña cantidad de colorante de metileno, bajo cuidadosa colocación guiada por ultrasonido de la aguja en la superficie anterior, pero no en el nódulo. El tinte será evidente para el cirujano de tiroides al abrir el cuello. Se puede realizar un procedimiento de localización similar con azul de metileno para localizar adenomas paratiroideos.
- Las inyecciones en las articulaciones pueden guiarse por ultrasonido médico, como en las inyecciones en la articulación de la cadera guiadas por ultrasonido.
Ultrasonografía de compresión
La ecografía de compresión es cuando la sonda se presiona contra la piel. Esto puede acercar la estructura objetivo a la sonda, aumentando la resolución espacial de la misma. La comparación de la forma de la estructura objetivo antes y después de la compresión puede ayudar en el diagnóstico.
Se utiliza en ultrasonografía de trombosis venosa profunda, donde la ausencia de compresibilidad venosa es un fuerte indicador de trombosis. La ecografía de compresión tiene alta sensibilidad y especificidad para detectar trombosis venosa profunda proximal en pacientes sintomáticos. Los resultados no son fiables cuando el paciente está asintomático, por ejemplo en pacientes ortopédicos postoperatorios de alto riesgo.
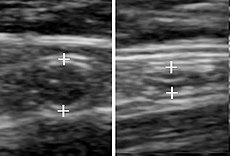 Un apéndice normal sin y con compresión. La ausencia de compresibilidad indica apendicitis.
Un apéndice normal sin y con compresión. La ausencia de compresibilidad indica apendicitis. La compresión se usa en este ultrasonógrafo para acercarse a la aorta abdominal, haciendo que la vena mesentérica superior y la vena cava inferior se vean más bien planas.
La compresión se usa en este ultrasonógrafo para acercarse a la aorta abdominal, haciendo que la vena mesentérica superior y la vena cava inferior se vean más bien planas.
Ultrasonografía panorámica
La ultrasonografía panorámica es la unión digital de múltiples imágenes de ultrasonido en una más amplia. Puede mostrar una anormalidad completa y mostrar su relación con las estructuras cercanas en una sola imagen.
Ultrasonografía multiparamétrica
La ultrasonografía multiparamétrica (mpUSS) combina múltiples técnicas de ultrasonido para producir un resultado compuesto. Por ejemplo, un estudio combinó el modo B, el Doppler color, la elastografía en tiempo real y la ecografía con contraste, logrando una precisión similar a la de la resonancia magnética multiparamétrica.
Imagen de la velocidad del sonido
Las imágenes de velocidad del sonido (SoS) tienen como objetivo encontrar la distribución espacial del SoS dentro del tejido. La idea es encontrar mediciones de retardo relativo para diferentes eventos de transmisión y resolver el problema de reconstrucción tomográfica de ángulo limitado utilizando mediciones de retardo y geometría de transmisión. En comparación con la elastografía de ondas de corte, las imágenes SoS tienen una mejor diferenciación de tejido ex vivo para tumores benignos y malignos.
Atributos
Al igual que con todas las modalidades de imagen, la ecografía tiene atributos positivos y negativos.
Fortalezas
- Las superficies de los músculos, los tejidos blandos y los huesos se visualizan muy bien, incluida la delineación de las interfaces entre los espacios sólidos y llenos de líquido.
- Las imágenes "en vivo" se pueden seleccionar dinámicamente, lo que permite el diagnóstico y la documentación a menudo rápidamente. Las imágenes en vivo también permiten biopsias o inyecciones guiadas por ultrasonido, lo que puede ser engorroso con otras modalidades de imágenes.
- Se puede demostrar la estructura del órgano.
- No se conocen efectos secundarios a largo plazo cuando se usa de acuerdo con las pautas, y la incomodidad es mínima.
- Capacidad para obtener imágenes de variaciones locales en las propiedades mecánicas de los tejidos blandos.
- El equipo está ampliamente disponible y es comparativamente flexible.
- Hay disponibles escáneres pequeños y fáciles de transportar que permiten realizar exámenes al lado de la cama.
- Los transductores se han vuelto relativamente económicos en comparación con otros modos de investigación, como la tomografía computarizada de rayos X, DEXA o resonancia magnética.
- La resolución espacial es mejor en los transductores de ultrasonido de alta frecuencia que en la mayoría de las otras modalidades de imagen.
- El uso de una interfaz de investigación de ultrasonido puede ofrecer un método flexible, en tiempo real y relativamente económico para capturar los datos necesarios para propósitos de investigación específicos de caracterización de tejidos y desarrollo de nuevas técnicas de procesamiento de imágenes.
Debilidades
- Los dispositivos ecográficos tienen problemas para penetrar en el hueso. Por ejemplo, la ecografía del cerebro adulto es actualmente muy limitada.
- La ecografía funciona muy mal cuando hay gas entre el transductor y el órgano de interés, debido a las diferencias extremas en la impedancia acústica. Por ejemplo, el gas que recubre el tracto gastrointestinal a menudo dificulta la ecografía del páncreas. Sin embargo, las imágenes pulmonares pueden ser útiles para delimitar derrames pleurales, detectar insuficiencia cardíaca y neumonía.
- Incluso en ausencia de hueso o aire, la profundidad de penetración de los ultrasonidos puede verse limitada según la frecuencia de las imágenes. En consecuencia, puede haber dificultades para obtener imágenes de estructuras profundas en el cuerpo, especialmente en pacientes obesos.
- La calidad de la imagen y la precisión del diagnóstico están limitadas en pacientes obesos y la grasa subcutánea suprayacente atenúa el haz de sonido. Se requiere un transductor de frecuencia más baja con una resolución más baja posterior.
- El método depende del operador. Se necesita habilidad y experiencia para adquirir imágenes de buena calidad y hacer diagnósticos precisos.
- No hay una imagen de exploración como ocurre con la TC y la RM. Una vez que se ha adquirido una imagen, no existe una manera exacta de saber qué parte del cuerpo se tomó la imagen.
- El 80% de los ecografistas sufren lesiones por esfuerzos repetitivos (RSI) o los llamados trastornos musculoesqueléticos relacionados con el trabajo (WMSD) debido a malas posiciones ergonómicas.
Riesgos y efectos secundarios
La ecografía generalmente se considera una imagen segura, y las Organizaciones Mundiales de la Salud afirman:"La ecografía de diagnóstico se reconoce como una modalidad de imagen segura, eficaz y muy flexible capaz de proporcionar información clínicamente relevante sobre la mayoría de las partes del cuerpo de forma rápida y rentable".
Los estudios de ultrasonido de diagnóstico del feto generalmente se consideran seguros durante el embarazo. Sin embargo, este procedimiento de diagnóstico se debe realizar solo cuando existe una indicación médica válida, y se debe usar la configuración de exposición ultrasónica más baja posible para obtener la información de diagnóstico necesaria según el principio "tan bajo como sea razonablemente posible" o ALARP.
Aunque no hay evidencia de que el ultrasonido pueda ser dañino para el feto, las autoridades médicas generalmente desaconsejan enfáticamente la promoción, venta o arrendamiento de equipos de ultrasonido para hacer "videos fetales de recuerdo".
Estudios sobre la seguridad de los ultrasonidos
- Un metanálisis de varios estudios de ultrasonografía publicados en 2000 no encontró efectos nocivos estadísticamente significativos de la ultrasonografía. Se señaló que hay una falta de datos sobre los resultados sustantivos a largo plazo, como el neurodesarrollo.
- Un estudio de la Escuela de Medicina de Yale publicado en 2006 encontró una correlación pequeña pero significativa entre el uso prolongado y frecuente de ultrasonido y la migración neuronal anormal en ratones.
- Un estudio realizado en Suecia en 2001 ha demostrado que los efectos sutiles del daño neurológico relacionado con el ultrasonido estaban implicados en una mayor incidencia de zurdos en niños (un marcador de problemas cerebrales cuando no son hereditarios) y retrasos en el habla.
- Sin embargo, los hallazgos anteriores no se confirmaron en un estudio de seguimiento.
- Sin embargo, un estudio posterior, realizado en una muestra más grande de 8865 niños, estableció una asociación estadísticamente significativa, aunque débil, entre la exposición a la ecografía y el hecho de no ser diestro en el futuro.
Regulación
El equipo de ultrasonido terapéutico y de diagnóstico está regulado en los EE. UU. por la Administración de Alimentos y Medicamentos, y en todo el mundo por otras agencias reguladoras nacionales. La FDA limita la salida acústica usando varias métricas; en general, otras agencias aceptan las pautas establecidas por la FDA.
Actualmente, Nuevo México, Oregón y Dakota del Norte son los únicos estados de EE. UU. que regulan a los ecografistas médicos de diagnóstico. Los exámenes de certificación para ecografistas están disponibles en los EE. UU. a través de tres organizaciones: el Registro Estadounidense de Sonografía Médica de Diagnóstico, Cardiovascular Credentialing International y el Registro Estadounidense de Tecnólogos Radiológicos.
Las principales métricas reguladas son el índice mecánico (MI), una métrica asociada con el efecto biológico de cavitación, y el índice térmico (TI), una métrica asociada con el efecto biológico de calentamiento del tejido. La FDA requiere que la máquina no exceda los límites establecidos, que son razonablemente conservadores en un esfuerzo por mantener el ultrasonido de diagnóstico como una modalidad de imagen segura. Esto requiere una autorregulación por parte del fabricante en cuanto a la calibración de la máquina.
En la década de 1980, se lanzaron en la India tecnologías de detección de sexo y atención prenatal basadas en ultrasonido. Preocupado por su mal uso para el aborto selectivo por sexo, el gobierno de India aprobó la Ley de Técnicas de Diagnóstico Prenatal (PNDT) en 1994 para distinguir y regular los usos legales e ilegales de los equipos de ultrasonido. La ley fue enmendada nuevamente como la Ley de Técnicas de Diagnóstico Prenatal y Preconcepción (Regulación y Prevención del Uso Indebido) (PCPNDT) en 2004 para disuadir y castigar la detección prenatal del sexo y el aborto selectivo por sexo. Actualmente es ilegal y un delito punible en la India determinar o revelar el sexo de un feto utilizando un equipo de ultrasonido.
Historia
Después del descubrimiento de la piezoelectricidad por parte del físico francés Pierre Curie en 1880, se pudieron generar deliberadamente ondas ultrasónicas para la industria. En 1940, el físico acústico estadounidense Floyd Firestone ideó el primer dispositivo de imágenes por eco ultrasónico, el reflectoscopio supersónico, para detectar fallas internas en piezas fundidas de metal. En 1941, el neurólogo austriaco Karl Theo Dussik, en colaboración con su hermano, Friedrich, un físico, fue probablemente la primera persona en obtener imágenes ultrasónicas del cuerpo humano, delineando los ventrículos de un cerebro humano. La energía ultrasónica fue aplicada por primera vez al cuerpo humano con fines médicos por el Dr. George Ludwig en el Instituto de Investigación Médica Naval, Bethesda, Maryland, a fines de la década de 1940.El físico inglés John Wild (1914–2009) utilizó por primera vez el ultrasonido para evaluar el grosor del tejido intestinal ya en 1949; se le ha descrito como el "padre de la ecografía médica". Los avances posteriores tuvieron lugar simultáneamente en varios países, pero no fue hasta 1961 cuando el trabajo de David Robinson y George Kossoff en el Departamento de Salud de Australia dio como resultado el primer escáner ultrasónico de baño de agua comercialmente práctico. En 1963, Meyerdirk & Wright lanzó la producción del primer escáner de modo B comercial, portátil, de brazo articulado y de contacto compuesto, que hizo que el ultrasonido estuviera generalmente disponible para uso médico.
Francia
Léandre Pourcelot, investigador y docente del INSA (Institut National des Sciences Appliquées), Lyon, coeditó un informe en 1965 en la Académie des sciences, " Effet Doppler et mesure du débit sanguin " ("Efecto Doppler y medida de la sangre flujo"), la base de su diseño de un medidor de flujo Doppler en 1967.
Escocia
Los desarrollos paralelos en Glasgow, Escocia, por parte del profesor Ian Donald y sus colegas del Glasgow Royal Maternity Hospital (GRMH) llevaron a las primeras aplicaciones diagnósticas de la técnica. Donald era un obstetra con un "interés infantil en las máquinas, electrónicas y de otro tipo" confeso que, después de haber tratado a la esposa de uno de los directores de la empresa, fue invitado a visitar el Departamento de Investigación de los caldereros Babcock & Wilcox en Renfrew. Adaptó su equipo de ultrasonido industrial para realizar experimentos en varios especímenes anatómicos mórbidos y evaluar sus características ultrasónicas. Junto al físico médico Tom Brown [ Wikidata ].y el colega obstetra Dr. John MacVicar, Donald perfeccionó el equipo para permitir la diferenciación de la patología en pacientes voluntarios vivos. Estos hallazgos se informaron en The Lancet el 7 de junio de 1958 como "Investigación de masas abdominales por ultrasonido pulsado", posiblemente uno de los artículos más importantes publicados en el campo del diagnóstico por imágenes médicas.
En GRMH, el profesor Donald y el Dr. James Willocks refinaron sus técnicas para aplicaciones obstétricas, incluida la medición de la cabeza fetal para evaluar el tamaño y el crecimiento del feto. Con la apertura del nuevo Queen Mother's Hospital en Yorkhill en 1964, fue posible mejorar aún más estos métodos. El trabajo pionero del Dr. Stuart Campbell sobre cefalometría fetal llevó a que adquiriera estatus a largo plazo como el método definitivo de estudio del crecimiento fetal. A medida que se desarrolló aún más la calidad técnica de las exploraciones, pronto fue posible estudiar el embarazo de principio a fin y diagnosticar sus numerosas complicaciones, como el embarazo múltiple, anomalías fetales y placenta previa. Desde entonces, el ultrasonido de diagnóstico se ha importado a prácticamente todas las demás áreas de la medicina.
Suecia
La ultrasonografía médica fue utilizada en 1953 en la Universidad de Lund por el cardiólogo Inge Edler y el hijo de Gustav Ludwig Hertz, Carl Hellmuth Hertz, quien entonces era estudiante de posgrado en el departamento de física nuclear de la universidad.
Edler le había preguntado a Hertz si era posible usar un radar para observar el cuerpo, pero Hertz dijo que era imposible. Sin embargo, dijo, podría ser posible utilizar la ecografía. Hertz estaba familiarizado con el uso de reflectoscopios ultrasónicos de la invención del físico acústico estadounidense Floyd Firestone para pruebas de materiales no destructivos, y juntos Edler y Hertz desarrollaron la idea de aplicar esta metodología en medicina.
La primera medición exitosa de la actividad cardíaca se realizó el 29 de octubre de 1953, utilizando un dispositivo prestado de la empresa constructora de barcos Kockums en Malmö. El 16 de diciembre del mismo año se aplicó el método para generar un ecoencefalograma (sonda ultrasónica del cerebro). Edler y Hertz publicaron sus hallazgos en 1954.
Estados Unidos
En 1962, después de unos dos años de trabajo, Joseph Holmes, William Wright y Ralph Meyerdirk desarrollaron el primer escáner de modo B de contacto compuesto. Su trabajo había sido apoyado por los Servicios de Salud Pública de los Estados Unidos y la Universidad de Colorado. Wright y Meyerdirk dejaron la universidad para formar Physionic Engineering Inc., que lanzó el primer escáner de modo B de contacto compuesto de brazo articulado de mano comercial en 1963. Este fue el comienzo del diseño más popular en la historia de los escáneres de ultrasonido.
A fines de la década de 1960, el Dr. Gene Strandness y el grupo de bioingeniería de la Universidad de Washington realizaron una investigación sobre el ultrasonido Doppler como herramienta de diagnóstico para la enfermedad vascular. Eventualmente, desarrollaron tecnologías para usar imágenes dúplex, o Doppler junto con escaneo en modo B, para ver estructuras vasculares en tiempo real y al mismo tiempo proporcionar información hemodinámica.
La primera demostración de Doppler color fue realizada por Geoff Stevenson, quien estuvo involucrado en los primeros desarrollos y el uso médico de la energía ultrasónica Doppler desplazada.
Contenido relacionado
Psicobiología
Cloruro de suxametonio
Medicina Nuclear