Prostaglandina
Las prostaglandinas (PG) son un grupo de compuestos lipídicos fisiológicamente activos llamados eicosanoides que tienen diversos efectos similares a los de las hormonas en los animales. Se han encontrado prostaglandinas en casi todos los tejidos de humanos y otros animales. Se derivan enzimáticamente del ácido graso ácido araquidónico. Cada prostaglandina contiene 20 átomos de carbono, incluido un anillo de 5 carbonos. Son una subclase de eicosanoides y de la clase prostanoide de derivados de ácidos grasos.
Las diferencias estructurales entre las prostaglandinas explican sus diferentes actividades biológicas. Una prostaglandina dada puede tener efectos diferentes e incluso opuestos en diferentes tejidos en algunos casos. La capacidad de la misma prostaglandina para estimular una reacción en un tejido e inhibir la misma reacción en otro tejido está determinada por el tipo de receptor al que se une la prostaglandina. Actúan como factores autocrinos o paracrinos con sus células diana presentes en las inmediaciones del sitio de su secreción. Las prostaglandinas se diferencian de las hormonas endocrinas en que no se producen en un sitio específico sino en muchos lugares del cuerpo humano.
Las prostaglandinas son potentes vasodilatadores de acción local e inhiben la agregación de plaquetas sanguíneas. A través de su papel en la vasodilatación, las prostaglandinas también están implicadas en la inflamación. Se sintetizan en las paredes de los vasos sanguíneos y cumplen la función fisiológica de prevenir la formación innecesaria de coágulos, así como de regular la contracción del tejido muscular liso. Por el contrario, los tromboxanos (producidos por las células plaquetarias) son vasoconstrictores y facilitan la agregación plaquetaria. Su nombre proviene de su papel en la formación de coágulos (trombosis).
Las prostaglandinas específicas se nombran con una letra (que indica el tipo de estructura del anillo) seguida de un número (que indica el número de dobles enlaces en la estructura del hidrocarburo). Por ejemplo, la prostaglandina E1 se abrevia como PGE1 y la prostaglandina I2 se abrevia como PGI2.
Historia y nombre
Los estudios sistemáticos de las prostaglandinas comenzaron en 1930, cuando Kurzrock y Lieb descubrieron que el líquido seminal humano estimulaba o relajaba tiras de útero humano aislado. Notaron el hallazgo curioso de que los úteros de pacientes que habían tenido embarazos exitosos respondieron al líquido con relajación, mientras que los úteros de mujeres estériles respondieron con contracción al agregar este líquido seminal. El nombre prostaglandina deriva de la glándula prostática, elegida cuando la prostaglandina fue aislada por primera vez del líquido seminal en 1935 por el fisiólogo sueco Ulf von Euler, e independientemente por el fisiólogo irlandés-inglés Maurice Walter Goldblatt (1895–1967).). Se creía que las prostaglandinas formaban parte de las secreciones prostáticas y finalmente se descubrió que las producían las vesículas seminales. Posteriormente, se demostró que muchos otros tejidos secretan prostaglandinas y que realizan una variedad de funciones. Las primeras síntesis totales de prostaglandina F2α y prostaglandina E2 fueron reportadas por E. J. Corey en 1969, un logro por el cual recibió el Premio de Japón en 1989.
En 1971, se determinó que los fármacos similares a la aspirina podían inhibir la síntesis de prostaglandinas. Los bioquímicos Sune K. Bergström, Bengt I. Samuelsson y John R. Vane recibieron conjuntamente el Premio Nobel de Fisiología o Medicina de 1982 por su investigación sobre las prostaglandinas.
Bioquímica
Biosíntesis
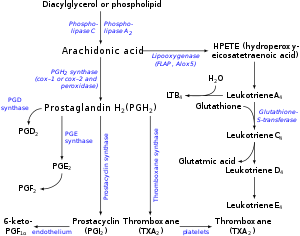
Las prostaglandinas se encuentran en la mayoría de los tejidos y órganos. Son producidos por casi todas las células nucleadas. Son mediadores de lípidos autocrinos y paracrinos que actúan sobre las plaquetas, el endotelio, el útero y los mastocitos. Se sintetizan en la célula a partir del ácido graso ácido araquidónico.
El ácido araquidónico se crea a partir del diacilglicerol a través de la fosfolipasa-A2, luego se lleva a la vía de la ciclooxigenasa o a la vía de la lipoxigenasa. La vía de la ciclooxigenasa produce tromboxano, prostaciclina y prostaglandina D, E y F. Alternativamente, la vía de la enzima lipoxigenasa es activa en leucocitos y macrófagos y sintetiza leucotrienos.
Liberación de prostaglandinas de la célula
Originalmente se creía que las prostaglandinas salían de las células por difusión pasiva debido a su alta lipofilicidad. El descubrimiento del transportador de prostaglandinas (PGT, SLCO2A1), que interviene en la captación celular de prostaglandinas, demostró que la difusión por sí sola no puede explicar la penetración de las prostaglandinas a través de la membrana celular. Ahora también se ha demostrado que la liberación de prostaglandina está mediada por un transportador específico, a saber, la proteína 4 de resistencia a múltiples fármacos (MRP4, ABCC4), un miembro de la superfamilia de transportadores de casetes de unión a ATP. Aún no está claro si MRP4 es el único transportador que libera prostaglandinas de las células.
Ciclooxigenasas
Las prostaglandinas se producen tras la oxigenación secuencial del ácido araquidónico, DGLA o EPA por las ciclooxigenasas (COX-1 y COX-2) y las prostaglandinas sintasas terminales. El dogma clásico es el siguiente:
- COX-1 es responsable de los niveles de base de prostaglandinas.
- COX-2 produce prostaglandinas a través de la estimulación.
Sin embargo, mientras que tanto la COX-1 como la COX-2 se encuentran en los vasos sanguíneos, el estómago y los riñones, la COX-2 aumenta los niveles de prostaglandina en escenarios de inflamación y crecimiento.
Prostaglandina E sintasa
La prostaglandina E2 (PGE2), la prostaglandina más abundante, se genera a partir de la acción de las prostaglandinas E sintasas sobre la prostaglandina H2 (prostaglandina H2, PGH 2). Se han identificado varias prostaglandinas E sintasas. Hasta la fecha, la prostaglandina E sintasa-1 microsomal emerge como una enzima clave en la formación de PGE2.
Otras prostaglandinas sintasas terminales
Se han identificado prostaglandinas sintasas terminales que son responsables de la formación de otras prostaglandinas. Por ejemplo, las prostaglandinas D sintasas hematopoyéticas y de lipocalina (hPGDS e lPGDS) son responsables de la formación de PGD2 a partir de PGH2. De manera similar, la prostaciclina (PGI2) sintasa (PGIS) convierte la PGH2 en PGI2. También se ha identificado una tromboxano sintasa (TxAS). La prostaglandina-F sintasa (PGFS) cataliza la formación de 9α,11β-PGF2α,β a partir de PGD2 y PGF2α a partir de PGH2 en presencia de NADPH. Esta enzima se ha cristalizado recientemente en complejo con PGD2 y bimatoprost (un análogo sintético de PGF2α).
Funciones
Actualmente hay diez receptores de prostaglandinas conocidos en varios tipos de células. Las prostaglandinas ligan una subfamilia de siete receptores transmembrana de la superficie celular, los receptores acoplados a proteína G. Estos receptores se denominan DP1-2, EP1-4, FP, IP1-2 y TP, y corresponden al receptor que se une a la prostaglandina correspondiente (p. ej., los receptores DP1-2 se unen a PGD2).
La diversidad de receptores significa que las prostaglandinas actúan sobre una variedad de células y tienen una amplia variedad de efectos, como:
- crear hormonas eicosanoides
- actúa en el centro termoregulador del hipotálamo para producir fiebre
- aumenta los comportamientos de apareamiento en peces dorados
- Las prostaglandinas se liberan durante la menstruación, debido a la destrucción de las células endometriales, y la consiguiente liberación de sus contenidos. La liberación de prostaglandinas y otros mediadores inflamatorios en el útero hace que el útero contraiga. Estas sustancias se consideran un factor importante en la dismenorrea primaria.
Tipos
La siguiente es una comparación de diferentes tipos de prostaglandina, incluida la prostaglandina I2 (prostaciclina; PGI2), la prostaglandina D2 (PGD2), la prostaglandina E2 (PGE2) y prostaglandina F2α (PGF2α).
| Tipo | Receptor | Tipo de receptor | Función |
|---|---|---|---|
| PGI2 | IP | Gs |
|
| PGD2 | PTGDR (DP1) y CRTH2 (DP2) | GPCR |
|
| PGE2 | EP1 | Gq |
|
| EP2 | Gs |
| |
| EP3 | Gi |
| |
| No especificada |
| ||
| PGF2α | FP | Gq |
|
Papel en la farmacología
Inhibición
Ejemplos de antagonistas de prostaglandinas son:
- NSAIDs (cicloxigenasa inhibida) y COX-2 inhibidores selectivos o coxibs
- Corticosteroides (inhibición de producción de fosfolipasa A2)
- Las prostaglandinas de Cyclopentenone pueden desempeñar un papel en la inhibición de la inflamación
Usos clínicos
Las prostaglandinas sintéticas se utilizan:
- Inducir el parto (parturición) o el aborto (PGE)2 o PGF2, con o sin mifepristone, un antagonista progesterona)
- Inducción del trabajo
- Para evitar el cierre de ductus arteriosus en recién nacidos con defectos cardíacos cianóticos particulares (PGE1)
- Como vasodilatador en el síndrome de Raynaud severo o isquemia de un miembro
- Hipertensión pulmonar
- En el tratamiento de glaucoma (como en la solución bimatoprost ofthalmic, un análogo de prostamida sintética con actividad hipotensiva ocular) (PGF2α)
- Tratar la disfunción eréctil o en la rehabilitación del pene después de la cirugía (PGE1 como alprostadil).
- Para medir el tamaño del pene erecto en un ambiente clínico
- Para tratar la unión de huevo en aves pequeñas
Síntesis
La síntesis original de las prostaglandinas F2α y E2 se muestra a continuación. Implica una reacción de Diels-Alder que establece la estereoquímica relativa de tres estereocentros contiguos en el núcleo de prostaglandina ciclopentano.
Estimulantes de prostaglandinas
La exposición al frío y los DIU pueden aumentar la producción de prostaglandinas.
Contenido relacionado
Flunitrazepam
Clamidia
Alfonso María Jakob