Lobotomía
Una lobotomía, o leucotomía, es una forma de tratamiento neuroquirúrgico para un trastorno psiquiátrico o neurológico (p. ej., epilepsia) que consiste en cortar las conexiones en el cerebro la corteza prefrontal. La cirugía hace que se corten la mayoría de las conexiones hacia y desde la corteza prefrontal, la parte anterior de los lóbulos frontales del cerebro.
En el pasado, este tratamiento se usaba para tratar trastornos psiquiátricos como un procedimiento convencional en algunos países. El procedimiento fue controvertido desde su uso inicial, en parte debido a la falta de reconocimiento de la gravedad y la cronicidad de las enfermedades psiquiátricas graves y duraderas, por lo que se afirmó que era un tratamiento inadecuado.
El autor del procedimiento, el neurólogo portugués António Egas Moniz, compartió el Premio Nobel de Fisiología o Medicina de 1949 por el "descubrimiento del valor terapéutico de la leucotomía en ciertas psicosis", aunque la concesión del premio ha sido objeto de controversia.
El uso del procedimiento aumentó drásticamente desde principios de la década de 1940 hasta la década de 1950; para 1951, se habían realizado casi 20.000 lobotomías en los Estados Unidos y proporcionalmente más en el Reino Unido. Se realizaron más lobotomías en mujeres que en hombres: un estudio de 1951 encontró que casi el 60% de los pacientes estadounidenses con lobotomía eran mujeres, y datos limitados muestran que el 74% de las lobotomías en Ontario entre 1948 y 1952 se realizaron en pacientes femeninas. A partir de la década de 1950, la lobotomía comenzó a abandonarse, primero en la Unión Soviética y Europa. El término se deriva del griego: λοβός lobos "lóbulo" y τομή tomē "cortar, rebanar".
Efectos
Me doy cuenta de que esta operación tendrá poco efecto en su condición mental pero estoy dispuesto a hacerlo con la esperanza de que ella será más cómoda y más fácil de cuidar.
— Comentarios añadidos al formulario de consentimiento para una operación de lobotomía en "Helaine Strauss", el seudónimo utilizado para "un paciente en un hospital privado de élite".
Históricamente, los pacientes de lobotomía, inmediatamente después de la cirugía, a menudo estaban estuporosos, confusos e incontinentes. Algunos desarrollaron un apetito enorme y ganaron un peso considerable. Las convulsiones fueron otra complicación común de la cirugía. Se hizo hincapié en la formación de los pacientes en las semanas y meses posteriores a la cirugía.
El objetivo de la operación era reducir los síntomas de los trastornos mentales y se reconoció que esto se lograba a expensas de la personalidad y el intelecto de la persona. El psiquiatra británico Maurice Partridge, que realizó un estudio de seguimiento de 300 pacientes, dijo que el tratamiento lograba sus efectos "reduciendo la complejidad de la vida psíquica". Después de la operación, se redujeron la espontaneidad, la capacidad de respuesta, la autoconciencia y el autocontrol. La actividad fue reemplazada por la inercia, y la mayoría de las personas quedaron emocionalmente embotadas y restringidas en su rango intelectual.
Las consecuencias de la operación han sido descritas como "mixtas". Algunos pacientes fallecieron como consecuencia de la operación y otros se suicidaron posteriormente. Algunos quedaron gravemente dañados en el cerebro. Otros pudieron salir del hospital o se volvieron más manejables dentro del hospital. Unas pocas personas lograron volver al trabajo responsable, mientras que en el otro extremo, las personas quedaron con discapacidades graves e incapacitantes. La mayoría de las personas caían en un grupo intermedio, con alguna mejoría de sus síntomas pero también con déficits emocionales e intelectuales a los que se adaptaban mejor o peor. En promedio, hubo una tasa de mortalidad de aproximadamente el 5% durante la década de 1940.
El procedimiento de lobotomía podría tener graves efectos negativos en la personalidad y la capacidad de funcionar de forma independiente del paciente. Los pacientes de lobotomía a menudo muestran una marcada reducción en la iniciativa y la inhibición. También pueden mostrar dificultad para imaginarse a sí mismos en la posición de los demás debido a la disminución de la cognición y al desapego de la sociedad.
Walter Freeman acuñó el término "infancia inducida quirúrgicamente" y lo usaba constantemente para referirse a los resultados de la lobotomía. La operación dejó a las personas con una "personalidad infantil"; un período de maduración conduciría entonces, según Freeman, a la recuperación. En una memoria inédita, describió cómo "la personalidad del paciente cambió de alguna manera con la esperanza de hacerlo más dócil a las presiones sociales bajo las cuales se supone que vive". Describió a una mujer de 29 años como, después de la lobotomía, una "paciente sonriente, perezosa y satisfactoria con la personalidad de una ostra". que no recordaba el nombre de Freeman y servía café sin parar de una tetera vacía. Cuando sus padres tuvieron dificultades para lidiar con su comportamiento, Freeman aconsejó un sistema de recompensas (helados) y castigos (bofetadas).
Historia
A principios del siglo XX, la cantidad de pacientes que residían en hospitales psiquiátricos aumentó significativamente, mientras que había pocos tratamientos médicos efectivos disponibles. La lobotomía fue una de una serie de terapias físicas radicales e invasivas desarrolladas en Europa en ese momento que marcaron una ruptura con una cultura psiquiátrica de nihilismo terapéutico que había prevalecido desde finales del siglo XIX. El nuevo "heroico" Las terapias físicas ideadas durante esta era experimental, incluida la terapia palúdica para la paresia general de los locos (1917), la terapia del sueño profundo (1920), la terapia de choque con insulina (1933), la terapia de choque con cardiazol (1934) y la terapia electroconvulsiva (1938), ayudó para imbuir a la profesión psiquiátrica entonces terapéuticamente moribunda y desmoralizada con un sentido renovado de optimismo en la curabilidad de la locura y la potencia de su oficio. El éxito de las terapias de choque, a pesar del considerable riesgo que representaban para los pacientes, también ayudó a acomodar a los psiquiatras a formas cada vez más drásticas de intervención médica, incluida la lobotomía.
El historiador clínico Joel Braslow argumenta que desde la terapia contra la malaria hasta la lobotomía, las terapias físicas psiquiátricas "se acercan cada vez más al interior del cerebro" con este órgano ocupando cada vez más el "centro del escenario como fuente de enfermedad y lugar de curación". Para Roy Porter, una vez el decano de la historia médica, las intervenciones psiquiátricas a menudo violentas e invasivas desarrolladas durante las décadas de 1930 y 1940 son indicativas del deseo bien intencionado de los psiquiatras de encontrar algún medio médico para aliviar el sufrimiento de la gran cantidad de pacientes luego en los hospitales psiquiátricos y también la relativa falta de poder social de esos mismos pacientes para resistir las intervenciones cada vez más radicales y hasta temerarias de los médicos de manicomio. Muchos médicos, pacientes y familiares de la época creían que, a pesar de las consecuencias potencialmente catastróficas, los resultados de la lobotomía eran aparentemente positivos en muchos casos o, al menos, se consideraban como tales cuando se comparaban con la aparente alternativa de la institucionalización a largo plazo. La lobotomía siempre ha sido controvertida, pero durante un período de la medicina convencional, incluso fue agasajada y considerada como un remedio legítimo de último recurso para categorías de pacientes que de otro modo se consideraban sin esperanza. Hoy en día, la lobotomía se ha convertido en un procedimiento despreciado, sinónimo de barbarie médica y un ejemplo ejemplar de pisoteo médico de los pacientes. derechos.
Psicocirugía temprana
Antes de la década de 1930, los médicos individuales habían experimentado con poca frecuencia con operaciones quirúrgicas novedosas en el cerebro de personas consideradas dementes. En particular, en 1888, el psiquiatra suizo Gottlieb Burckhardt inició lo que comúnmente se considera el primer intento sistemático de psicocirugía humana moderna. Operó a seis pacientes crónicos bajo su cuidado en el Swiss Préfargier Asylum, extrayéndoles secciones de la corteza cerebral. La decisión de Burckhardt de operar se basó en tres puntos de vista generalizados sobre la naturaleza de la enfermedad mental y su relación con el cerebro. Primero, la creencia de que la enfermedad mental era de naturaleza orgánica y reflejaba una patología cerebral subyacente; luego, que el sistema nervioso estaba organizado según un modelo asociacionista que comprendía un sistema de entrada o aferente (un centro sensorial), un sistema de conexión donde se producía el procesamiento de la información (un centro de asociación) y un sistema de salida o eferente (un centro motor); y, finalmente, una concepción modular del cerebro mediante la cual las facultades mentales discretas estaban conectadas a regiones específicas del cerebro. La hipótesis de Burckhardt era que al crear deliberadamente lesiones en regiones del cerebro identificadas como centros de asociación, podría sobrevenir una transformación en el comportamiento. Según su modelo, los enfermos mentales podrían experimentar "excitaciones anormales en calidad, cantidad e intensidad" en las regiones sensoriales del cerebro y esta estimulación anormal se transmitiría luego a las regiones motoras dando lugar a la patología mental. Razonó, sin embargo, que la extracción de material de cualquiera de las zonas sensoriales o motoras podría dar lugar a una "perturbación funcional grave". En su lugar, al apuntar a los centros de asociación y crear una "zanja" alrededor de la región motora del lóbulo temporal, esperaba romper sus líneas de comunicación y así aliviar tanto los síntomas mentales como la experiencia de angustia mental.
Con la intención de mejorar los síntomas en aquellos con condiciones violentas e intratables en lugar de efectuar una cura, Burckhardt comenzó a operar a los pacientes en diciembre de 1888, pero tanto sus métodos quirúrgicos como sus instrumentos eran toscos y los resultados del procedimiento fueron mixtos en el mejor de los casos. Operó a seis pacientes en total y, según su propia evaluación, dos no experimentaron cambios, dos pacientes se calmaron, un paciente experimentó convulsiones epilépticas y murió unos días después de la operación, y un paciente mejoró. Las complicaciones incluyeron debilidad motora, epilepsia, afasia sensorial y "sordera a las palabras". Con una tasa de éxito del 50 por ciento, presentó los resultados en el Congreso Médico de Berlín y publicó un informe, pero la respuesta de sus colegas médicos fue hostil y no se sometió a más operaciones.
En 1912, dos médicos con sede en San Petersburgo, el destacado neurólogo ruso Vladimir Bekhterev y su colega estonio más joven, el neurocirujano Ludvig Puusepp, publicaron un artículo en el que revisaban una serie de intervenciones quirúrgicas que se habían realizado en enfermos mentales. Si bien en general trataron favorablemente estos esfuerzos, en su consideración de la psicocirugía reservaron un desprecio incesante por los experimentos quirúrgicos de Burckhardt de 1888 y opinaron que era extraordinario que un médico capacitado pudiera realizar un procedimiento tan poco sólido.
Hemos citado estos datos para mostrar no sólo cuán infundadas, sino también cuán peligrosas eran estas operaciones. No podemos explicar cómo su autor, titular de un título en medicina, podría llevarse a cabo...
Los autores olvidaron mencionar, sin embargo, que en 1910 el propio Puusepp había realizado una cirugía en los cerebros de tres pacientes con enfermedades mentales, seccionando la corteza entre los lóbulos frontal y parietal. Había abandonado estos intentos debido a los resultados insatisfactorios y esta experiencia probablemente inspiró la invectiva que se dirigió a Burckhardt en el artículo de 1912. En 1937, Puusepp, a pesar de sus críticas anteriores a Burckhardt, estaba cada vez más convencido de que la psicocirugía podía ser una intervención médica válida para los perturbados mentales. A fines de la década de 1930, trabajó en estrecha colaboración con el equipo de neurocirugía del Hospital Racconigi, cerca de Turín, para establecerlo como uno de los primeros e influyentes centros para la adopción de la leucotomía en Italia.
Desarrollo
La leucotomía se realizó por primera vez en 1935 bajo la dirección del neurólogo portugués (e inventor del término psicocirugía) António Egas Moniz. Al desarrollar un interés por primera vez en las condiciones psiquiátricas y su tratamiento somático a principios de la década de 1930, Moniz aparentemente concibió una nueva oportunidad de reconocimiento en el desarrollo de una intervención quirúrgica en el cerebro como tratamiento para la enfermedad mental.
Lóbulos frontales
La fuente de inspiración de la decisión de Moniz de arriesgarse con la psicocirugía se ha visto empañada por declaraciones contradictorias hechas sobre el tema por Moniz y otros, tanto contemporánea como retrospectivamente. La narrativa tradicional aborda la cuestión de por qué Moniz apuntó a los lóbulos frontales a modo de referencia al trabajo del neurocientífico de Yale John Fulton y, más dramáticamente, a una presentación que Fulton hizo con su colega junior Carlyle Jacobsen en el Segundo Congreso Internacional de Neurología celebrado en Londres en 1935. El área principal de investigación de Fulton fue sobre la función cortical de los primates y había establecido el primer laboratorio de neurofisiología de primates de Estados Unidos en Yale a principios de la década de 1930. En el Congreso de 1935, con la presencia de Moniz, Fulton y Jacobsen presentaron dos chimpancés, Becky y Lucy, que habían tenido lobectomías frontales y cambios posteriores en el comportamiento y la función intelectual. Según el relato del congreso de Fulton, explicaron que antes de la cirugía, ambos animales, y especialmente Becky, la más emocional de las dos, mostraban un 'comportamiento frustrante'. –es decir, tener berrinches que podrían incluir rodar por el suelo y defecar– si, debido a su bajo desempeño en un conjunto de tareas experimentales, no fueron recompensados. Luego de la extirpación quirúrgica de sus lóbulos frontales, el comportamiento de ambos primates cambió notablemente y Becky se tranquilizó hasta tal punto que, aparentemente, Jacobsen dijo que era como si se hubiera unido a un "culto a la felicidad". Durante la sección de preguntas y respuestas del periódico, se alega que Moniz, "sobresaltada" Fulton preguntando si este procedimiento podría extenderse a sujetos humanos que sufren de enfermedades mentales. Fulton dijo que respondió que, si bien era posible en teoría, seguramente era "demasiado formidable". una intervención para su uso en humanos.
Moniz comenzó sus experimentos con la leucotomía solo tres meses después de que el congreso reforzara la aparente relación de causa y efecto entre la presentación de Fulton y Jacobsen y la decisión del neurólogo portugués de operar los lóbulos frontales. Como autor de este relato, Fulton, a quien se ha atribuido en ocasiones como el padre de la lobotomía, pudo registrar más tarde que la técnica tuvo su verdadero origen en su laboratorio. Respaldando esta versión de los hechos, en 1949, el neurólogo de Harvard, Stanley Cobb, comentó durante su discurso presidencial ante la Asociación Neurológica Estadounidense que "rara vez en la historia de la medicina una observación de laboratorio se ha traducido tan rápida y dramáticamente en un procedimiento terapéutico". 34;. El informe de Fulton, escrito diez años después de los eventos descritos, no está, sin embargo, corroborado en el registro histórico y tiene poca semejanza con un relato anterior no publicado que escribió sobre el congreso. En esta narración anterior mencionó un intercambio privado incidental con Moniz, pero es probable que la versión oficial de su conversación pública que promulgó carezca de fundamento. De hecho, Moniz afirmó que había concebido la operación algún tiempo antes de su viaje a Londres en 1935, habiendo confiado a su colega menor, el joven neurocirujano Pedro Almeida Lima, ya en 1933 su idea psicoquirúrgica. El relato tradicional exagera la importancia de Fulton y Jacobsen en la decisión de Moniz de iniciar la cirugía del lóbulo frontal y omite el hecho de que un cuerpo detallado de investigación neurológica que surgió en ese momento sugirió a Moniz y a otros neurólogos y neurocirujanos que la cirugía en esta parte del cerebro podría producir cambios significativos en la personalidad de los enfermos mentales.
Los lóbulos frontales habían sido objeto de investigación y especulación científica desde finales del siglo XIX. La contribución de Fulton, si bien puede haber funcionado como fuente de apoyo intelectual, es en sí misma innecesaria e inadecuada como explicación de la resolución de Moniz de operar esta sección del cerebro. Bajo un modelo evolutivo y jerárquico de desarrollo cerebral, se había planteado la hipótesis de que aquellas regiones asociadas con un desarrollo más reciente, como el cerebro de los mamíferos y, muy especialmente, los lóbulos frontales, eran responsables de funciones cognitivas más complejas. Sin embargo, esta formulación teórica encontró poco apoyo de laboratorio, ya que la experimentación del siglo XIX no encontró cambios significativos en el comportamiento animal después de la extirpación quirúrgica o la estimulación eléctrica de los lóbulos frontales. Esta imagen del llamado "lóbulo silencioso" cambió en el período posterior a la Primera Guerra Mundial con la producción de informes clínicos de ex militares con trauma cerebral. El perfeccionamiento de las técnicas neuroquirúrgicas también facilitó los crecientes intentos de extirpar tumores cerebrales, tratar la epilepsia focal en humanos y condujo a una neurocirugía experimental más precisa en estudios con animales. Se informaron casos en los que los síntomas mentales se aliviaron después de la extirpación quirúrgica del tejido cerebral dañado o enfermo. La acumulación de estudios de casos médicos sobre cambios de comportamiento después de daños en los lóbulos frontales condujo a la formulación del concepto de Witzelsucht, que designaba una condición neurológica caracterizada por cierta hilaridad e infantilidad en quienes la padecen. La imagen de la función del lóbulo frontal que surgió de estos estudios se complicó por la observación de que los déficits neurológicos relacionados con el daño a un solo lóbulo podrían compensarse si el lóbulo opuesto permaneciera intacto. En 1922, el neurólogo italiano Leonardo Bianchi publicó un informe detallado sobre los resultados de lobectomías bilaterales en animales que apoyaba la afirmación de que los lóbulos frontales eran parte integral de la función intelectual y que su extirpación conducía a la desintegración de la personalidad del sujeto.. Este trabajo, aunque influyente, no estuvo exento de críticas debido a las deficiencias en el diseño experimental.
La primera lobectomía bilateral de un sujeto humano fue realizada por el neurocirujano estadounidense Walter Dandy en 1930. El neurólogo Richard Brickner informó sobre este caso en 1932, relatando que el receptor, conocido como 'Paciente A', mientras experimentaba un embotamiento del afecto, no tenía una disminución aparente en la función intelectual y parecía, al menos para el observador casual, perfectamente normal. Brickner concluyó a partir de esta evidencia que "los lóbulos frontales no son 'centros' para el intelecto". Estos resultados clínicos se replicaron en una operación similar realizada en 1934 por el neurocirujano Roy Glenwood Spurling y reportada por el neuropsiquiatra Spafford Ackerly. A mediados de la década de 1930, el interés por la función de los lóbulos frontales alcanzó su punto máximo. Esto se reflejó en el congreso neurológico de 1935 en Londres, que acogió como parte de sus deliberaciones, 'un simposio notable... sobre las funciones de los lóbulos frontales'. El panel estuvo presidido por Henri Claude, un neuropsiquiatra francés, quien comenzó la sesión revisando el estado de la investigación sobre los lóbulos frontales y concluyó que "alterar los lóbulos frontales modifica profundamente la personalidad de los sujetos". Este simposio paralelo contó con numerosas ponencias de neurólogos, neurocirujanos y psicólogos; entre estos estaba uno de Brickner, que impresionó mucho a Moniz, que nuevamente detallaba el caso del 'Paciente A'. El artículo de Fulton y Jacobsen, presentado en otra sesión de la conferencia sobre fisiología experimental, se destacó por vincular los estudios en animales y humanos sobre la función de los lóbulos frontales. Así, en el momento del Congreso de 1935, Moniz disponía de un cuerpo de investigación cada vez mayor sobre el papel de los lóbulos frontales que se extendía mucho más allá de las observaciones de Fulton y Jacobsen.
Moniz tampoco fue el único médico en la década de 1930 que contempló procedimientos dirigidos directamente a los lóbulos frontales. Aunque finalmente descartaron la cirugía cerebral por considerarla demasiado riesgosa, médicos y neurólogos como William Mayo, Thierry de Martel, Richard Brickner y Leo Davidoff, antes de 1935, consideraron la propuesta. Inspirado por el desarrollo de Julius Wagner-Jauregg de la terapia contra la malaria para el tratamiento de la paresia general de los dementes, el médico francés Maurice Ducosté informó en 1932 que había inyectado 5 ml de sangre contra la malaria directamente en los lóbulos frontales de más de 100 paréticos. pacientes a través de agujeros perforados en el cráneo. Afirmó que los paréticos inyectados mostraban signos de "mejoría mental y física indiscutible" y que los resultados para los pacientes psicóticos que se sometieron al procedimiento también fueron "alentadores". La inyección experimental de sangre palúdica inductora de fiebre en los lóbulos frontales también se reprodujo durante la década de 1930 en el trabajo de Ettore Mariotti y M. Sciutti en Italia y Ferdière Coulloudon en Francia. En Suiza, casi simultáneamente con el comienzo del programa de leucotomía de Moniz, el neurocirujano François Ody había extirpado todo el lóbulo frontal derecho de un paciente esquizofrénico catatónico. En Rumania, el procedimiento de Ody fue adoptado por Dimitri Bagdasar y Constantinesco trabajando en el Hospital Central de Bucarest. Ody, que retrasó la publicación de sus propios resultados durante varios años, luego reprendió a Moniz por afirmar haber curado a los pacientes a través de la leucotomía sin esperar a determinar si había habido una 'remisión duradera'.
Modelo neurológico
Los fundamentos teóricos de la psicocirugía de Moniz coincidían en gran medida con los del siglo XIX que habían informado la decisión de Burckhardt de extirpar materia del cerebro de sus pacientes. Aunque en sus escritos posteriores Moniz hizo referencia tanto a la teoría de la neurona de Ramón y Cajal como al reflejo condicionado de Ivan Pavlov, en esencia simplemente interpretó esta nueva investigación neurológica en términos de la vieja teoría psicológica del asociacionismo. Sin embargo, difería significativamente de Burckhardt en que no creía que hubiera ninguna patología orgánica en el cerebro de los enfermos mentales, sino que sus vías neuronales estaban atrapadas en circuitos fijos y destructivos que conducían a "ideas predominantes y obsesivas". 34;. Como escribió Moniz en 1936:
[Los] problemas mentales deben tener... una relación con la formación de agrupaciones de celulo-conexión, que se vuelven más o menos fijos. Los cuerpos celulares pueden permanecer totalmente normales, sus cilindros no tendrán alteraciones anatómicas; pero sus múltiples enlaces, muy variables en personas normales, pueden tener arreglos más o menos fijos, que tendrán una relación con ideas persistentes y deliria en ciertos estados psíquicos morbosos.
Para Moniz, "para curar a estos pacientes", era necesario "destruir los arreglos más o menos fijos de conexiones celulares que existen en el cerebro, y particularmente aquellos que están relacionados con el lóbulos frontales, eliminando así sus circuitos cerebrales patológicos fijos. Moniz creía que el cerebro se adaptaría funcionalmente a tal lesión. A diferencia de la posición adoptada por Burckhardt, esta era infalsable según el conocimiento y la tecnología de la época ya que la ausencia de una correlación conocida entre la patología física del cerebro y la enfermedad mental no podía refutar su tesis.
Primeras leucotomías
Las hipótesis que subyacen al procedimiento podrían ser cuestionadas; la intervención quirúrgica podría considerarse muy audaz; pero tales argumentos ocupan una posición secundaria porque se puede afirmar ahora que estas operaciones no son perjudiciales para la vida física o psíquica del paciente, y también que la recuperación o mejora puede obtenerse con frecuencia de esta manera.
Egas Moniz (1937)
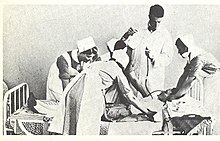
El 12 de noviembre de 1935 en el Hospital Santa Marta de Lisboa, Moniz inició la primera de una serie de operaciones en el cerebro de personas con enfermedades mentales. Los pacientes iniciales seleccionados para la operación fueron proporcionados por el director médico del Hospital Psiquiátrico Miguel Bombarda de Lisboa, José de Matos Sobral Cid. Como Moniz carecía de formación en neurocirugía y sus manos estaban dañadas por la gota, el procedimiento fue realizado bajo anestesia general por Pedro Almeida Lima, quien previamente había asistido a Moniz con su investigación sobre angiografía cerebral. La intención era eliminar algunas de las fibras largas que conectaban los lóbulos frontales con otros centros cerebrales importantes. Con este fin, se decidió que Lima realizaría una trepanación en el costado del cráneo y luego inyectaría etanol en la "sustancia blanca subcortical del área prefrontal" para destruir las fibras conectoras, o tractos de asociación, y crear lo que Moniz denominó una "barrera frontal". Después de que se completó la primera operación, Moniz la consideró un éxito y, al observar que la depresión de la paciente había sido aliviada, la declaró "curada" aunque, de hecho, nunca fue dada de alta del hospital psiquiátrico. Moniz y Lima persistieron con este método de inyectar alcohol en los lóbulos frontales de los siguientes siete pacientes pero, después de tener que inyectar a algunos pacientes en numerosas ocasiones para obtener lo que consideraban un resultado favorable, modificaron los medios por los cuales seccionaban el frontal. lóbulos Para el noveno paciente introdujeron un instrumento quirúrgico llamado leucotomo; esta era una cánula que tenía 11 centímetros (4,3 pulgadas) de largo y 2 centímetros (0,79 pulgadas) de diámetro. Tenía un lazo de alambre retráctil en un extremo que, cuando se giraba, producía una lesión circular de 1 centímetro (0,39 pulgadas) de diámetro en la sustancia blanca del lóbulo frontal. Por lo general, se cortaron seis lesiones en cada lóbulo, pero si no estaban satisfechos con los resultados, Lima podría realizar varios procedimientos, cada uno de los cuales produciría múltiples lesiones en los lóbulos frontales izquierdo y derecho.
Al concluir esta primera serie de leucotomías en febrero de 1936, Moniz y Lima habían operado a veinte pacientes con un período promedio de una semana entre cada procedimiento; Moniz publicó sus hallazgos con gran prisa en marzo del mismo año. Los pacientes tenían entre 27 y 62 años de edad; doce eran mujeres y ocho eran hombres. Nueve de los pacientes fueron diagnosticados con depresión, seis con esquizofrenia, dos con trastorno de pánico y uno con manía, catatonía y maníaco-depresivo. Sus síntomas más destacados fueron la ansiedad y la agitación. La duración de su enfermedad antes del procedimiento varió desde tan solo cuatro semanas hasta 22 años, aunque todos menos cuatro habían estado enfermos durante al menos un año. Los pacientes eran operados normalmente el día que llegaban a la clínica de Moniz y regresaban a los diez días al Hospital Mental Miguel Bombarda. Se llevó a cabo una evaluación de seguimiento postoperatoria superficial entre una y diez semanas después de la cirugía. Las complicaciones se observaron en cada uno de los pacientes de leucotomía e incluyeron: "aumento de la temperatura, vómitos, incontinencia vesical e intestinal, diarrea y afecciones oculares como ptosis y nistagmo, así como efectos psicológicos como apatía, acinesia, letargia, sincronización y desorientación local, cleptomanía y sensaciones anormales de hambre". Moniz afirmó que estos efectos eran transitorios y, según su evaluación publicada, el resultado de estos primeros veinte pacientes fue que el 35 %, o siete casos, mejoraron significativamente, otro 35 % mejoró algo y el 30 % restante (seis casos) mejoraron. sin alterar. No hubo muertes y no consideró que ningún paciente se hubiera deteriorado después de la leucotomía.
Recepción
Moniz difundió rápidamente sus resultados a través de artículos en la prensa médica y una monografía en 1936. Inicialmente, sin embargo, la comunidad médica parecía hostil al nuevo procedimiento. El 26 de julio de 1936, uno de sus asistentes, Diogo Furtado, hizo una presentación en la reunión parisina de la Société Médico-Psychologique sobre los resultados de la segunda cohorte de pacientes leucotomizados por Lima. Sobral Cid, que había proporcionado a Moniz el primer grupo de pacientes para leucotomía de su propio hospital en Lisboa, asistió a la reunión y denunció la técnica, declarando que los pacientes que habían sido devueltos a su cuidado después de la operación estaban "disminuidos& #34; y había experimentado una "degradación de la personalidad". También afirmó que los cambios que Moniz observó en los pacientes se atribuían más correctamente al shock y al trauma cerebral, y se burló de la arquitectura teórica que Moniz había construido para respaldar el nuevo procedimiento como "mitología cerebral". En la misma reunión, el psiquiatra parisino Paul Courbon declaró que no podía respaldar una técnica quirúrgica que estuviera respaldada únicamente por consideraciones teóricas en lugar de observaciones clínicas. También opinó que la mutilación de un órgano no podía mejorar su función y que las heridas cerebrales ocasionadas por la leucotomía corrían el riesgo de desarrollar posteriormente meningitis, epilepsia y abscesos cerebrales. No obstante, el tratamiento quirúrgico exitoso informado por Moniz de 14 de 20 pacientes condujo a la rápida adopción del procedimiento de forma experimental por parte de médicos individuales en países como Brasil, Cuba, Italia, Rumania y los Estados Unidos durante la década de 1930..
Leucotomía italiana
En el estado actual de los asuntos si algunos son críticos sobre la falta de precaución en la terapia, es, por otro lado, deplorable e inexcusable permanecer apático, con manos plegadas, contenido con lucubaciones aprendidas sobre minutia sintomatología o sobre curiosidades psicopáticas, o incluso peor, ni siquiera hacer eso.
Amarro Fiamberti
Durante el resto de la década de 1930, el número de leucotomías realizadas en la mayoría de los países donde se adoptó la técnica permaneció bastante bajo. En Gran Bretaña, que más tarde fue un importante centro de leucotomía, solo se habían realizado seis operaciones antes de 1942. En general, los médicos que intentaron el procedimiento adoptaron un enfoque cauteloso y pocos pacientes fueron leucotomizados antes de la década de 1940. Los neuropsiquiatras italianos, que por lo general fueron los primeros y entusiastas en adoptar la leucotomía, fueron excepcionales al evitar este curso gradual.
La leucotomía se informó por primera vez en la prensa médica italiana en 1936 y Moniz publicó un artículo en italiano sobre la técnica al año siguiente. En 1937, fue invitado a Italia para demostrar el procedimiento y durante un período de dos semanas en junio de ese año visitó centros médicos en Trieste, Ferrara y uno cercano a Turín, el Hospital Racconigi, donde instruyó a sus colegas neuropsiquiátricos italianos. en leucotomía y también supervisó varias operaciones. La leucotomía se presentó en dos conferencias psiquiátricas italianas en 1937 y, durante los dos años siguientes, médicos italianos con sede en instituciones médicas ubicadas en Racconigi, Trieste, Nápoles, Génova, Milán, Pisa publicaron una veintena de artículos médicos sobre la psicocirugía de Moniz., Catania y Rovigo. El principal centro de leucotomía en Italia fue el Hospital Racconigi, donde el experimentado neurocirujano Ludvig Puusepp proporcionó una mano guía. Bajo la dirección médica de Emilio Rizzatti, el personal médico de este hospital había completado al menos 200 leucotomías en 1939. Los informes de los médicos de otras instituciones italianas detallaron un número significativamente menor de operaciones de leucotomía.
Los médicos italianos introdujeron modificaciones experimentales de la operación de Moniz sin demora. En particular, en 1937 Amarro Fiamberti, director médico de una institución psiquiátrica en Varese, ideó por primera vez el procedimiento transorbitario mediante el cual se accedía a los lóbulos frontales a través de las cuencas de los ojos. El método de Fiamberti consistía en perforar la fina capa de hueso orbital en la parte superior de la cavidad y luego inyectar alcohol o formalina en la materia blanca de los lóbulos frontales a través de esta abertura. Usando este método, mientras que a veces sustituía una aguja hipodérmica por un leucotomo, se estima que leucotomizó a unos 100 pacientes en el período hasta el estallido de la Segunda Guerra Mundial. La innovación de Fiamberti del método de Moniz más tarde resultaría inspirador para el desarrollo de la lobotomía transorbital de Walter Freeman.
Leucotomía americana
La primera leucotomía prefrontal en los Estados Unidos fue realizada en el Hospital de la Universidad George Washington el 14 de septiembre de 1936 por el neurólogo Walter Freeman y su amigo y colega, el neurocirujano James W. Watts. Freeman se había encontrado por primera vez con Moniz en el Segundo Congreso Internacional de Neurología organizado en Londres en 1935, donde había presentado una exhibición de carteles del trabajo del neurólogo portugués sobre angiografía cerebral. Freeman, que por casualidad ocupó un puesto junto al de Moniz, encantado por su encuentro casual, se formó una impresión muy favorable de Moniz, y más tarde comentó sobre su "puro genio". Según Freeman, si no se hubieran conocido en persona, es muy poco probable que se hubiera aventurado en el dominio de la psicocirugía del lóbulo frontal. El interés de Freeman por la psiquiatría fue el resultado natural de su nombramiento en 1924 como director médico de los Laboratorios de Investigación del Hospital Gubernamental para Insanos de Washington, conocido coloquialmente como St Elizabeth's. Freeman, un investigador ambicioso y prodigioso, que estaba a favor de un modelo orgánico de causalidad de las enfermedades mentales, pasó los siguientes años de forma exhaustiva, pero en última instancia infructuosa, investigando una base neuropatológica para la locura. Al encontrar por casualidad una comunicación preliminar de Moniz sobre la leucotomía en la primavera de 1936, Freeman inició una correspondencia en mayo de ese año. Al escribir que había estado considerando la cirugía cerebral psiquiátrica anteriormente, le informó a Moniz que, "con su autoridad, espero seguir adelante". Moniz, a cambio, prometió enviarle una copia de su próxima monografía sobre leucotomía y lo instó a comprar un leucotomo de un proveedor francés.
Al recibir la monografía de Moniz, Freeman la revisó de forma anónima para los Archivos de Neurología y Psiquiatría. Elogiando el texto como uno cuya "importancia difícilmente puede ser sobreestimada", resumió la justificación de Moniz para el procedimiento basada en el hecho de que si bien no se observó ninguna anomalía física de los cuerpos celulares cerebrales en los enfermos mentales, sus interconexiones celulares pueden albergar una "fijación de ciertos patrones de relación entre varios grupos de células" y que esto resultó en obsesiones, delirios y morbilidad mental. Si bien reconoció que la tesis de Moniz era inadecuada, para Freeman tenía la ventaja de eludir la búsqueda de tejido cerebral enfermo en los enfermos mentales al sugerir que el problema era funcional del cableado interno del cerebro donde el alivio podría obtenerse cortando los circuitos mentales problemáticos.
En 1937, Freeman y Watts adaptaron el procedimiento quirúrgico de Lima y Moniz y crearon la técnica Freeman-Watts, también conocida como lobotomía prefrontal estándar de Freeman-Watts. i> al que denominaron "método de precisión".
Lobotomía transorbitaria
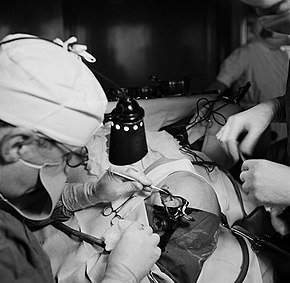
La lobotomía prefrontal de Freeman-Watts aún requería perforar orificios en el cráneo, por lo que la cirugía tuvo que ser realizada en un quirófano por neurocirujanos capacitados. Walter Freeman creía que esta cirugía no estaría disponible para aquellos que consideraba que más la necesitaban: pacientes en hospitales psiquiátricos estatales que no tenían quirófanos, cirujanos o anestesia y presupuestos limitados. Freeman quería simplificar el procedimiento para que pudiera ser realizado por psiquiatras en hospitales psiquiátricos.
Inspirado en el trabajo del psiquiatra italiano Amarro Fiamberti, Freeman en algún momento concibió acercarse a los lóbulos frontales a través de las cuencas de los ojos en lugar de perforar agujeros en el cráneo. En 1945 tomó un picahielos de su propia cocina y comenzó a probar la idea en toronjas y cadáveres. Este nuevo "transorbital" La lobotomía implicaba levantar el párpado superior y colocar la punta de un instrumento quirúrgico delgado (a menudo llamado orbitoclasto o leucotomo, aunque bastante diferente del leucotomo de asa de alambre descrito anteriormente) debajo del párpado y contra la parte superior de la órbita. Se usó un mazo para conducir el orbitoclasto a través de la delgada capa de hueso y hacia el cerebro a lo largo del plano del puente de la nariz, alrededor de 15 grados hacia la fisura interhemisférica. El orbitoclasto se incrustó 5 centímetros (2 pulgadas) en el lóbulo frontal y luego se giró 40 grados en la perforación de la órbita para que la punta cortara hacia el lado opuesto de la cabeza (hacia la nariz). El instrumento se devolvió a la posición neutral y envió otros 2 centímetros (4⁄ 5 in) en el cerebro, antes de girarlos 28 grados a cada lado, para cortar hacia afuera y nuevamente hacia adentro. (En una variación más radical al final del último corte descrito, el extremo del orbitoclasto fue forzado hacia arriba para que la herramienta cortara verticalmente el costado de la corteza de la fisura interhemisférica; el "Corte frontal profundo".) Todos los cortes fueron diseñados para seccionar la materia fibrosa blanca que conecta el tejido cortical de la corteza prefrontal con el tálamo. Luego se retiró el leucotomo y se repitió el procedimiento en el otro lado.
Freeman realizó la primera lobotomía transorbitaria en un paciente vivo en 1946. Su simplicidad sugería la posibilidad de llevarla a cabo en hospitales psiquiátricos que carecían de las instalaciones quirúrgicas necesarias para el procedimiento anterior, más complejo. (Freeman sugirió que, cuando no se dispusiera de anestesia convencional, se usara la terapia electroconvulsiva para dejar inconsciente al paciente). En 1947, la asociación de Freeman y Watts terminó, ya que este último estaba disgustado por la modificación de Freeman de la lobotomía de una cirugía. operación en una simple "oficina" procedimiento. Entre 1940 y 1944 se realizaron 684 lobotomías en Estados Unidos. Sin embargo, debido a la ferviente promoción de la técnica por parte de Freeman y Watts, esas cifras aumentaron considerablemente hacia el final de la década. En 1949, el año pico para las lobotomías en los EE. UU., se realizaron 5074 procedimientos y para 1951 se habían lobotomizado más de 18 608 personas en los EE. UU.
Prevalencia
En los Estados Unidos, aproximadamente 40.000 personas fueron lobotomizadas y en Inglaterra, se realizaron 17.000 lobotomías. Según una estimación, en los tres países nórdicos de Dinamarca, Noruega y Suecia se realizaron una cifra combinada de aproximadamente 9300 lobotomías. Los hospitales escandinavos lobotomizaron 2,5 veces más personas per cápita que los hospitales de EE. UU. Según otra estimación, Suecia lobotomizó al menos a 4.500 personas entre 1944 y 1966, principalmente mujeres. Esta cifra incluye a los niños pequeños. Y en Noruega, hubo 2.005 lobotomías conocidas. En Dinamarca, hubo 4.500 lobotomías conocidas. En Japón, la mayoría de las lobotomías se realizaron en niños con problemas de comportamiento. La Unión Soviética prohibió la práctica en 1950 por motivos morales. En Alemania, se realizó solo unas pocas veces. A fines de la década de 1970, la práctica de la lobotomía había cesado en general, aunque continuó hasta la década de 1980 en Francia.
Crítica
Ya en 1944, un autor del Journal of Nervous and Mental Disease comentó: "La historia de la lobotomía prefrontal ha sido breve y tormentosa. Su curso ha estado salpicado tanto de una oposición violenta como de una aceptación servil e incondicional." A partir de 1947, el psiquiatra sueco Snorre Wohlfahrt evaluó los primeros ensayos e informó que es "claramente peligroso leucotomizar a los esquizofrénicos". y que la lobotomía era "todavía demasiado imperfecta para permitirnos, con su ayuda, aventurarnos en una ofensiva general contra los casos crónicos de trastorno mental", afirmando además que "la psicocirugía aún no ha logrado descubrir su las indicaciones y contraindicaciones precisas y los métodos lamentablemente todavía deben considerarse bastante toscos y peligrosos en muchos aspectos." En 1948, Norbert Wiener, el autor de Cybernetics: Or the Control and Communication in the Animal and the Machine, dijo: "[P]la lobotomía frontal... recientemente ha tenido cierta boga, probablemente relacionado con el hecho de que facilita el cuidado de custodia de muchos pacientes. Permítanme comentar de pasada que matarlos hace que su cuidado de custodia sea aún más fácil."
Las preocupaciones sobre la lobotomía crecieron constantemente. El psiquiatra soviético Vasily Gilyarovsky criticó la lobotomía y la suposición mecanicista de localización cerebral utilizada para llevar a cabo la lobotomía:
Se supone que la transección de la sustancia blanca de los lóbulos frontales perjudica su conexión con el talámus y elimina la posibilidad de recibir de él estímulos que conducen a la irritación y en todas las funciones mentales desactivadas. Esta explicación es mecanicista y se remonta a la estrecha localización característica de los psiquiatras de América, desde donde se nos importaba la leucotomía.
La Unión Soviética prohibió oficialmente el procedimiento en 1950 por iniciativa de Gilyarovsky. Los médicos de la Unión Soviética concluyeron que el procedimiento era "contrario a los principios de humanidad" y "'mediante lobotomía' un loco se convierte en idiota". Para la década de 1970, numerosos países habían prohibido el procedimiento, al igual que varios estados de EE. UU.
En 1977, el Congreso de los EE. UU., durante la presidencia de Jimmy Carter, creó el Comité Nacional para la Protección de los Sujetos Humanos de la Investigación Biomédica y del Comportamiento para investigar las denuncias de que la psicocirugía, incluidas las técnicas de lobotomía, se usaba para controlar a las minorías y restringir a los individuos. derechos. El comité concluyó que algunas psicocirugías extremadamente limitadas y realizadas correctamente podrían tener efectos positivos.
Torsten Wiesel calificó la concesión del Premio Nobel a Moniz como un "asombroso [error] de juicio} ... un terrible error", y ha habido llamados para que la Fundación Nobel rescinda el premio; La Fundación no lo ha hecho, y su sitio web aún alberga un artículo que defiende la lobotomía.
Casos destacados
- Rosemary Kennedy, hermana del presidente estadounidense John F. Kennedy, sufrió una lobotomía en 1941 que dejó su incapacidad e institucionalizada para el resto de su vida.
- Howard Dully escribió una memoria de su descubrimiento de la vida tardía que había sido lobotomizado en 1960 a los 12 años.
- La autora y poeta neozelandesa Janet Frame recibió un premio literario en 1951 el día antes de que se celebrara una lobotomía programada, y nunca se realizó.
- Josef Hassid, violinista polaco y compositor, fue diagnosticado con esquizofrenia y murió a los 26 años después de una lobotomía realizada en Inglaterra.
- El pintor modernista sueco Sigrid Hjertén murió tras una lobotomía en 1948.
- Rose, la hermana mayor de Tennessee Williams, del dramaturgo estadounidense, recibió una lobotomía que la dejó incapacitada para la vida; se dice que el episodio tenía personajes y motivos inspirados en ciertas obras suyas.
- A menudo se dice que cuando una varilla de hierro fue conducido accidentalmente a través de la cabeza de Phineas Gage en 1848, esto constituía una "lobotomía accidental", o que este evento de alguna manera inspiró el desarrollo de la lobotomía quirúrgica un siglo después. Según el único estudio de longitud de libro de Gage, la investigación cuidadosa no aparece tal vínculo.
- En 2011, Daniel Nijensohn, neurocirujano argentino de Yale, examinó rayos X de Eva Perón y concluyó que sufrió una lobotomía para el tratamiento del dolor y la ansiedad en los últimos meses de su vida.
- Carl Panzram seriel asesino afirmó que cuando era joven una lobotomía fue preformado sobre él.
Representaciones literarias y cinematográficas
Las lobotomías se han presentado en varias presentaciones literarias y cinematográficas que reflejaron la actitud de la sociedad hacia el procedimiento y, en ocasiones, la cambiaron. Escritores y cineastas han desempeñado un papel fundamental en cambiar el sentimiento público en contra del procedimiento.
- La novela de Robert Penn Warren de 1946 Todos los hombres del rey describe una lobotomía como hacer "un valiente Comanche parece un tiro con un cuchillo de cuero", y retrata al cirujano como un hombre reprimido que no puede cambiar a otros con amor, por lo que él recurre a "trabajo de carpintería de alta calidad".
- Tennessee Williams criticó la lobotomía en su obra De repente, el último verano (1958) porque a veces se infligió a los homosexuales – para hacerlos "moralmente sanos". En el juego, un rico matriarca ofrece al hospital mental local una donación sustancial si el hospital le dará a su sobrina una lobotomía, que ella espera parar las revelaciones impactantes de la sobrina sobre el hijo del matriarca. Advirtió que una lobotomía podría no detener el "golpe" de su sobrina, ella responde, "Eso puede ser, tal vez no, pero después de la operación, quién sería, creer ¿Ella, Doctor?".
- En la novela de Ken Kesey de 1962 Una vuelta sobre el Nido del Cuco y su adaptación cinematográfica de 1975, la lobotomía se describe como "castración de lóbulo frontal", una forma de castigo y control después de lo cual "No hay nada en la cara. Como uno de esos tontos de la tienda". En un paciente, "puedes ver por sus ojos cómo lo quemaron allí; sus ojos están todos ahumados, grises y abandonados dentro."
- En la novela de Sylvia Plath de 1963 The Bell Jar, el protagonista reacciona con horror a la "perpetual calma de mármol" de una joven lobotomizada.
- La novela de Elliott Baker en 1964 y la versión de 1966, Una bella locura, retrata la lobotomía deshumanizadora de un poeta mujeriego y confuso que, después, es tan agresivo como siempre. El cirujano es representado como un vertedero inhumano.
- La película biopic de 1982 Frances representa a la actriz Frances Farmer (el tema de la película) sometida a la lobotomía transorbital (aunque la idea de que una lobotomía se realizó en Farmer, y que Freeman la realizó, ha sido criticada por tener poca o ninguna fundación fáctica).
- La película de 2018 La montaña centros alrededor de la lobotomización, su significado cultural en el contexto de la América de 1950, y actitudes de mediados del siglo que rodean la salud mental en general. La película interroga las implicaciones éticas y sociales de la práctica a través de las experiencias de su protagonista, un joven cuya madre tardía había sido lobotomizada. El protagonista toma un trabajo como fotógrafo médico para el ficticio Dr. Wallace Fiennes, representado por Jeff Goldblum. Fiennes se basa en Freeman.
Contenido relacionado
Terapeuta respiratorio
Peritoneo
Harvey Fletcher