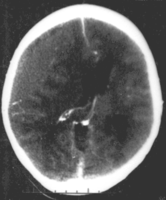
Hematoma epidural
Hematoma epidural ocurre cuando se produce un sangrado entre la dura membrana externa que cubre el cerebro (duramadre) y el cráneo. A menudo hay pérdida del conocimiento después de una lesión en la cabeza, una breve recuperación del conocimiento y luego pérdida del conocimiento nuevamente. Otros síntomas pueden incluir dolor de cabeza, confusión, vómitos e incapacidad para mover partes del cuerpo. Las complicaciones pueden incluir convulsiones.
La causa suele ser una lesión en la cabeza que provoca una rotura del hueso temporal y sangrado de la arteria meníngea media. Ocasionalmente puede ocurrir como resultado de un trastorno hemorrágico o una malformación de los vasos sanguíneos. El diagnóstico suele realizarse mediante una tomografía computarizada o una resonancia magnética. Cuando esta afección ocurre en la columna se conoce como hematoma epidural espinal.
El tratamiento generalmente consiste en una cirugía urgente en forma de craneotomía o trepanación. Sin tratamiento, normalmente se produce la muerte. La condición ocurre en uno a cuatro por ciento de las lesiones en la cabeza. Normalmente ocurre en adultos jóvenes. Los hombres se ven afectados con mayor frecuencia que las mujeres.
Signos y síntomas
Muchas personas con hematomas epidurales experimentan un período de lucidez inmediatamente después de la lesión, con un retraso antes de que los síntomas se vuelvan evidentes. Debido a este período inicial de lucidez, se le ha llamado "Habla y Muere" síndrome. A medida que la sangre se acumula, comienza a comprimir las estructuras intracraneales, que pueden incidir en el tercer par craneal, provocando una pupila fija y dilatada en el lado de la lesión. El ojo se posicionará hacia abajo y hacia afuera debido a la inervación sin oposición del cuarto y sexto nervio craneal.
Otros síntomas incluyen dolor de cabeza intenso; debilidad de las extremidades del lado opuesto a la lesión debido a la compresión de las vías piramidales cruzadas; y pérdida de visión, también en el lado opuesto, por compresión de la arteria cerebral posterior. En casos raros, los pequeños hematomas pueden ser asintomáticos.
Si no se tratan a tiempo, los hematomas epidurales pueden causar hernia amigdalina, lo que provoca un paro respiratorio. El nervio trigémino puede verse afectado en una fase avanzada del proceso, cuando se comprime la protuberancia, pero esta no es una presentación importante porque es posible que la persona ya esté muerta cuando ocurre. En el caso del hematoma epidural en la fosa craneal posterior, la hernia amigdalina provoca la tríada de Cushing: hipertensión, bradicardia y respiración irregular.
Causas

La causa más común de hematoma epidural intracraneal es una lesión en la cabeza, aunque se sabe que ocurren hemorragias espontáneas. Los hematomas epidurales ocurren en aproximadamente el 10% de las lesiones cerebrales traumáticas, principalmente debido a accidentes automovilísticos, agresiones o caídas. A menudo son causados por traumatismos de aceleración-desaceleración y fuerzas transversales.
El hematoma epidural comúnmente resulta de un golpe en el costado (hueso temporal) de la cabeza. La región del pterion, que recubre la arteria meníngea media, es relativamente débil y propensa a lesionarse. Sólo entre el 20 y el 30% de los hematomas epidurales se producen fuera de la región del hueso temporal. El cerebro puede resultar lesionado por protuberancias en el interior del cráneo al pasar por ellas. El hematoma epidural suele encontrarse en el mismo lado del cerebro impactado por el golpe, pero en muy raras ocasiones puede deberse a una lesión por contragolpe.
Un "hematoma por calor" Es un hematoma epidural causado por una quemadura térmica grave, que provoca contracción y exfoliación de la duramadre y se exfolia del cráneo, provocando a su vez exudación de sangre de los senos venosos. El hematoma puede verse en la autopsia como rojo ladrillo o radiolúcido en la tomografía computarizada, debido a la coagulación del hematoma inducida por el calor.
Fisiopatología
La rotura del hueso temporal provoca sangrado de la arteria meníngea media, de ahí que el sangrado epidural suele ser rápido ya que las arterias fluyen a alta presión. Sin embargo, en el 10% de los casos procede de las venas y puede progresar más lentamente. Un hematoma venoso puede ser agudo (que ocurre dentro de un día de la lesión y aparece como una masa de sangre arremolinada sin coágulo), subagudo (que ocurre en 2 a 4 días y parece sólido) o crónico (que ocurre en 7 a 20 días y aparecen mezclados o brillantes).
En adultos, la región temporal representa el 75% de los casos. En los niños, sin embargo, ocurren con frecuencia similar en las regiones occipital, frontal y de la fosa posterior. Los sangrados epidurales de las arterias pueden crecer hasta alcanzar su tamaño máximo entre 6 y 8 horas después de la lesión, derramando entre 25 y 75 centímetros cúbicos de sangre en el espacio intracraneal. A medida que el hematoma se expande, arranca la duramadre del interior del cráneo, provocando un intenso dolor de cabeza. También aumenta la presión intracraneal, lo que hace que el cerebro se desplace, pierda el suministro de sangre, se aplaste contra el cráneo o se hernie. Los hematomas más grandes causan más daño. Las hemorragias epidurales pueden comprimir rápidamente el tronco del encéfalo, provocando pérdida del conocimiento, posturas anormales y respuestas pupilares anormales a la luz.
Diagnóstico
El diagnóstico suele realizarse mediante tomografía computarizada o resonancia magnética. Las resonancias magnéticas tienen mayor sensibilidad y deben usarse si existe una alta sospecha de hematoma epidural y una tomografía computarizada negativa. El diagnóstico diferencial incluye un ataque isquémico transitorio, una masa intracraneal o un absceso cerebral.
Los hematomas epidurales suelen tener una forma convexa porque su expansión se detiene en las suturas del cráneo, donde la duramadre está firmemente adherida al cráneo. Por lo tanto, se expanden hacia el cerebro en lugar de hacerlo a lo largo del interior del cráneo, como ocurre en los hematomas subdurales. La mayoría de las personas también tienen una fractura de cráneo.
Los hematomas epidurales pueden ocurrir en combinación con hematomas subdurales, o ambos pueden ocurrir solos. Las tomografías computarizadas revelan hematomas subdurales o epidurales en el 20% de las personas inconscientes. En el caso característico del hematoma epidural, las personas pueden recuperar la conciencia y parecer completamente normales durante lo que se llama un intervalo de lucidez, para luego descender repentina y rápidamente a la inconsciencia. Este intervalo de lucidez, que depende de la extensión de la lesión, es clave para diagnosticar un hematoma epidural.
- Hematoma epidural notraumático en una mujer joven. La zona gris en la parte superior derecha está organizando hematoma, causando el cambio de línea media y la compresión del ventrículo.
- TC sin contraste de un hematoma agudo traumático en la zona frontal-temporal derecha.
- Un diagrama que muestra un hematoma epidural.
Tratamiento
El hematoma epidural es una emergencia quirúrgica. Una cirugía retrasada puede provocar daño cerebral permanente o la muerte. Sin cirugía, la muerte suele seguir, debido al agrandamiento del hematoma, lo que provoca una hernia cerebral. Al igual que con otros tipos de hematomas intracraneales, la sangre casi siempre debe extraerse quirúrgicamente para reducir la presión sobre el cerebro. El hematoma se evacua a través de una trepanación o craneotomía. Si no se puede trasladar a un centro con neurocirugía, se puede realizar una trepanación prolongada (perforar un agujero en el cráneo) en el departamento de emergencias. Los hematomas grandes y los coágulos de sangre pueden requerir una craneotomía abierta.
Se pueden administrar medicamentos después de la cirugía. Pueden incluir medicamentos anticonvulsivos y agentes hiperosmóticos para reducir la inflamación del cerebro y la presión intracraneal.
Es extremadamente raro que no requiera cirugía. Si el volumen del hematoma epidural es inferior a 30 ml, el diámetro del coágulo es inferior a 15 mm, una puntuación de coma de Glasgow superior a 8 y no hay síntomas neurológicos visibles, entonces es posible tratarlo de forma conservadora. Se debe realizar una tomografía computarizada y una actitud expectante, ya que el hematoma puede expandirse repentinamente.
Pronóstico
El pronóstico es mejor si hubo un intervalo de lucidez que si la persona estuvo en coma desde el momento de la lesión. Los hematomas epidurales arteriales suelen progresar rápidamente. Sin embargo, los hematomas venosos epidurales, causados por un desgarro del seno dural, son más lentos.
Los resultados son peores si hay más de 50 ml de sangre en el hematoma antes de la cirugía. La edad, las anomalías pupilares y la puntuación en la escala de coma de Glasgow al llegar al servicio de urgencias también influyen en el pronóstico. A diferencia de la mayoría de las formas de lesión cerebral traumática, las personas con hematoma epidural y una puntuación de coma de Glasgow de 15 (la puntuación más alta, que indica el mejor pronóstico) suelen tener un buen resultado si se someten a una cirugía rápidamente.
Epidemiología
Aproximadamente el 2 por ciento de las lesiones en la cabeza y el 15 por ciento de las lesiones mortales en la cabeza implican un hematoma epidural. La afección es más común en adolescentes y adultos jóvenes que en personas mayores, porque la duramadre se adhiere más al cráneo a medida que la persona envejece, lo que reduce la probabilidad de que se forme un hematoma. Los hombres se ven afectados más que las mujeres.
Contenido relacionado
Ley de Fick
Presión oncótica
Memoria explícita