Eumicetoma
Eumicetoma, también conocido como pie maduro, es una infección fúngica persistente de la piel y los tejidos justo debajo de la piel, que afecta más comúnmente a los pies, aunque puede ocurren en las manos y otras partes del cuerpo. Comienza como un nódulo húmedo indoloro, que puede estar presente durante años antes de ulcerarse, hincharse, secreción granulada y supuración de los senos nasales y fístulas, seguido de deformidad ósea.
Varios hongos pueden causar eumicetoma, incluidos: Madurella mycetomatis, Madurella grisea, Curvularia lunata, especies de Scedosporium , especies Acremonium y Fusarium. El diagnóstico se realiza mediante biopsia, visualización de los hongos al microscopio y cultivo. Las imágenes médicas pueden revelar el grado de afectación ósea. Otras pruebas incluyen ELISA, inmunodifusión y código de barras de ADN.
El tratamiento incluye la extirpación quirúrgica del tejido afectado y medicamentos antimicóticos. Después del tratamiento, la recurrencia es común. A veces se requiere una amputación.
La infección ocurre generalmente en los trópicos y es endémica en el África subsahariana, especialmente en Sudán, India, partes de América del Sur y México. Se han notificado pocos casos en todo el norte de África. El micetoma probablemente sea poco endémico en Egipto con predilección por el eumicetoma. En 2016, la Organización Mundial de la Salud reconoció el eumicetoma como una enfermedad tropical desatendida.
Signos y síntomas

La lesión inicial es una pequeña hinchazón debajo de la piel después de un traumatismo menor que atraviesa la piel. Aparece como un nódulo húmedo indoloro, que puede estar presente durante años antes de la ulceración, hinchazón y supuración de los senos nasales, seguido de deformidad ósea. Los senos nasales descargan un líquido granulado de colonias de hongos. Estos granos suelen ser blancos o negros. En etapas posteriores puede ocurrir destrucción de tejidos más profundos y deformidad y pérdida de función en las extremidades afectadas. Suele ocurrir en un pie. El micetoma debido a bacterias tiene características clínicas similares.
Causas
El eumicetoma es un tipo de micetoma causado por hongos, distinto del micetoma causado por bacterias del filo Actinomycetes; ambos tienen características clínicas similares.
El hongo más común que causa secreción blanca es Scedosporium (ex. Pseudoalleschia) boydii. Otros agentes causantes del eumicetoma de grano no negro incluyen las especies Acremonium y Fusarium.
La secreción negra tiende a ser causada por especies de los géneros Madurella, Pyrenochaeta, Exophiala, Leptosphaeria y Curvularia. Las especies más comunes son Madurella mycetomatis y Trematospheria grisea (anteriormente llamada Madurella grisea).
Otros agentes causantes de hongos incluyen:
- Acremonium falciform
- Acremonium kiliense
- Acremonium recifei
- Aspergillus flavus
- Aspergillus nidulans
- Cladophialophora bantiana
- Cladophialophora mycetomatis
- Curvularia geniculata
- Curvularia lunata
- Cylindrocarpon cyanescens
- Exophiala jeanselmei
- Falciformispora senegalensis
- Fusarium moniliforme
- Fusarium solani
- Glenospora clapieri
- Leptosphaeria senegalensis
- Leptosphaeria tompkinsii
- Madurella grisea
- Madurella mycetomatis
- Microsporum audouinii
- Microsporum canis
- Neotestudina rosatii
- Phaeoacremonium parasiticum
- Phialophora cyanescens
- Phialophora verrucosa
- Scedosporium (ex. Pseudoalleschia) boydii
- Pyrenochaeta mackinonii
- Pyrenochaeta romeroi
- Trichophyton rubrum
- Zopfia rosatii
Mecanismo
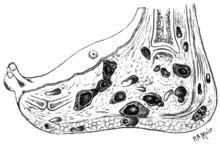
La enfermedad se adquiere por la entrada de esporas de hongos desde el suelo a través de una brecha en la piel producida por un traumatismo menor como el pinchazo de una espina. Luego, la enfermedad se propaga a tejidos más profundos y también forma tractos sinusales que conducen a la superficie de la piel. Las lesiones maduras se caracterizan por una secreción granulada de estos senos. Estas secreciones contienen colonias de hongos y son infecciosas. La propagación de la infección internamente a través de la sangre o la linfa es poco común.
Las infecciones que producen una secreción negra se propagan principalmente por vía subcutánea. En las variedades roja y amarilla, la propagación profunda se produce tempranamente, infiltrándose en músculos y huesos, pero respetando nervios y tendones, que son muy resistentes a la invasión.
La botriomicosis, también conocida como pseudomicosis bacteriana, produce un cuadro clínico similar y suele estar causada por Staphylococcus aureus. Otras bacterias también pueden causar botriomicosis.
Diagnóstico
El diagnóstico se realiza mediante biopsia, visualización de los hongos al microscopio y cultivo, que muestran filamentos fúngicos característicos y vesículas características de los hongos. Otras pruebas incluyen ELISA, inmunodifusión y PCR con secuenciación de ADN (el llamado código de barras de ADN).
Se pueden realizar radiografías y ecografías para evaluar la extensión de la enfermedad. Los hallazgos radiológicos son extremadamente variables. La enfermedad se observa con mayor frecuencia en una etapa avanzada que presenta una destrucción extensa de todos los huesos del pie. En raras ocasiones, se puede observar una sola lesión en la tibia, donde el cuadro es idéntico a la osteomielitis crónica. A veces se puede realizar una citología del aspirado con aguja fina o pus de la lesión y una biopsia de tejido. Algunas publicaciones han afirmado que existe un "signo de punto en un círculo" como un rasgo característico de la resonancia magnética para esta afección (esta característica también se ha descrito en la ecografía).

Diagnóstico diferencial
Se pueden considerar las siguientes condiciones clínicas antes de diagnosticar a un paciente con micetoma:
- úlcera tuberculosa
- Sarcoma de Kaposi, un tumor vascular de la piel generalmente visto en el SIDA.
- Leprosy
- Sífilis
- neoplasia maligna
- úlcera tropical
- Botryomycosis, una infección cutánea generalmente causada por la bacteria Staphylococcus aureus.
Prevención
No hay vacuna disponible. Precauciones higiénicas simples, como usar zapatos o sandalias mientras se trabaja en el campo y lavarse las manos y los pies a intervalos regulares, pueden ayudar a prevenir la enfermedad.
Tratamiento
Se puede administrar cirugía combinada con itraconazol hasta por un año cuando los granos están negros. Posaconazol es otra opción. El voriconazol se puede utilizar para infecciones causadas por especies de Fusarium.
El ketoconazol se ha utilizado para tratar el eumicetoma, pero tiene muchos efectos secundarios. Los actinomicetos suelen responder bien al tratamiento médico, pero las infecciones eucariotas son generalmente resistentes y pueden requerir intervenciones quirúrgicas que incluyen procedimientos de rescate como la resección ósea o incluso la amputación más radical.
En 2023, en ensayos clínicos de fase II se descubrió que el fosravuconazol oral, que es mucho más barato que el itraconazol, un factor importante ya que el eumicetoma afecta principalmente a adultos jóvenes en áreas rurales más pobres, es seguro, amigable para el paciente y eficaz en el tratamiento del eumicetoma. .
Epidemiología
La enfermedad es más común en hombres de entre 20 y 40 años que trabajan como obreros, agricultores y pastores, y en viajeros a regiones tropicales, donde la condición es endémica.
Historia
Pie maduro o maduromicosis o maduramicosis se describe en escritos antiguos de la India como Padavalmika, que, traducido significa hormiguero del pie. La primera descripción moderna del pie de Madura se hizo en 1842 en Madurai (la ciudad que da nombre a la enfermedad Madura-micosis) en la India, por Gill. La causa fúngica de la enfermedad fue establecida en 1860 por Carter.
Sociedad y cultura
En 2016, la Organización Mundial de la Salud reconoció el eumicetoma como una enfermedad tropical desatendida. Ocurriendo tradicionalmente en regiones donde los recursos son escasos, los medicamentos pueden ser costosos y el diagnóstico suele realizarse tarde, cuando puede ser necesario un tratamiento más invasivo.
Contenido relacionado
Ley de Fick
Presión oncótica
Memoria explícita