Peste (doença)
Peste é uma doença infecciosa causada pela bactéria Yersinia pestis. Os sintomas incluem febre, fraqueza e dor de cabeça. Geralmente isso começa um a sete dias após a exposição. Existem três formas de peste, cada uma afetando uma parte diferente do corpo e causando sintomas associados. A peste pneumônica infecta os pulmões, causando falta de ar, tosse e dor no peito; a peste bubônica afeta os gânglios linfáticos, fazendo-os inchar; e a peste septicêmica infecta o sangue e pode fazer com que os tecidos escureçam e morram.
As formas bubônica e septicêmica geralmente são transmitidas por picadas de pulgas ou pelo manuseio de um animal infectado, enquanto a peste pneumônica geralmente é transmitida entre pessoas pelo ar por meio de gotículas infecciosas. O diagnóstico é feito tipicamente encontrando a bactéria no fluido de um linfonodo, sangue ou escarro.
As pessoas de alto risco podem ser vacinadas. Aqueles expostos a um caso de peste pneumônica podem ser tratados com medicação preventiva. Se infectado, o tratamento é com antibióticos e cuidados de suporte. Normalmente, os antibióticos incluem uma combinação de gentamicina e uma fluoroquinolona. O risco de morte com tratamento é de cerca de 10%, enquanto sem ele é de cerca de 70%.
Globalmente, cerca de 600 casos são relatados por ano. Em 2017, os países com mais casos incluem a República Democrática do Congo, Madagascar e Peru. Nos Estados Unidos, as infecções ocorrem ocasionalmente em áreas rurais, onde acredita-se que a bactéria circule entre roedores. Historicamente, ocorreu em grandes surtos, sendo o mais conhecido a Peste Negra no século XIV, que resultou em mais de 50 milhões de mortes na Europa.
Sinais e sintomas
Existem várias manifestações clínicas diferentes da peste. A forma mais comum é a peste bubônica, seguida da peste septicêmica e pneumônica. Outras manifestações clínicas incluem meningite pestilenta, faringite pestilenta e peste ocular. Os sintomas gerais da peste incluem febre, calafrios, dores de cabeça e náuseas. Muitas pessoas apresentam inchaço nos gânglios linfáticos se tiverem peste bubônica. Para aqueles com peste pneumônica, os sintomas podem (ou não) incluir tosse, dor no peito e hemoptise.
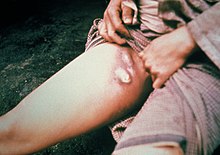
Peste bubônica
Quando uma pulga pica um ser humano e contamina a ferida com sangue regurgitado, a bactéria causadora da peste passa para o tecido. Y. pestis podem se reproduzir dentro das células, portanto, mesmo se fagocitados, eles ainda podem sobreviver. Uma vez no corpo, a bactéria pode entrar no sistema linfático, que drena o líquido intersticial. As bactérias da peste secretam várias toxinas, uma das quais é conhecida por causar bloqueio beta-adrenérgico.
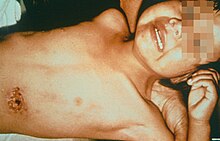
Y. pestis se espalha pelos vasos linfáticos do humano infectado até atingir um linfonodo, onde causa linfadenite aguda. Os gânglios linfáticos inchados formam os bubões característicos associados à doença, e as autópsias desses bubões revelaram que são principalmente hemorrágicos ou necróticos.
Se o linfonodo estiver sobrecarregado, a infecção pode passar para a corrente sanguínea, causando peste septicêmica secundária e se os pulmões forem semeados, pode causar peste pneumônica secundária.
Peste septicêmica
Em última análise, os linfáticos drenam para a corrente sanguínea, de modo que as bactérias da peste podem entrar no sangue e viajar para quase qualquer parte do corpo. Na peste septicêmica, as endotoxinas bacterianas causam coagulação intravascular disseminada (DIC), causando pequenos coágulos por todo o corpo e possivelmente necrose isquêmica (morte do tecido devido à falta de circulação/perfusão para esse tecido) dos coágulos. O DIC resulta no esgotamento dos recursos de coagulação do corpo, de modo que não pode mais controlar o sangramento. Consequentemente, há sangramento na pele e em outros órgãos, o que pode causar erupção cutânea irregular vermelha e/ou preta e hemoptise/hematêmese (tosse/vômito com sangue). Existem saliências na pele que se parecem um pouco com picadas de insetos; estes são geralmente vermelhos e, às vezes, brancos no centro. Não tratada, a peste septicêmica costuma ser fatal. O tratamento precoce com antibióticos reduz a taxa de mortalidade entre 4 e 15 por cento.
Peste pneumônica
A forma pneumônica da peste surge da infecção dos pulmões. Causa tosse e, assim, produz gotículas no ar que contêm células bacterianas e provavelmente infectam qualquer pessoa que as inalar. O período de incubação da peste pneumônica é curto, geralmente de dois a quatro dias, mas às vezes apenas algumas horas. Os sinais iniciais são indistinguíveis de várias outras doenças respiratórias; eles incluem dor de cabeça, fraqueza e cuspir ou vomitar sangue. O curso da doença é rápido; a menos que seja diagnosticado e tratado logo, geralmente em algumas horas, a morte pode ocorrer em um a seis dias; em casos não tratados, a mortalidade é de quase 100%.
Causa

Transmissão de Y. pestis a um indivíduo não infectado é possível por qualquer um dos seguintes meios:
- contato gotícula – tosse ou espirro em outra pessoa
- contato físico direto – tocando uma pessoa infectada, incluindo contato sexual
- contato indireto – geralmente tocando a contaminação do solo ou uma superfície contaminada
- transmissão aérea - se o microorganismo pode permanecer no ar por longos períodos
- transmissão fecal-oral – geralmente de alimentos contaminados ou fontes de água
- transmissão do vetor nascida – transportada por insetos ou outros animais.
Yersinia pestis circula em reservatórios animais, principalmente em roedores, nos focos naturais de infecção encontrados em todos os continentes, exceto na Austrália. Os focos naturais da peste estão situados em um amplo cinturão nas latitudes tropicais e subtropicais e nas partes mais quentes das latitudes temperadas ao redor do globo, entre os paralelos 55° N e 40° S. Ao contrário da crença popular, os ratos não iniciaram diretamente a propagação da peste bubônica. É principalmente uma doença nas pulgas (Xenopsylla cheopis) que infestam os ratos, tornando os próprios ratos as primeiras vítimas da peste. A infecção transmitida por roedores em humanos ocorre quando uma pessoa é picada por uma pulga que foi infectada ao morder um roedor que foi infectado pela picada de uma pulga portadora da doença. As bactérias se multiplicam dentro da pulga, grudando-se para formar um tampão que bloqueia seu estômago e a faz morrer de fome. A pulga então morde um hospedeiro e continua a se alimentar, mesmo que não consiga saciar sua fome e, consequentemente, a pulga vomita sangue contaminado com a bactéria de volta na ferida da picada. A bactéria da peste bubônica então infecta uma nova pessoa e a pulga acaba morrendo de fome. Surtos graves de peste geralmente são iniciados por outros surtos de doenças em roedores ou um aumento na população de roedores.
Um estudo do século 21 sobre um surto de peste em 1665 na vila de Eyam, em Derbyshire Dales, na Inglaterra – que se isolou durante o surto, facilitando o estudo moderno – descobriu que três quartos dos casos provavelmente foram devido à transmissão de humano para humano, especialmente dentro das famílias, uma proporção muito maior do que se pensava anteriormente.
Diagnóstico
Os sintomas da peste geralmente são inespecíficos e, para diagnosticar definitivamente a peste, são necessários testes laboratoriais. Y. pestis pode ser identificado por meio de um microscópio e pela cultura de uma amostra e isso é usado como padrão de referência para confirmar que uma pessoa tem um caso de peste. A amostra pode ser obtida do sangue, muco (escarro) ou aspirado extraído de gânglios linfáticos inflamados (bubões). Se uma pessoa receber antibióticos antes de uma amostra ser coletada ou se houver um atraso no transporte da amostra da pessoa para um laboratório e/ou uma amostra mal armazenada, existe a possibilidade de resultados falsos negativos.
A reação em cadeia da polimerase (PCR) também pode ser usada para diagnosticar a peste, detectando a presença de genes bacterianos como o gene pla (ativador de plasmógeno) e o gene caf1, (antígeno da cápsula F1). O teste de PCR requer uma amostra muito pequena e é eficaz para bactérias vivas e mortas. Por esse motivo, se uma pessoa receber antibióticos antes de uma amostra ser coletada para testes laboratoriais, ela pode ter uma cultura falso negativa e um resultado de PCR positivo.
Exames de sangue para detectar anticorpos contra Y. pestis também pode ser usado para diagnosticar a peste, no entanto, isso requer a coleta de amostras de sangue em diferentes períodos de tempo para detectar diferenças entre as fases aguda e convalescente dos títulos de anticorpos F1.
Em 2020, foi lançado um estudo sobre testes de diagnóstico rápido que detectam o antígeno capsular F1 (F1RDT) por amostragem de escarro ou aspirado de bubão. Os resultados mostram que o teste F1RDT de diagnóstico rápido pode ser usado para pessoas com suspeita de peste pneumônica e bubônica, mas não pode ser usado em pessoas assintomáticas. O F1RDT pode ser útil para fornecer um resultado rápido para tratamento imediato e resposta rápida à saúde pública, pois estudos sugerem que o F1RDT é altamente sensível tanto para a peste pneumônica quanto para a peste bubônica. No entanto, ao usar o teste rápido, os resultados positivos e negativos precisam ser confirmados para estabelecer ou rejeitar o diagnóstico de caso confirmado de peste e o resultado do teste precisa ser interpretado dentro do contexto epidemiológico, pois os resultados do estudo indicam que, embora 40 em 40 pessoas que tiveram a peste em uma população de 1.000 foram diagnosticadas corretamente, 317 pessoas foram diagnosticadas falsamente como positivas.
Prevenção
Vacinação
O bacteriologista Waldemar Haffkine desenvolveu a primeira vacina contra a peste em 1897. Ele conduziu um programa de inoculação massiva na Índia britânica e estima-se que 26 milhões de doses da vacina contra a peste de Haffkine foram enviadas de Bombaim entre 1897 e 1925, reduzindo a mortalidade por peste em 50%-85%.
Como a peste humana é rara na maior parte do mundo a partir de 2021, a vacinação de rotina não é necessária, exceto para aqueles com risco particularmente alto de exposição, nem para pessoas que vivem em áreas com peste enzoótica, o que significa que ocorre regularmente, taxas previsíveis em populações e áreas específicas, como o oeste dos Estados Unidos. Nem mesmo é indicado para a maioria dos viajantes para países com casos recentes relatados, principalmente se a viagem for limitada a áreas urbanas com hotéis modernos. O CDC dos Estados Unidos, portanto, recomenda apenas a vacinação para: (1) todo o pessoal de laboratório e de campo que esteja trabalhando com Y. pestis organismos resistentes a antimicrobianos: (2) pessoas envolvidas em experimentos de aerossol com Y. pestis; e (3) pessoas envolvidas em operações de campo em áreas com peste enzoótica onde a prevenção da exposição não é possível (como algumas áreas de desastre). Uma revisão sistemática da Colaboração Cochrane não encontrou estudos de qualidade suficiente para fazer qualquer afirmação sobre a eficácia da vacina.
Diagnóstico precoce
O diagnóstico precoce da peste leva a uma diminuição na transmissão ou propagação da doença.
Profilaxia
A profilaxia pré-exposição para socorristas e profissionais de saúde que cuidarão de pacientes com peste pneumônica não é considerada necessária, desde que as precauções padrão e de gotículas possam ser mantidas. Em casos de escassez de máscara cirúrgica, superlotação de pacientes, má ventilação em enfermarias hospitalares ou outras situações de crise, a profilaxia pré-exposição pode ser justificada se houver suprimentos suficientes de antimicrobianos disponíveis.
A profilaxia pós-exposição deve ser considerada para pessoas que tiveram contato próximo (<6 pés) sustentado com um paciente com peste pneumônica e não estavam usando equipamento de proteção individual adequado. A profilaxia antimicrobiana pós-exposição também pode ser considerada para trabalhadores de laboratório acidentalmente expostos a materiais infecciosos e pessoas que tiveram contato próximo (<6 pés) ou direto com animais infectados, como equipe veterinária, donos de animais de estimação e caçadores.
Recomendações específicas sobre profilaxia pré e pós-exposição estão disponíveis nas diretrizes clínicas sobre tratamento e profilaxia da peste publicadas em 2021.
Tratamentos
Se diagnosticadas a tempo, as várias formas de peste geralmente respondem muito bem à antibioticoterapia. Os antibióticos mais usados são estreptomicina, cloranfenicol e tetraciclina. Entre a geração mais recente de antibióticos, a gentamicina e a doxiciclina têm se mostrado eficazes no tratamento monoterapêutico da peste. As diretrizes sobre tratamento e profilaxia da peste foram publicadas pelos Centros de Controle e Prevenção de Doenças em 2021.
A bactéria da peste pode desenvolver resistência a medicamentos e novamente se tornar uma grande ameaça à saúde. Um caso de uma forma resistente a medicamentos da bactéria foi encontrado em Madagascar em 1995. Outros surtos em Madagascar foram relatados em novembro de 2014 e outubro de 2017.
Epidemiologia
Globalmente cerca de 600 casos são relatados por ano. Em 2017, os países com mais casos incluem a República Democrática do Congo, Madagascar e Peru. Historicamente, ocorreu em grandes surtos, sendo o mais conhecido a Peste Negra no século 14, que resultou em mais de 50 milhões de mortos. Nos últimos anos, os casos estão distribuídos entre pequenos surtos sazonais que ocorrem principalmente em Madagascar e surtos esporádicos ou casos isolados em áreas endêmicas.
Em 2022, a possível origem de todas as cadeias modernas de DNA de Yersinia pestis foi encontrada em restos humanos em três sepulturas localizadas no Quirguistão, datadas de 1338 e 1339. O cerco de Caffa na Crimeia em 1346, é conhecido por ter sido o primeiro surto de peste com vertentes seguintes, que mais tarde se espalhou pela Europa. O sequenciamento do DNA em comparação com outras vertentes antigas e modernas pinta uma árvore genealógica da bactéria. Bactérias que hoje afetam as marmotas no Quirguistão estão mais próximas da cadeia encontrada nas sepulturas, sugerindo que este também é o local onde a praga foi transferida de animais para humanos.
Arma biológica
A praga tem uma longa história como arma biológica. Relatos históricos da China antiga e da Europa medieval detalham o uso de carcaças de animais infectados, como vacas ou cavalos, e carcaças humanas, pelos xiongnu/hunos, mongóis, turcos e outros grupos, para contaminar o abastecimento de água do inimigo. Registra-se que o General da Dinastia Han Huo Qubing morreu de tal contaminação enquanto se engajava na guerra contra os Xiongnu. Também foi relatado que as vítimas da peste foram lançadas por catapultas em cidades sitiadas.
Em 1347, a posse genovesa de Caffa, um grande empório comercial na península da Criméia, foi sitiada por um exército de guerreiros mongóis da Horda Dourada sob o comando de Jani Beg. Depois de um cerco prolongado durante o qual o exército mongol estava definhando com a doença, eles decidiram usar os cadáveres infectados como uma arma biológica. Os cadáveres foram catapultados sobre as muralhas da cidade, infectando os habitantes. Este evento pode ter levado à transferência da Peste Negra através de seus navios para o sul da Europa, possivelmente explicando sua rápida disseminação.
Durante a Segunda Guerra Mundial, o exército japonês desenvolveu uma praga armada, baseada na criação e liberação de um grande número de pulgas. Durante a ocupação japonesa da Manchúria, a Unidade 731 infectou deliberadamente civis chineses, coreanos e manchurianos e prisioneiros de guerra com a bactéria da peste. Esses assuntos, denominados "maruta" ou "troncos", foram então estudados por dissecação, outros por vivissecção ainda conscientes. Membros da unidade, como Shiro Ishii, foram exonerados do tribunal de Tóquio por Douglas MacArthur, mas 12 deles foram processados nos julgamentos de crimes de guerra de Khabarovsk em 1949, durante os quais alguns admitiram ter espalhado a peste bubônica em um raio de 36 quilômetros (22 milhas) ao redor a cidade de Changde.
Ishii inovou bombas contendo ratos vivos e pulgas, com cargas explosivas muito pequenas, para entregar os micróbios armados, superando o problema do explosivo matando o animal e inseto infectado pelo uso de uma cerâmica, em vez de metal, invólucro para o ogiva. Embora não existam registros do uso real das conchas de cerâmica, existem protótipos e acredita-se que tenham sido usados em experimentos durante a Segunda Guerra Mundial.
Depois da Segunda Guerra Mundial, tanto os Estados Unidos quanto a União Soviética desenvolveram meios de armar a peste pneumônica. Os experimentos incluíram vários métodos de entrega, secagem a vácuo, dimensionamento da bactéria, desenvolvimento de cepas resistentes a antibióticos, combinação da bactéria com outras doenças (como difteria) e engenharia genética. Cientistas que trabalharam em programas de armas biológicas da URSS afirmaram que o esforço soviético foi formidável e que grandes estoques de bactérias da peste armadas foram produzidos. As informações sobre muitos dos projetos soviéticos e americanos estão praticamente indisponíveis. A praga pneumônica aerossolizada continua sendo a ameaça mais significativa.
A praga pode ser facilmente tratada com antibióticos. Alguns países, como os Estados Unidos, têm grandes suprimentos disponíveis caso tal ataque ocorra, tornando a ameaça menos grave.
Contenido relacionado
Odontologia
Abscesso cerebral
Doença de Lafora