Gastroenterologia
Gastroenterologia (do grego gastḗr- “barriga”, -énteron “intestino” e -logía "estudo de") é o ramo da medicina focado no sistema digestivo e seus distúrbios. O sistema digestivo consiste no trato gastrointestinal, às vezes referido como trato GI, que inclui o esôfago, estômago, intestino delgado e intestino grosso, bem como os órgãos acessórios da digestão, que incluem o pâncreas, a vesícula biliar, e fígado. O sistema digestivo funciona para mover o material através do trato GI por meio do peristaltismo, decompor esse material por meio da digestão, absorver nutrientes para uso em todo o corpo e remover resíduos do corpo por meio da defecação. Os médicos que se especializam na especialidade médica de gastroenterologia são chamados de gastroenterologistas ou, às vezes, médicos gastrointestinais. Algumas das condições mais comuns tratadas por gastroenterologistas incluem doença do refluxo gastroesofágico, sangramento gastrointestinal, síndrome do intestino irritável, doença do intestino irritável, que inclui doença de Crohn e colite ulcerativa, úlcera péptica, vesícula biliar e doença do trato biliar, hepatite, pancreatite, colite, pólipos do cólon e câncer, problemas nutricionais e muitos mais.
História
Citando de papiros egípcios, John F. Nunn identificou um conhecimento significativo sobre doenças gastrointestinais entre os médicos praticantes durante os períodos dos faraós. Irynakhty, da décima dinastia, c. 2125 a.C., era um médico da corte especializado em gastroenterologia, sono e proctologia.
Entre os gregos antigos, Hipócrates atribuía a digestão à mistura. O conceito de Galeno de que o estômago tem quatro faculdades foi amplamente aceito até a modernidade no século XVII.
Século XVIII
- O italiano Lazzaro Spallanzani (1729–99) estava entre os primeiros médicos a desconsiderar as teorias de Galen, e em 1780 deu provas experimentais sobre a ação do suco gástrico em alimentos.
- Em 1767, o alemão Johann von Zimmermann escreveu um importante trabalho sobre disenteria.
- Em 1777, Maximilian Stoll de Viena descreveu o câncer da vesícula biliar.
Século XIX
- Em 1805, Philipp Bozzini fez a primeira tentativa de observar dentro do corpo humano vivo usando um tubo chamado Lichtleiter (instrumento de guia leve) para examinar o trato urinário, o reto e a faringe. Esta é a primeira descrição da endoscopia.
- Charles Emile Troisier descreveu o alargamento de linfonodos no câncer abdominal.
- Em 1823, William Prout descobriu que os sucos de estômago contêm ácido clorídrico.
- Em 1833, William Beaumont publicou Experimentos e Observações sobre o Suco Gastrico e a Fisiologia da Digestão anos seguintes de experiência em teste assunto Alexis St. Martin.
- Em 1868, Adolf Kussmaul, um conhecido médico alemão, desenvolveu o gastroscópio. Aperfeiçoou a técnica num engolidor de espadas.
- Em 1871, na sociedade de médicos em Viena, Carl Stoerk demonstrou um esofagoscópio feito de dois tubos de metal telescópico, inicialmente concebidos por Waldenburg em 1870.
- Em 1876, Karl Wilhelm von Kupffer descreveu as propriedades de algumas células hepáticas agora chamadas de células Kupffer.
- Em 1883, Hugo Kronecker e Samuel James Meltzer estudaram a manometria oesofágica em humanos.
Século XX
- Em 1915, Jesse McClendon testou a acidez do estômago humano in situ.
- Em 1921–22, Walter Alvarez fez a primeira pesquisa de eletrogastrografia.
- Rudolf Schindler descreveu muitas doenças importantes envolvendo o sistema digestivo humano durante a Primeira Guerra Mundial em seu livro ilustrado e é retratado por alguns como o "pai da gastroscopia". Ele e Georg Wolf desenvolveram um gastroscópio semiflexível em 1932.
- Em 1932, Burrill Bernard Crohn descreveu a doença de Crohn.
- Em 1957, Basil Hirschowitz introduziu o primeiro protótipo de um gastroscópio de fibra óptica.
Século XXI
- Em 2005, Barry Marshall e Robin Warren da Austrália receberam o Prêmio Nobel de Fisiologia ou Medicina pela sua descoberta Helicobacter pylori (1982/1983) e seu papel na doença da úlcera péptica. James Leavitt ajudou em sua pesquisa, mas o Prêmio Nobel não é premiado postumamente, então ele não foi incluído no prêmio.
Classificação da doença
1. Classificação Internacional de Doenças (CID 2007)/classificação da OMS:
- Capítulo XI, Doenças do sistema digestivo,(K00-K93)
2. Título do assunto MeSH:
- Gastroenterologia (G02.403.776.409.405)
- Doenças gastroenterológicas(C06.405)
3. Catálogo da Biblioteca Nacional de Medicina (classificação NLM 2006):
- Sistema digestivo (W1) Arquivado em 2004-10-19 no Wayback Machine
Procedimentos
Colonoscopia
Um procedimento que utiliza um tubo longo e fino com uma câmera que é passado pelo ânus para visualizar o reto e toda a extensão do cólon. O procedimento é realizado para procurar pólipos de cólon e/ou câncer de cólon em alguém sem sintomas, referido como triagem, ou para avaliar sintomas como sangramento retal, fezes escuras, mudança nos hábitos intestinais ou na consistência das fezes (diarréia, fezes finas), dor abdominal e perda de peso inexplicável. Antes do procedimento, o médico pode pedir ao paciente que pare de tomar certos medicamentos, incluindo anticoagulantes, aspirina, medicamentos para diabetes ou antiinflamatórios não esteróides. Uma preparação intestinal geralmente é feita na noite anterior e na manhã do procedimento, que consiste em um enema ou laxantes, comprimidos ou pó dissolvido em líquido, que causarão diarréia. O procedimento pode precisar ser interrompido e reagendado se houver fezes remanescentes no cólon devido a uma preparação intestinal incompleta porque o médico não consegue visualizar adequadamente o cólon. Durante o procedimento, o paciente é sedado e o endoscópio é usado para examinar todo o comprimento do cólon em busca de pólipos, sangramento ou tecido anormal. Uma biópsia ou remoção de pólipo pode então ser realizada e o tecido enviado ao laboratório para avaliação. O procedimento geralmente leva de trinta minutos a uma hora, seguido de um período de observação de uma a duas horas. As complicações incluem inchaço, cólicas, reação à anestesia, sangramento e um orifício na parede do cólon que pode exigir colonoscopia ou cirurgia repetidas. Os sinais de uma complicação grave que requer atenção médica urgente ou emergencial incluem dor intensa no abdômen, febre, sangramento que não melhora, tontura e fraqueza.
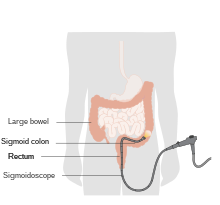
Sigmoidoscopia
Um procedimento semelhante a uma colonoscopia usando um tubo longo e fino com uma câmera (scópio) passado pelo ânus, mas destinado apenas a visualizar o reto e a última parte do cólon mais próxima do reto. Todos os aspectos do procedimento são os mesmos de uma colonoscopia, exceto que esse procedimento dura apenas dez a vinte minutos e é feito sem sedação. Isso geralmente permite que o paciente retorne às atividades normais imediatamente após o término do procedimento.
Esofagogastroduodenoscopia (EGD)
Um procedimento que utiliza um tubo longo e fino com uma câmera que é passado pela boca para visualizar o esôfago ("esôfago-"), estômago ("gastro-"), e o duodeno ("duodeno-"). É também referido como endoscopia digestiva alta ou apenas endoscopia. O procedimento é realizado para avaliação adicional dos sintomas, incluindo azia persistente, indigestão, vômitos com sangue, fezes escuras, náuseas e vômitos persistentes, dor, dificuldade para engolir, dor para engolir e perda de peso inexplicável. Também é realizado para testes adicionais após um teste de laboratório que mostra baixos níveis de hemoglobina sem uma causa conhecida ou uma deglutição anormal de bário. O procedimento pode ser usado para diagnosticar muitos distúrbios por visualização direta ou biópsia de tecido, incluindo varizes esofágicas, estenoses esofágicas, doença do refluxo gastroesofágico, esôfago de Barrett, câncer, doença celíaca, gastrite, úlcera péptica e infecção por H. pylori. Técnicas intra-operatórias podem então ser usadas para o tratamento de certos distúrbios, como bandagem de varizes esofágicas ou dilatação de estenoses esofágicas. O paciente provavelmente será obrigado a não comer ou beber nada a partir de 4 horas antes do procedimento. A sedação geralmente é necessária para o conforto do paciente. Este procedimento geralmente dura cerca de trinta minutos, seguido de um período de observação de uma a duas horas. Os efeitos colaterais incluem inchaço, náusea e dor de garganta por 1 a 2 dias. As complicações são raras, mas incluem reação à anestesia, sangramento e um orifício na parede do esôfago, estômago ou intestino delgado que pode exigir cirurgia. Os sinais de uma complicação grave que requer atenção médica urgente ou emergente incluem dor no peito, problemas respiratórios, problemas para engolir, dor na garganta que piora, vômito com sangue ou aparência de "borras de café", piora da dor abdominal, sangramento ou fezes negras e febre.
Colangiopancreatografia retrógrada endoscópica (CPRE)
Um procedimento que usa um tubo longo e fino com uma câmera que passa pela boca até a primeira parte do intestino delgado para localizar, diagnosticar e tratar distúrbios relacionados aos ductos biliares e pancreáticos. Esses dutos transportam fluidos que ajudam na digestão dos alimentos do fígado, vesícula biliar e pâncreas e podem se tornar estreitos ou bloqueados como resultado de cálculos biliares, infecção, inflamação, pseudocistos pancreáticos e tumores dos dutos biliares ou pâncreas. Como resultado, pode-se sentir dor nas costas, amarelecimento da pele e um teste de laboratório anormal mostrando um nível elevado de bilirrubina que pode exigir este procedimento. No entanto, o procedimento não é recomendado se o paciente tiver pancreatite aguda, a menos que o nível de bilirrubina permaneça alto ou esteja aumentando, o que pode sugerir que o bloqueio ainda está presente. O paciente provavelmente será obrigado a não comer ou beber nada a partir de 8 horas antes do procedimento. Depois que o paciente estiver sedado, o médico passará o endoscópio pela boca, esôfago, estômago e duodeno para localizar a abertura onde os dutos drenam para o intestino delgado. O médico pode então injetar corante nesses dutos e tirar raios-X que mostram uma visão em tempo real, via fluoroscopia, permitindo que o médico localize e desobstrua o bloqueio. Isso é feito por meio de várias técnicas, incluindo cortar a abertura e criar um orifício maior para drenagem, remover cálculos biliares e outros detritos, dilatar partes estreitas dos dutos ou colocar um stent que mantém os dutos abertos. O médico também pode fazer uma biópsia dos dutos para avaliar se há câncer, infecção ou inflamação. Os efeitos colaterais incluem inchaço, náusea ou dor de garganta por 1 a 2 dias. As complicações incluem pancreatite, infecção dos ductos biliares ou da vesícula biliar, sangramento, reação à anestesia e perfuração de quaisquer estruturas pelas quais o endoscópio ou seus instrumentos passem, mas particularmente o duodeno, ducto biliar e ducto pancreático. Os sinais de uma complicação grave que requer atenção médica urgente ou emergente incluem fezes com sangue ou alcatrão preto, dor no peito, febre, piora da dor abdominal, piora da dor na garganta, problemas respiratórios, problemas para engolir, vômito com sangue ou aparência de borra de café. Na maioria das vezes, as complicações desse procedimento requerem hospitalização para tratamento.
Distúrbios
Esôfago
Doença do refluxo gastroesofágico (DRGE)
Uma condição resultante do retorno consistente do conteúdo do estômago para o esôfago, causando sintomas incômodos ou complicações. Os sintomas são considerados problemáticos com base em quão perturbadores eles são para a vida diária e o bem-estar do paciente. Esta definição foi padronizada pelo Consenso de Montreal em 2006. Os sintomas incluem uma sensação dolorosa no meio do peito e sensação de conteúdo do estômago voltando para a boca. Outros sintomas incluem dor no peito, náusea, dificuldade para engolir, dor ao engolir, tosse e rouquidão. Os fatores de risco incluem obesidade, gravidez, tabagismo, hérnia de hiato, certos medicamentos e certos alimentos. O diagnóstico geralmente é baseado nos sintomas e no histórico médico, com testes adicionais somente após o tratamento ter sido ineficaz. Um diagnóstico adicional pode ser obtido medindo a quantidade de ácido que entra no esôfago ou examinando o esôfago com um escopo. As opções de tratamento e manejo incluem modificações no estilo de vida, medicamentos e cirurgia se não houver melhora com outras intervenções. As modificações no estilo de vida incluem não se deitar por três horas após comer, deitar sobre o lado esquerdo, elevar a cabeceira ao deitar elevando a cabeceira da cama ou usar travesseiros extras, perder peso, parar de fumar e evitar café, menta, álcool, chocolate, alimentos gordurosos, alimentos ácidos e alimentos condimentados. Os medicamentos incluem antiácidos, inibidores da bomba de prótons, bloqueadores dos receptores H2. A cirurgia geralmente é uma fundoplicatura de Nissen e é realizada por um cirurgião. As complicações da DRGE de longa data podem incluir inflamação do esôfago que pode causar sangramento ou formação de úlcera, estreitamento do esôfago levando a problemas de deglutição, alteração no revestimento do esôfago que pode aumentar as chances de desenvolver câncer (esôfago de Barrett), tosse crônica, asma, inflamação da laringe levando à rouquidão e desgaste do esmalte dentário levando a problemas dentários.
Esôfago de Barrett
Uma condição na qual o revestimento do esôfago muda para se parecer mais com o revestimento do intestino e aumenta o risco de desenvolver câncer de esôfago. Não há sintomas específicos, embora os sintomas da DRGE possam estar presentes anos antes, pois está associado a um risco de 10 a 15% de esôfago de Barrett. Os fatores de risco incluem DRGE crônica por mais de 5 anos, ter 50 anos ou mais, ser branco não hispânico, ser homem, ter histórico familiar desse distúrbio, gordura abdominal e histórico de tabagismo. Os fatores de proteção incluem infecção por H. pylori, uso frequente de aspirina ou outros anti-inflamatórios não esteróides e dietas ricas em frutas e vegetais. O diagnóstico pode ser feito examinando o esôfago com um escopo e possivelmente fazendo uma biópsia do revestimento do esôfago. O tratamento inclui o controle da DRGE, a destruição de partes anormais do esôfago, a remoção de tecido anormal no esôfago e a remoção de parte do esôfago conforme realizado por um cirurgião geral. O manejo adicional pode incluir vigilância periódica com escopos repetidos em determinados intervalos determinados pelo médico, provavelmente não mais do que a cada três a cinco anos. As complicações desse distúrbio podem resultar em um tipo de câncer chamado adenocarcinoma esofágico.
Educação e treinamento
Estados Unidos
A gastroenterologia é uma subespecialidade da medicina interna e, portanto, requer três anos de treinamento de residência em medicina interna, seguidos de três anos adicionais em uma bolsa dedicada de gastroenterologia. Este treinamento é certificado pelo American Board of Internal Medicine (ABIM) e pelo American Osteopathic Board of Internal Medicine (AOBIM) e deve ser concluído em um programa credenciado pelo Accreditation Council for Graduate Medical Education (ACGME). Outras sociedades nacionais que supervisionam o treinamento incluem o American College of Gastroenterology (ACG), a American Gastroenterological Association (AGA) e a American Society for Gastrointestinal Endoscopy (ASGE).
Escopo da prática
Gastroenterologistas atendem pacientes tanto na clínica quanto no ambiente hospitalar. Eles podem solicitar exames diagnósticos, prescrever medicamentos e realizar vários procedimentos diagnósticos e terapêuticos, incluindo colonoscopia, esofagogastroduodenoscopia (EGD), colangiopancreatografia retrógrada endoscópica (CPRE), ultrassonografia endoscópica (EUS) e biópsia hepática.
Subespecialidades
Alguns estagiários de gastroenterologia irão completar um "quarto ano" (embora este seja geralmente o sétimo ano de pós-graduação em medicina) em hepatologia de transplante, endoscopia intervencionista avançada, doença inflamatória intestinal, motilidade ou outros tópicos.
A endoscopia avançada, às vezes chamada de endoscopia intervencionista ou cirúrgica, é uma subespecialidade da gastroenterologia que se concentra em técnicas endoscópicas avançadas para o tratamento de doenças pancreáticas, hepatobiliares e gastrointestinais. Os gastroenterologistas intervencionistas geralmente passam por um ano adicional de treinamento rigoroso em técnicas endoscópicas avançadas, incluindo colangiopancreatografia retrógrada endoscópica, procedimentos diagnósticos e intervencionistas guiados por ultrassom endoscópico e técnicas avançadas de ressecção, incluindo ressecção endoscópica da mucosa e dissecção endoscópica da submucosa. Além disso, a realização de procedimentos bariátricos endoscópicos também é realizada por alguns endoscopistas avançados.
Hepatologia, ou medicina hepatobiliar, engloba o estudo do fígado, pâncreas e árvore biliar e é tradicionalmente considerada uma subespecialidade da gastroenterologia, enquanto proctologia abrange distúrbios do ânus, reto e cólon e é considerada uma subespecialidade da cirurgia geral.
Organizações profissionais
- American College of Gastroenterology (ACG) - foi fundada em 1932 por um grupo de 10 gastroenterologistas em Nova York e agora consiste em mais de 16.000 gastroenterologistas de 86 países. Sua declaração de missão diz "Nossa missão é melhorar a capacidade dos nossos membros de fornecer cuidados de classe mundial aos pacientes com distúrbios digestivos e avançar a profissão através da excelência e inovação com base nos pilares do Cuidado do Paciente, Educação, Investigação Científica, Advocacia e Gestão de Prática." O ACG patrocina conferências regional e nacionalmente, publica vários periódicos, incluindo The American Journal of Gastroenterology, Clinical and Translational Gastroenterology, and ACG Case Reports Journal (em inglês). hospeda programas de educação médica contínua (CME), apoia iniciativas para colegas em treinamento, desenvolve e promove diretrizes baseadas em evidências, apoia a defesa e política pública, e fornece financiamento de pesquisa clínica composta por US $ 27 milhões em bolsas de pesquisa e prêmios de desenvolvimento de carreira (US $ 2,2 milhões em 2022).
- American Gastroenterological Association (AGA) - foi fundada em 1897 e agora inclui mais de 16.000 membros em todo o mundo. Sua declaração de missão diz "Empoderar médicos e pesquisadores para melhorar a saúde digestiva" A AGA publica dois periódicos mensalmente intitulados Gastroenterologia e Gastroenterologia Clínica e Hepatologia, patrocina uma reunião anual chamada Digestive Disease Week (DDW), fornece mais de US $ 3 milhões por ano em bolsas de pesquisa para mais de 50 investigadores através do Programa AGA Research Foundation Awards (US $ 2,56 milhões para 61 investigadores em 2022), desenvolve e promove diretrizes baseadas em evidências, influencia a política pública através do Programa de Advogados Congressistas da AGA e do comitê de ação política AGA (PAC), e apoia uma variedade de oportunidades educacionais, incluindo os créditos que qualificam para a certificação.
- American Society for Gastrointestinal Endoscopy (ASGE) - foi fundada em 1941 e agora inclui cerca de 15.000 membros em todo o mundo. Sua declaração de missão diz "A American Society for Gastrointestinal Endoscopy é líder global em promover o cuidado digestivo através da educação, defesa e promoção da excelência e inovação na endoscopia" A ASGE publica um periódico mensal intitulado Endoscopia Gastrointestinal (GIE), desenvolve e promove diretrizes baseadas em evidências, oferece recursos educacionais para seus membros e fornece recursos de defesa para influenciar a política pública.
- A Organização Mundial de Gastroenterologia (WGO) foi fundada em 1958 e consiste em 119 Sociedades-Membros e 4 associações afiliadas regionais de todo o mundo, o que representa um conjunto de 60.000 indivíduos. A declaração de missão da WGO diz "Promover, para o público geral e profissional de saúde, uma consciência da prevalência mundial e o cuidado ideal de distúrbios gastrointestinais e hepáticas, e melhorar o cuidado desses transtornos, através da prestação de alta qualidade, educação acessível e independente e treinamento" A WGO publica uma newsletter intitulada "O mundo eletrônico Gastroenterology News" (E-mail), desenvolve diretrizes globais, se envolve em advocacia através do Dia Mundial da Saúde Digestiva (WDHD) realizada anualmente em 29 de maio, e fornece recursos educacionais, incluindo 23 centros de treinamento em todo o mundo e um programa Train the Trainers (TTT).
- Sociedade Britânica de Gastroenterologia
- Gastroenterologia Europeia
Revistas acadêmicas
- Jornal Americano de Gastroenterologia
- Gastroenterologia Clínica e Hepatologia
- Endoscopia
- Gastroenterologia
- Endoscopia Gastrointestinal
- Gut
- Doenças inflamatórias do intestino
- Revista de Gastroenterologia Clínica
- Journal of Crohn's and Colitis
- Neurogastroenterologia e Motilidade
- Jornal Mundial da Gastroenterologia
Contenido relacionado
Vacina BCG
Anticorpo
Bomba de difusão