Tumor neuroendocrino
Los tumores neuroendocrinos (NET) son neoplasias que surgen de las células de los sistemas endocrino (hormonal) y nervioso. Se presentan con mayor frecuencia en el intestino, donde a menudo se los llama tumores carcinoides, pero también se encuentran en el páncreas, los pulmones y el resto del cuerpo.
Aunque existen muchos tipos de tumores neuroendocrinos, se los trata como un grupo de tejidos porque las células de estas neoplasias comparten características comunes, como una apariencia histológica similar, gránulos secretores especiales y, a menudo, producen aminas biógenas y hormonas polipeptídicas.
El término "neuro" se refiere a los gránulos de núcleo denso (DCG), similares a los DCG en las neuronas serotoninérgicas que almacenan monoaminas. El término "endocrino" se refiere a la síntesis y secreción de estas monoaminas. El sistema neuroendocrino incluye glándulas endocrinas como la pituitaria, las paratiroides y las glándulas suprarrenales neuroendocrinas, así como tejido de islotes endocrinos incrustado dentro del tejido glandular como en el páncreas y células dispersas en el parénquima exocrino. Este último se conoce como el sistema endocrino difuso.
Clasificación
OMS
El sistema de clasificación de la Organización Mundial de la Salud (OMS) coloca los tumores neuroendocrinos en tres categorías principales, que enfatizan el grado del tumor más que el origen anatómico:
- tumores neuroendocrinos bien diferenciados, subdivididos en tumores benignos y aquellos con comportamiento incierto
- carcinomas neuroendocrinos bien diferenciados (de bajo grado) con comportamiento maligno de bajo grado
- carcinomas neuroendocrinos mal diferenciados (de alto grado), que son el neuroendocrino celular grande y carcinomas de células pequeñas.
Además, el sistema de la OMS reconoce tumores mixtos con características tanto neuroendocrinas como de carcinoma epitelial, como el cáncer de células caliciformes, un tumor poco frecuente del tracto gastrointestinal.
La clasificación de un tumor determinado en una de estas categorías depende de características histológicas bien definidas: tamaño, invasión linfovascular, recuento mitótico, índice de marcaje Ki-67, invasión de órganos adyacentes, presencia de metástasis y si produce hormonas.
La clasificación de la OMS a partir de 2022 avala un sistema de clasificación de tres niveles para la mayoría de los NET, en particular los NET del tracto gastrointestinal o pancreatobiliar, así como los NET del tracto aerodigestivo superior y las glándulas salivales. El sistema de clasificación se basa en la proliferación evaluada por la tasa mitótica y el índice Ki-67 y estratifica los NET en grado 1 (G1, grado bajo), grado 2 (G2, grado intermedio) y grado 3 (G3, grado alto). La necrosis tumoral, aunque se reconoce como un factor asociado con un pronóstico potencialmente peor, no se incluye en la clasificación de los NET del tracto gastrointestinal o pancreatobiliar. Sin embargo, la ausencia o presencia de necrosis tumoral es un componente de la clasificación de los NET de muchos otros orígenes, como el tracto aerodigestivo superior, el pulmón y el timo.
Los carcinomas neuroendocrinos son neoplasias neuroendocrinas de alto grado y escasamente diferenciadas, por lo que la designación del grado del tumor es redundante. Las neoplasias neuroendocrinas pulmonares y tímicas se clasifican de manera similar, e incluyen carcinoides típicos y atípicos, carcinomas neuroendocrinos de células pequeñas y de células grandes.
Además, la clasificación de la OMS de 2022 introduce un sistema de clasificación de dos niveles para los carcinomas medulares de tiroides basado en el recuento mitótico, el índice Ki-67 y la ausencia o presencia de necrosis tumoral. En este sentido, cabe señalar que se aplican valores de corte diferentes a los de los tumores de origen gastrointestinal, aerodigestivo y pulmonar.
Distribución anatómica
Tradicionalmente, los tumores neuroendocrinos se han clasificado según su lugar anatómico de origen. Los tumores neuroendocrinos pueden surgir en muchas áreas diferentes del cuerpo y, con mayor frecuencia, se localizan en el intestino, el páncreas o los pulmones. Los diversos tipos de células que pueden dar lugar a los tumores neuroendocrinos están presentes en las glándulas endocrinas y también se distribuyen de forma difusa por todo el cuerpo; las más comunes son las células de Kulchitsky o células enterocromafines similares, que son relativamente más comunes en los sistemas gastrointestinal y pulmonar.
Los tumores neuroendocrinos incluyen ciertos tumores del tracto gastrointestinal y de las células de los islotes pancreáticos, ciertos tumores del timo y del pulmón, y el carcinoma medular de las células parafoliculares de la tiroides. En ocasiones se incluyen o excluyen tumores con características celulares similares en las glándulas pituitaria, paratiroides y adrenomedular.
Dentro de la amplia categoría de tumores neuroendocrinos existen muchos tipos de tumores diferentes, que representan sólo una pequeña proporción de los tumores o cánceres en la mayoría de estos tejidos:
- glándula pituitaria: Tumor neuroendocrino de la pituitaria anterior
- glándula tiroides: Tumores de tiroides neuroendocrinos, particularmente carcinoma medular
- Tumores paratiroides
- Tumus y tumores carcinoides mediastinos
- Tumores pulmonares neuroendocrinos
- bronquius
- tumores carcinoide pulmonar: carcinoide típico (TC; bajo grado); carcinoide atípico (AC; grado intermedio)
- cáncer de pulmón de células pequeñas (SCLC)
- carcinoma neuroendocrino celular grande del pulmón (LCNEC)
- Carcinomas extrapulmonares de células pequeñas (ESCC o EPSCC)
- Tumores neuroendocrinos gastroenteropancreáticos (GEP-NET)
- Foregut GEP-NET (los tumores olvidados pueden abarcar conceptualmente no sólo las redes del estómago y el dúodeno proximal, sino también el páncreas, e incluso el timo, el pulmón y el bronquio)
- Tumores endocrinos pancreáticos (si se consideran separados de GEP-NET foregut)
- Midgut GEP-NET (desde la mitad distal de la segunda parte del duodeno hasta los dos tercios proximales del colon transversal)
- appendix, including well differentiated NETs (benign); well differentiated NETs (uncertain maligna potential); well differentiated neuroendocrine carcinoma (with low malignant potential); mix exocrine-neuroendocrine carcinoma (goblet cell carcinoma, also called adenocarcinoid and mucous adenocarcinoid)
- Hindgut GEP-NET
- Foregut GEP-NET (los tumores olvidados pueden abarcar conceptualmente no sólo las redes del estómago y el dúodeno proximal, sino también el páncreas, e incluso el timo, el pulmón y el bronquio)
- Vibrador y vesícula biliar
- Tumores suprarrenales, particularmente tumores adrenomedulares
- Pheochromocytoma
- Tumores del sistema nervioso periférico, como:
- Schwannoma
- paraganglioma
- neuroblastoma
- Lactante
- tracto genitourinario
- tumor carcinoma carcinoide del tracto urinario y carcinoma neuroendocrino
- ovarios
- tumor neuroendocrino del cuello uterino
- Tumor de próstata con diferenciación neuroendocrino
- testes
- Carcinoma de células Merkel de la piel (cáncer trabecular)
- Condiciones heredadas:
- neoplasia endocrina múltiple tipo 1 (MEN1)
- neoplasia endocrina múltiple tipo 2 (MEN2)
- Enfermedad de von Hippel-Lindau (VHL)
- neurofibromatosis tipo 1
- esclerosis tuberosa
- Complejo de carga
Grado
Las lesiones neuroendocrinas se clasifican histológicamente según marcadores de proliferación celular, en lugar de polimorfismo celular. La Organización Mundial de la Salud recomienda actualmente el siguiente esquema de clasificación para todas las neoplasias neuroendocrinas gastroenteropancreáticas:

| G | Conteo mitótico (por 10 HPF) | Índice Ki-67 (%) |
|---|---|---|
| GX | El grado no puede evaluarse | |
| G1 | 2 | 3% |
| G2 | 2 a 20 | 3-20% |
| G3 | ■ 20 | ■ 20% |
Si el recuento mitótico y el Ki-67 son discordantes, se utiliza la cifra que dé la calificación más alta.
Las neoplasias neuroendocrinas G1 y G2 se denominan tumores neuroendocrinos (NET), antes llamados tumores carcinoides. Las neoplasias G3 se denominan carcinomas neuroendocrinos (NEC).
Se ha propuesto que la categoría G3 actual se divida aún más en neoplasias histológicamente bien diferenciadas y neoplasias poco diferenciadas para reflejar mejor el pronóstico.
Staging

Actualmente no existe un sistema de estadificación único para todas las neoplasias neuroendocrinas. Las lesiones bien diferenciadas generalmente tienen su propio sistema de estadificación basado en la ubicación anatómica, mientras que las lesiones poco diferenciadas y mixtas se estadifican como carcinomas de esa ubicación. Por ejemplo, la enterocolitis necrotizante gástrica y los cánceres adenoneuroendocrinos mixtos se estadifican como carcinoma primario del estómago.
La estadificación TNM de los tumores neuroendocrinos gastroenteropancreáticos de grado 1 y grado 2 es la siguiente:
| Tumor primario (T) | |
|---|---|
| T Categoría | Tumor Criterios |
| TX | No se puede evaluar el tumor primario |
| T0 | No hay evidencia de tumor primario |
| T1 | Invades lamina propria o submucosa, y menos o igual a 1 cm de tamaño |
| T2 | Invades la musculatura propria, o superior a 1 cm de tamaño |
| T3 | Invades a través de la musculatura propria en tejido subserosal sin penetración de serosa excesiva |
| T4 | Invades visceral peritoneum (serosal) u otros órganos o estructuras adyacentes |
| Regional Lymph Node (N) | |
| N Category | N Criterios |
| NX | No se pueden evaluar los ganglios linfáticos regionales |
| N0 | No hay metástasis de ganglios linfáticos regionales |
| N1 | Metástasis de ganglios linfáticos regionales |
| Metastasis distante (M) | |
| M Categoría | M Criterios |
| M0 | No hay metástasis distantes |
| M1 | metástasis distante |
| M1a | Metastasis limitada al hígado |
| M1b | Metastasis en al menos un sitio extra-hepático |
| M1c | Tanto metástasis hepáticas como extrahepáticas |
| AJCC Prognostic Stage Groups | |
| Etapa | Criterios |
| I | T1, N0, M0 |
| II | T2 o T3, N0, M0 |
| III | Any T, N1, M0; T4, N0, M0 |
| IV | Cualquier T, cualquier N, M1 |
| Tumor primario (T) | |
|---|---|
| T Categoría | Tumor Criterios |
| TX | No se puede evaluar el tumor primario |
| T1 | Invades la mucosa o submucosa solamente, y menos o igual a 1 cm de tamaño (tumores duodenales) Confined within the esfincter of Oddi, and less than or equal to 1 cm in size (ampullary tumors) |
| T2 | Invades la musculatura propria, o es > 1 cm (duodenal) Invades a través de esfínter en submucosa duodenal o musculosa propria, o es ± 1 cm (ampular) |
| T3 | Invades el páncreas o tejido adiposo peripancreático |
| T4 | Invades visceral peritoneum (serosal) u otros órganos |
| Regional Lymph Node (N) | |
| N Category | N Criterios |
| NX | No se pueden evaluar los ganglios linfáticos regionales |
| N0 | No hay metástasis de ganglios linfáticos regionales |
| N1 | Metástasis de ganglios linfáticos regionales |
| Metastasis distante (M) | |
| M Categoría | M Criterios |
| M0 | No hay metástasis distantes |
| M1 | metástasis distante |
| M1a | Metastasis limitada al hígado |
| M1b | Metastasis en al menos un sitio extra-hepático |
| M1c | Tanto metástasis hepáticas como extrahepáticas |
| AJCC Prognostic Stage Groups | |
| Etapa | Criterios |
| I | T1, N0, M0 |
| II | T2 o T3, N0, M0 |
| III | T4, N0, M0; Any T, N1, M0 |
| IV | Cualquier T, cualquier N, M1 |
| Tumor primario (T) | |
|---|---|
| T Categoría | Tumor Criterios |
| TX | No se puede evaluar el tumor primario |
| T0 | No hay evidencia de tumor primario |
| T1 | Invades lamina propria o submucosa, y menos o igual a 1 cm de tamaño |
| T2 | Invades la musculatura propria, o superior a 1 cm de tamaño |
| T3 | Invades a través de la musculatura propria en tejido subserosal sin penetración de serosa excesiva |
| T4 | Invades visceral peritoneum (serosal) u otros órganos o estructuras adyacentes |
| Regional Lymph Node (N) | |
| N Category | N Criterios |
| NX | No se pueden evaluar los ganglios linfáticos regionales |
| N0 | No hay metástasis de ganglios linfáticos regionales |
| N1 | Metástasis de ganglios linfáticos regionales inferiores a 12 nodos |
| N2 | Grandes masas mesentéricas ( < 2 cm) y / o extensos depósitos nodal (12 o más), especialmente aquellos que encasean los vasos mesentéricos superiores |
| Metastasis distante (M) | |
| M Categoría | M Criterios |
| M0 | No hay metástasis distantes |
| M1 | metástasis distante |
| M1a | Metastasis limitada al hígado |
| M1b | Metastasis en al menos un sitio extra-hepático |
| M1c | Tanto metástasis hepáticas como extrahepáticas |
| AJCC Prognostic Stage Groups | |
| Etapa | Criterios |
| I | T1, N0, M0 |
| II | T2 o T3, N0, M0 |
| III | Any T, N1 or N2, M0; T4, N0, M0; |
| IV | Cualquier T, cualquier N, M1 |
| Tumor primario (T) | |
|---|---|
| T Categoría | Tumor Criterios |
| TX | No se puede evaluar el tumor primario |
| T0 | No hay evidencia de tumor primario |
| T1 | 2 cm o menos en mayor dimensión |
| T2 | Tumor más de 2 cm pero inferior o igual a 4 cm |
| T3 | Tumor de más de 4 cm o con invasión subserosal o participación de la mesoapendix |
| T4 | Perfora el peritoneo o invade directamente otros órganos o estructuras (excluyendo la extensión mural directa a la subserosa adyacente del intestino adyacente) |
| Regional Lymph Node (N) | |
| N Category | N Criterios |
| NX | No se pueden evaluar los ganglios linfáticos regionales |
| N0 | No hay metástasis de ganglios linfáticos regionales |
| N1 | Metástasis de ganglios linfáticos regionales |
| Metastasis distante (M) | |
| M Categoría | M Criterios |
| M0 | No hay metástasis distantes |
| M1 | metástasis distante |
| M1a | Metastasis limitada al hígado |
| M1b | Metastasis en al menos un sitio extra-hepático |
| M1c | Tanto metástasis hepáticas como extrahepáticas |
| AJCC Prognostic Stage Groups | |
| Etapa | Criterios |
| I | T1, N0, M0 |
| II | T2 o T3, N0, M0 |
| III | Any T, N1, M0; T4, N1, M0 |
| IV | Cualquier T, cualquier N, M1 |
| Tumor primario (T) | |
|---|---|
| T Categoría | Tumor Criterios |
| TX | No se puede evaluar el tumor primario |
| T0 | No hay evidencia de tumor primario |
| T1 | Invades lamina propria o submucosa, y menos o igual a 2 cm |
| T1a | Menos de 1 cm en mayor dimensión |
| T1b | 1–2 cm en mayor dimensión |
| T2 | Invades la musculatura propria, o mayor de 2 cm de tamaño con invasión de la proria lamina o submucosa |
| T3 | Invades a través de la musculatura propria en tejido subserosal sin penetración de serosa excesiva |
| T4 | Invades visceral peritoneum (serosal) u otros órganos o estructuras adyacentes |
| Regional Lymph Node (N) | |
| N Category | N Criterios |
| NX | No se pueden evaluar los ganglios linfáticos regionales |
| N0 | No hay metástasis de ganglios linfáticos regionales |
| N1 | Metástasis de ganglios linfáticos regionales |
| Metastasis distante (M) | |
| M Categoría | M Criterios |
| M0 | No hay metástasis distantes |
| M1 | metástasis distante |
| M1a | Metastasis limitada al hígado |
| M1b | Metastasis en al menos un sitio extra-hepático |
| M1c | Tanto metástasis hepáticas como extrahepáticas |
| AJCC Prognostic Stage Groups | |
| Etapa | Criterios |
| I | T1, N0, M0 |
| IIA | T2, N0, M0 |
| IIB | T3, N0, M0 |
| IIIA | T4, N0, M0 |
| IIIB | Cualquier T, N1, M0 |
| IV | Cualquier T, cualquier N, M1 |
| Tumor primario (T) | |
|---|---|
| T Categoría | Tumor Criterios |
| TX | No se puede evaluar el tumor primario |
| T1 | Limitado al páncreas, inferior o igual a 2 cm de tamaño |
| T2 | Limitado al páncreas, 2-4 cm de tamaño |
| T3 | Limitado al páncreas, не 4 cm; o invadiendo el dúodeno o el conducto de bilis |
| T4 | Invadiendo órganos adyacentes o la pared de grandes vasos |
| Regional Lymph Node (N) | |
| N Category | N Criterios |
| NX | No se pueden evaluar los ganglios linfáticos regionales |
| N0 | No hay participación regional en los ganglios linfáticos |
| N1 | Participación en los ganglios linfáticos regionales |
| Metastasis distante (M) | |
| M Categoría | M Criterios |
| M0 | No hay metástasis distantes |
| M1 | metástasis distante |
| M1a | Metastasis limitada al hígado |
| M1b | Metastasis en al menos un sitio extra-hepático |
| M1c | Tanto metástasis hepáticas como extrahepáticas |
| AJCC Prognostic Stage Groups | |
| Etapa | Criterios |
| I | T1, N0, M0 |
| II | T2 o T3, N0, M0 |
| III | Any T, N1, M0; T4, N0, M0 |
| IV | Cualquier T, cualquier N, M1 |
Signos y síntomas
Gastroenteropancreático
Conceptualmente, existen dos tipos principales de tumores neuroendocrinos gastroenteropancreáticos (GEP-NET): los que surgen del sistema gastrointestinal (GI) y los que surgen del páncreas. En el uso, el término "carcinoide" se ha aplicado a menudo a ambos, aunque a veces se aplica de forma restrictiva a los tumores neuroendocrinos de origen GI (como en este caso) o, alternativamente, a aquellos tumores que secretan hormonas funcionales o polipéptidos asociados con síntomas clínicos, como se ha comentado.
Tumores carcinoides
Los carcinoides afectan más comúnmente al intestino delgado, en particular al íleon, y son la neoplasia maligna más común del apéndice. Muchos carcinoides son asintomáticos y se descubren solo mediante cirugía por causas no relacionadas. Estos carcinoides coincidentes son comunes; un estudio encontró que una de cada diez personas los tiene. Muchos tumores no causan síntomas incluso cuando han hecho metástasis. Otros tumores, incluso si son muy pequeños, pueden producir efectos adversos al secretar hormonas.
El diez por ciento (10 %) o menos de los carcinoides, principalmente algunos carcinoides del intestino medio, secretan niveles excesivos de una variedad de hormonas, en particular serotonina (5-HT) o sustancia P, lo que causa una constelación de síntomas llamada síndrome carcinoide:
- Flushing
- diarrea
- asma o sibilancia
- insuficiencia cardíaca congestiva (CHF)
- calambre abdominal
- edema periférico
- palpitaciones cardíacas
Puede producirse una crisis carcinoide con enrojecimiento intenso, broncoespasmo, taquicardia y presión arterial con fluctuaciones amplias y rápidas si se secretan grandes cantidades de hormonas de forma aguda, lo que en ocasiones se desencadena por factores como la dieta, el alcohol, la cirugía, la quimioterapia, la terapia de embolización o la ablación por radiofrecuencia.
La exposición crónica a niveles elevados de serotonina provoca el engrosamiento de las válvulas cardíacas, en particular de las válvulas tricúspide y pulmonar, y durante un período prolongado puede provocar insuficiencia cardíaca congestiva. Sin embargo, rara vez es necesario el reemplazo valvular. La excesiva salida de serotonina puede provocar una disminución del triptófano que conduce a una deficiencia de niacina y, por lo tanto, a la pelagra, que se asocia con dermatitis, demencia y diarrea. Algunos de estos tumores pueden secretar muchas otras hormonas, la más común es la hormona del crecimiento, que puede causar acromegalia, o el cortisol, que puede causar el síndrome de Cushing.
En ocasiones, los síntomas de presentación son hemorragias o efectos del volumen tumoral. Puede producirse obstrucción intestinal, a veces debido a efectos fibrosantes de los productos de secreción de los NET con una reacción desmoplásica intensa en el sitio del tumor o del mesenterio.
Tumores pancreáticos neuroendocrinos
Los tumores neuroendocrinos pancreáticos (PanNET) a menudo se denominan "tumores de células de los islotes" o "tumores endocrinos pancreáticos".
La denominación PanNET está en línea con las directrices actuales de la OMS. Históricamente, los PanNET también han recibido diversos términos y todavía se los suele llamar "tumores de células de los islotes" o "tumores endocrinos pancreáticos". Se originan en el páncreas. Los PanNET son bastante distintos de la forma habitual de cáncer de páncreas, el adenocarcinoma, que surge en el páncreas exocrino. Alrededor del 95 por ciento de los tumores pancreáticos son adenocarcinomas; solo el 1 o 2% de las neoplasias pancreáticas clínicamente significativas son GEP-NET.
Los PanNET bien diferenciados o intermediamente diferenciados a veces se denominan tumores de células de los islotes; el cáncer neuroendocrino (ECN) (sinónimo de carcinoma de células de los islotes) es más agresivo. Hasta el 60% de los PanNET son no secretores o no funcionales, es decir, no secretan, o la cantidad o el tipo de productos como el polipéptido pancreático (PPoma), la cromogranina A y la neurotensina no causan un síndrome clínico, aunque los niveles en sangre pueden estar elevados. Los tumores funcionales a menudo se clasifican según la hormona secretada con mayor intensidad por el tumor neuroendocrino pancreático, como se analiza en ese artículo principal.
Otros
Además de las dos categorías principales de GEP-NET, existen formas más raras de tumores neuroendocrinos que surgen en cualquier parte del cuerpo, incluso en el pulmón, el timo y la paratiroides. El carcinoide bronquial puede causar obstrucción de las vías respiratorias, neumonía, pleuresía, dificultad para respirar, tos y hemoptisis, o puede estar asociado con debilidad, náuseas, pérdida de peso, sudores nocturnos, neuralgia y síndrome de Cushing. Algunos son asintomáticos. Los tumores neuroendocrinos animales incluyen el cáncer neuroendocrino del hígado en perros y la enfermedad del tumor facial del diablo en los demonios de Tasmania.
Síndromes familiares
La mayoría de los tumores neuroendocrinos pancreáticos son esporádicos. Sin embargo, los tumores neuroendocrinos pueden observarse en varios síndromes hereditarios familiares, entre ellos:
- neoplasia endocrina múltiple tipo 1 (MEN1)
- neoplasia endocrina múltiple tipo 2 (MEN2)
- Enfermedad de von Hippel-Lindau (VHL)
- neurofibromatosis tipo 1
- esclerosis tuberosa
- Complejo de carga
Teniendo en cuenta estas asociaciones, las recomendaciones en el caso de los tumores neuroendocrinos incluyen la evaluación de los antecedentes familiares, la evaluación de segundos tumores y, en determinadas circunstancias, la realización de pruebas para detectar mutaciones de la línea germinal, como la MEN1.
Patophysiology
Se cree que las NET surgen de varias células neuroendocrinas cuya función normal es actuar como interfaz neuroendocrina. Las células neuroendocrinas están presentes no solo en las glándulas endocrinas de todo el cuerpo que producen hormonas, sino que se encuentran en todos los tejidos corporales.
Diagnosis
Marcadores
Los síntomas de las hormonas secretadas pueden hacer que se midan las hormonas correspondientes en la sangre o sus productos urinarios asociados, para el diagnóstico inicial o para evaluar el cambio de intervalo en el tumor. La actividad secretora de las células tumorales a veces es diferente a la inmunorreactividad tisular a hormonas particulares.

Dada la diversa actividad secretora de los tumores neuroendocrinos, existen muchos otros marcadores potenciales, pero un panel limitado suele ser suficiente para fines clínicos. Además de las hormonas de los tumores secretores, los marcadores más importantes son:
- cromogranina A (CgA), presente en el 99% de los tumores carcinoides metastásicos
- orina 5-hidroxiindoleácticos ácido (5-HIAA)
- neuron-specific enolase (NSE, gamma-gamma dimer)
- sinaptofísica (P38)
Los marcadores más nuevos incluyen una variante truncada en el extremo N de Hsp70, presente en los tumores neuroendocrinos, pero ausente en los islotes pancreáticos normales. En los tumores neuroendocrinos intestinales se observan niveles elevados de CDX2, un producto del gen homeobox esencial para el desarrollo y la diferenciación intestinal. La proteína secretora neuroendocrina 55, un miembro de la familia de la cromogranina, se observa en tumores endocrinos pancreáticos, pero no en los tumores neuroendocrinos intestinales.
Imaging
Para la obtención de imágenes morfológicas, se utilizan habitualmente tomografías computarizadas, resonancias magnéticas, ecografías y endoscopias (incluida la ecografía endoscópica). La tomografía computarizada y la resonancia magnética multifásica se utilizan normalmente tanto para el diagnóstico como para la evaluación de la terapia. La tomografía computarizada multifásica debe realizarse antes y después de una inyección intravenosa de un agente de contraste a base de yodado, tanto en la fase arterial tardía como en la fase venosa portal (estudio de triple fase). Aunque la resonancia magnética es generalmente superior a la tomografía computarizada, tanto para la detección del tumor primario como para la evaluación de las metástasis, la CECT está más ampliamente disponible, incluso en instituciones académicas. Por lo tanto, la tomografía computarizada multifásica es a menudo la modalidad de elección.
Los avances en la obtención de imágenes de medicina nuclear, también conocidas como imágenes moleculares, han mejorado los paradigmas de diagnóstico y tratamiento en pacientes con tumores neuroendocrinos. Esto se debe a su capacidad no solo para identificar los sitios de la enfermedad, sino también para caracterizarlos. Los tumores neuroendocrinos expresan receptores de somatostatina, lo que proporciona un objetivo único para la obtención de imágenes. La octreotida es una modificación sintética de la somatostatina con una vida media más larga. OctreoScan, también llamada gammagrafía con receptores de somatostatina (SRS o SSRS), utiliza octreotida administrada por vía intravenosa que está unida químicamente a una sustancia radiactiva, a menudo indio-111, para detectar lesiones más grandes con células tumorales ávidas de octreotida.
La tomografía por emisión de positrones (PET) permite obtener imágenes del receptor de somatostatina, que ofrece una resolución superior, imágenes tridimensionales y más rápidas. La PET-TC con receptor de galio-68 es mucho más precisa que la gammagrafía con octreótido. Por lo tanto, la gammagrafía con octreótido para tumores NET está siendo reemplazada cada vez más por la gammagrafía DOTATOC con galio-68.
La obtención de imágenes con PET con fluorodesoxiglucosa (FDG) y flúor-18 puede ser útil para obtener imágenes de algunos tumores neuroendocrinos. Esta exploración se realiza inyectando azúcar radiactivo por vía intravenosa. Los tumores que crecen más rápidamente utilizan más azúcar. Con esta exploración se puede evaluar la agresividad del tumor. Sin embargo, los tumores neuroendocrinos suelen tener un crecimiento lento y son indolentes, y no se ven bien en la PET con FDG.
La obtención de imágenes funcionales con análogos de somatostatina marcados con galio y trazadores PET con 18F-FDG garantiza una mejor estadificación y pronóstico de las neoplasias neuroendocrinas.
La combinación de imágenes PET con FDG y del receptor de somatostatina permite cuantificar la expresión del receptor de somatostatina en la superficie celular (SSTR) y el metabolismo glucolítico, respectivamente. La capacidad de realizar esto como un estudio de cuerpo entero pone de relieve las limitaciones de depender de la histopatología obtenida de un único sitio. Esto permite una mejor selección de la terapia más adecuada para un paciente individual.
Histopatología

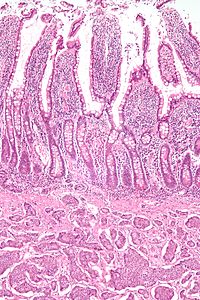
Características en común
Los tumores neuroendocrinos, a pesar de tener un origen embriológico diferente, tienen características fenotípicas comunes. Los NET muestran inmunorreactividad tisular para los marcadores de diferenciación neuroendocrina (marcadores tisulares panneuroendocrinos) y pueden secretar varios péptidos y hormonas. Existe una larga lista de marcadores potenciales en los tumores neuroendocrinos; varias revisiones brindan ayuda para comprender estos marcadores. Los marcadores tisulares neuroendocrinos ampliamente utilizados son varias cromograninas, sinaptofisina y PGP9.5. La enolasa específica de neuronas (NSE) es menos específica. El marcador neuroendocrino nuclear proteína asociada al insulinoma-1 (INSM1) ha demostrado ser sensible y altamente específico para la diferenciación neuroendocrina.
Los tumores neuroendocrinos (NET) son a menudo masas pequeñas, amarillas o de color canela, que suelen localizarse en la submucosa o más profundamente en la pared interna y pueden ser muy firmes debido a una intensa reacción desmoplásica que los acompaña. La mucosa que los recubre puede estar intacta o ulcerada. Algunos tumores neuroendocrinos de células azules pequeñas invaden profundamente el mesenterio. Histológicamente, los NET son un ejemplo de "tumores de células azules pequeñas", que muestran células uniformes que tienen un núcleo redondo u ovalado punteado y un citoplasma granular escaso y rosado. Las células pueden alinearse de diversas formas en islas, glándulas o láminas. El examen a gran aumento muestra una citopatología insulsa. La microscopía electrónica puede identificar gránulos secretores. Suele haber un pleomorfismo mínimo, pero con menos frecuencia puede haber anaplasia, actividad mitótica y necrosis.
Algunas células tumorales neuroendocrinas poseen receptores hormonales especialmente fuertes, como los receptores de somatostatina, y absorben hormonas con fuerza. Esta avidez puede ayudar en el diagnóstico y puede hacer que algunos tumores sean vulnerables a las terapias dirigidas a hormonas.
Argentaffin y secreción hormonal
Los tumores neuroendocrinos de un origen anatómico particular suelen mostrar un comportamiento similar como grupo, como el intestino anterior (que conceptualmente incluye el páncreas, e incluso los tumores neuroendocrinos del timo, las vías respiratorias y los pulmones), el intestino medio y el intestino posterior; los tumores individuales dentro de estos sitios pueden diferir de estos puntos de referencia grupales:
- Foregut NETs son argentaffin negativos. A pesar del bajo contenido de serotonina, a menudo se secretan 5-hidroxitryptophan (5-HTP), histamina y varias hormonas polipéptidas. Puede haber síndrome carcinoide atípico asociado, acromegalia, enfermedad de Cushing, otros trastornos endocrinos, telangiectasia o hipertrofia de la piel en la cara y el cuello superior. Estos tumores pueden metástasis en el hueso.
- Midgut Las redes son argentafina positivas, pueden producir altos niveles de serotonina 5-hidroxitryptamina (5-HT), kininos, prostaglandinas, sustancia P (SP), y otros péptidos vasoactivos, y a veces producen hormona corticotrópica (hormona previosamente adrenocorticotropica [ACTH]). La metástasis ósea es poco común.
- Hindgut NETs son argentaffin negativos y rara vez secretan 5-HT, 5-HTP, o cualquier otro péptidos vasoactivos. Las metástasis óseas no son poco comunes.
Tratamiento
Varios aspectos ayudan a definir el tratamiento adecuado de un tumor neuroendocrino, incluyendo su ubicación, invasividad, secreción hormonal y metástasis. Los tratamientos pueden estar dirigidos a curar la enfermedad o aliviar los síntomas (paliación). La observación puede ser factible para los tumores neuroendocrinos de bajo grado no funcionales. Si el tumor está localmente avanzado o ha hecho metástasis, pero de todos modos está creciendo lentamente, el tratamiento que alivia los síntomas a menudo puede ser preferible a las cirugías inmediatas y desafiantes.
Los tumores de grado intermedio y alto (no carcinoides) suelen tratarse mejor mediante diversas intervenciones tempranas (terapia activa) en lugar de observación (método de esperar y observar).
Los tratamientos han mejorado en las últimas décadas y los resultados están mejorando. En los tumores carcinoides malignos con síndrome carcinoide, la supervivencia media ha mejorado de dos años a más de ocho años.
Las directrices detalladas para el tratamiento de los tumores neuroendocrinos están disponibles en la ESMO, la NCCN y un panel del Reino Unido. El NCI tiene directrices para varias categorías de tumores neuroendocrinos: tumores de células de los islotes del páncreas, carcinoides gastrointestinales, tumores de células de Merkel y feocromocitoma/paraganglioma. Sin embargo, todavía no se han descubierto biomarcadores predictivos eficaces. De manera similar, los avances recientes en la comprensión de las alteraciones moleculares y genómicas de los tumores neuroendocrinos aún tienen que encontrar su camino hacia una estrategia de tratamiento definitiva.
Cirugía
Incluso si el tumor ha avanzado y ha hecho metástasis, lo que hace que la cirugía curativa sea inviable, la cirugía a menudo cumple una función en los cánceres neuroendocrinos para aliviar los síntomas y posiblemente aumentar la expectativa de vida.
Se recomienda la colecistectomía si se considera un tratamiento a largo plazo con análogos de la somatostatina.
Alivio sintomático
En los tumores secretores, los análogos de la somatostatina administrados por vía subcutánea o intramuscular alivian los síntomas al bloquear la liberación de hormonas. Una revisión de consenso ha informado sobre el uso de análogos de la somatostatina para los tumores neuroendocrinos de GEP.
Estos medicamentos también pueden estabilizar o reducir anatómicamente los tumores, como lo sugiere el estudio PROMID (estudio aleatorizado prospectivo controlado con placebo sobre la eficacia antiproliferativa de Octreotide LAR en pacientes con tumores neuroendocrinos metastásicos del intestino medio): al menos en este subconjunto de tumores neuroendocrinos, la estabilización tumoral promedio fue de 14,3 meses en comparación con los 6 meses para el placebo.
El estudio CLARINET (un estudio aleatorizado, doble ciego, controlado con placebo sobre los efectos antiproliferativos de la lanreotida en pacientes con tumores neuroendocrinos enteropancreáticos) demostró además el potencial antiproliferativo de la lanreotida, un análogo de la somatostatina y un tratamiento recientemente aprobado por la FDA para los GEP-NETS. En este estudio, la lanreotida mostró una mejora estadísticamente significativa en la supervivencia sin progresión, cumpliendo su criterio de valoración principal. La enfermedad en el sesenta y cinco por ciento de los pacientes tratados con lanreotida en el estudio no había progresado ni causado la muerte a las 96 semanas, lo mismo sucedió con el 33% de los pacientes que recibieron placebo. Esto representó una reducción del 53% en el riesgo de progresión de la enfermedad o muerte con lanreotida en base a un cociente de riesgo de 0,47.
La lanreotida es la primera y única terapia antitumoral aprobada por la FDA que demuestra un beneficio estadísticamente significativo en la supervivencia sin progresión en una población combinada de pacientes con GEP-NETS.
Otros medicamentos que bloquean determinados efectos secretores a veces pueden aliviar los síntomas.
Quimioterapia
En ocasiones se utiliza interferón para tratar los GEP-NET. Su eficacia es algo incierta, pero se pueden ajustar dosis bajas en cada persona, a menudo teniendo en cuenta el efecto sobre el recuento de leucocitos en sangre; el interferón se utiliza a menudo en combinación con otros agentes, especialmente análogos de la somatostatina, como la octreotida.
Tumores neuroendocrinos gastrointestinales
La mayoría de los tumores carcinoides gastrointestinales tienden a no responder a los agentes quimioterapéuticos, mostrando tasas de respuesta de entre el 10 y el 20 % que suelen durar menos de 6 meses. La combinación de medicamentos quimioterapéuticos no ha demostrado una mejora significativa, mostrando tasas de respuesta de entre el 25 y el 35 % que suelen durar menos de 9 meses.
Las excepciones son la enfermedad metastásica poco diferenciada (de alto grado o anaplásica), en la que se puede utilizar cisplatino con etopósido, y los tumores negativos a la gammagrafía del receptor de somatostatina (SSRS), que tuvieron una tasa de respuesta superior al 70% en comparación con el 10% en los tumores carcinoides con SRSS fuertemente positivos.
PanNETs
La terapia dirigida con everolimus (Afinitor) y sunitinib (Sutent) está aprobada por la FDA para el tratamiento de tumores neuroendocrinos pancreáticos no resecables, localmente avanzados o metastásicos. Algunos tumores neuroendocrinos pancreáticos responden mejor a la quimioterapia que los tumores carcinoides gastroentéricos. Varios agentes han demostrado actividad y la combinación de varios medicamentos, en particular doxorrubicina con estreptozocina y fluorouracilo (5-FU o f5U), suele ser más eficaz. Aunque es marginalmente eficaz en tumores neuroendocrinos pancreáticos bien diferenciados, el cisplatino con etopósido es activo en cánceres neuroendocrinos poco diferenciados (PDNEC).
Radionuclidoterapia
La terapia con radionúclidos de receptores peptídicos (PRRT) es un tipo de terapia con radioisótopos (RIT) en la que se administra por vía intravenosa un péptido u hormona conjugada con un radionúclido o radioligando, habiendo demostrado previamente que la hormona peptídica u neuroamina capta bien una dosis trazadora, utilizando imágenes del receptor de somatostatina como se detalla anteriormente. Este tipo de radioterapia es una terapia sistémica y tendrá un impacto en la enfermedad positiva para la somatostatina. El receptor peptídico puede estar unido a lutecio-177, itrio-90, indio-111 y otros isótopos, incluidos los emisores alfa. Se trata de una terapia muy específica y eficaz con efectos secundarios mínimos en tumores con altos niveles de expresión de somatostatina en la superficie celular, porque la radiación se absorbe en los sitios del tumor o se excreta en la orina. Las hormonas marcadas radiactivamente entran en las células tumorales que, junto con las células cercanas, son dañadas por la radiación adherida. No todas las células mueren inmediatamente; la muerte celular puede durar hasta dos años.
La PRRT se utilizó inicialmente para los tumores neuroendocrinos de bajo grado. También es muy útil en los tumores neuroendocrinos más agresivos, como los de grado 2 y 3, siempre que demuestren una alta captación en las imágenes de SSTR que sugiera un beneficio.
arteria hepática
Las metástasis en el hígado pueden tratarse con varios tipos de tratamientos de la arteria hepática, basándose en la observación de que las células tumorales obtienen casi todos sus nutrientes de la arteria hepática, mientras que las células normales del hígado obtienen entre el 70 y el 80 por ciento de sus nutrientes y el 50 por ciento de su suministro de oxígeno de la vena porta, y por lo tanto pueden sobrevivir con la arteria hepática bloqueada de manera efectiva.
- Embalización de la arteria hepática (HAE) ocluye el flujo sanguíneo a los tumores, logrando una reducción significativa del tumor en más del 80%. En la quimioterapia hepática, los agentes de quimioterapia se administran en la arteria hepática, a menudo por infusión constante durante horas o incluso días. En comparación con la quimioterapia sistémica, una proporción mayor de los agentes de quimioterapia se entrega (en teoría) a las lesiones del hígado.
- Quimioembolización de arteria hepática (HACE), a veces llamada quimioembolización transarterial (TACE), combina la embolia hepática de la arteria con quimioinfusión hepática: embosferas vinculadas con agentes de quimioterapia, inyectadas en la arteria hepática, alojan en capilares de aguas abajo. Las esferas no sólo bloquean el flujo sanguíneo de las lesiones, sino que al detener a los agentes de quimioterapia en el vecindario de las lesiones, proporcionan un mejor apalancamiento que la quimioterapia proporciona.
- Radioterapia interna selectiva (SIRT) para metástasis neuroendocrinas al hígado ofrece terapia de microsfera radiactiva (RMT) por inyección en la arteria hepática, alojamiento (como con HAE y HACE) en capilares inferiores. En contraste con la radioterapia entregada por hormonas, las lesiones no necesitan receptores de péptidos sobreexpresados. El objetivo mecánico proporciona la radiación de los microesferos etiquetados con yttrium selectivamente a los tumores sin afectar indebidamente al hígado normal. Este tipo de tratamiento es aprobado por la FDA para metástasis hepáticas secundarias a carcinoma colorrectal y está bajo investigación para el tratamiento de otras malignidades hepáticas, incluyendo malignidades neuroendocrinas.
Otras terapias
AdVince, un tipo de terapia génica que utiliza un adenovirus oncolítico modificado genéticamente y que recibió el apoyo de la campaña de financiación colectiva iCancer, se utilizó en un ensayo de fase 1 contra NET en 2016.
Se están realizando más esfuerzos para desarrollar terapias más personalizadas en tumores neuroendocrinos, por ejemplo, combinando plataformas de detección de fármacos y cultivos celulares ex vivo derivados de pacientes que imitan aspectos relevantes de los tumores originales.
Epidemiología
Aunque las estimaciones varían, la incidencia anual de tumores neuroendocrinos clínicamente significativos es de aproximadamente 2,5 a 5 por 100.000; dos tercios son tumores carcinoides y un tercio son otros tumores neuroendocrinos.
Se ha estimado que la prevalencia es de 35 por 100.000 y puede ser considerablemente mayor si se incluyen los tumores clínicamente asintomáticos. Un estudio de autopsia del páncreas en personas que murieron por causas no relacionadas descubrió una incidencia notablemente alta de tumores neuroendocrinos asintomáticos diminutos. El estudio microscópico de rutina de tres secciones aleatorias del páncreas encontró tumores neuroendocrinos en el 1,6%, y múltiples secciones identificaron tumores neuroendocrinos en el 10%. A medida que aumenta la sensibilidad de las técnicas de diagnóstico por imagen, como la ecografía endoscópica, pueden descubrirse por casualidad tumores neuroendocrinos muy pequeños y clínicamente insignificantes; al no estar relacionados con los síntomas, es posible que estas neoplasias no requieran extirpación quirúrgica.
Historia
Los tumores neuroendocrinos del intestino delgado se diferenciaron por primera vez de otros tumores en 1907. Se los denominó tumores carcinoides porque se consideraba que su crecimiento lento era "similar al cáncer" en lugar de ser verdaderamente canceroso.
Sin embargo, en 1938 se reconoció que algunos de estos tumores del intestino delgado podían ser malignos. A pesar de las diferencias entre estas dos categorías originales y de las complejidades adicionales debidas a la inclusión posterior de otros tumores neuroendocrinos de origen pancreático y pulmonar, a veces se incluye (incorrectamente) a todos los tumores neuroendocrinos en el término "carcinoide".
Las células enterocromafines, que dan lugar a los tumores carcinoides, fueron identificadas en 1897 por Nikolai Kulchitsky y su secreción de serotonina se estableció en 1953, cuando el efecto de "lavado" de la serotonina se había reconocido clínicamente. La cardiopatía carcinoide se identificó en 1952 y la fibrosis carcinoide en 1961.
Los tumores neuroendocrinos a veces se denominaban APUDomas porque estas células a menudo muestran captación y descarboxilación de aminas (L-DOPA y 5-hidroxitriptófano) para producir aminas biógenas como las catecolaminas y la serotonina. Aunque este comportamiento también formaba parte de la hipótesis refutada de que todas estas células podrían surgir embriológicamente de la cresta neural, las células neuroendocrinas a veces producen varios tipos de hormonas y aminas, y también pueden tener receptores potentes para otras hormonas a las que responden.
Han existido múltiples sistemas de nomenclatura para estos tumores, y las diferencias entre estos esquemas han sido a menudo confusas. No obstante, todos estos sistemas distinguen entre tumores neuroendocrinos bien diferenciados (de grado bajo e intermedio) y mal diferenciados (de grado alto). La tasa de proliferación celular tiene una importancia considerable en esta evaluación pronóstica.
Referencias
- ^ a b c d e f h i j k l m Ramage JK, Davies AH, Ardill J, Bax N, Caplin M, Grossman A, et al. (junio de 2005). "Guidelines for the management of gastroenteropancreatic neuroendocrine (including carcinoid) tumors". Gut. 54. 54 (Supl 4): iv1–i16. doi:10.1136/gut.2004.053314. PMC 1867801. PMID 158809.
- ^ Scalettar BA, Jacobs C, Fulwiler A, Prahl L, Simon A, Hilken L, Lochner JE (septiembre de 2012). "Movilidad de submicrones y almacenamiento a largo plazo de gránulos densos presintéticos revelados por seguimiento de partículas individuales". Neurobiología del desarrollo. 72 (9): 1181–1195. doi:10.1002/dneu.20984. PMC 3512567. PMID 21976424.
- ^ Oronsky B, Ma PC, Morgensztern D, Carter CA (diciembre de 2017). "Nada pero NET: una revisión de tumores neuroendocrinos y carcinomas". Neoplasia. 19 (12): 991–1002. doi:10.1016/j.neo.2017.09.002. PMC 5678742. PMID 29091800.
- ^ a b c d e f Klimstra DS, Modlin IR, Coppola D, Lloyd RV, Suster S (agosto 2010). "La clasificación patológica de los tumores neuroendocrinos: una revisión de los sistemas de nomenclatura, clasificación y estadificación". Páncreas. 39 (6): 707–712. doi:10.1097/MPA.0b013e3181ec124e. PMID 20664470. S2CID 3735444.
- ^ a b c Tan EH, Tan CH (enero 2011). "Imágen de tumores neuroendocrinos gastroenteropancreáticos". World Journal of Clinical Oncology. 2 (1): 28–43. doi:10.5306/wjco.v2.i1.28. PMC 3095463. PMID 21603312.
- ^ van Eeden S, Offerhaus GJ, Hart AA, Boerrigter L, Nederlof PM, Porter E, van Velthuysen ML (diciembre de 2007). "Carcinoide de células sangrientas del apéndice: un tipo específico de carcinoma". Histopatología. 51 (6): 763–773. doi:10.1111/j.1365-2559.2007.02883.x. PMID 18042066. S2CID 20185589.
- ^ a b c d Rindi G, Mete O, Uccella S, Basturk O, La Rosa S, Brosens LA, et al. (Marzo 2022). "Overview of the 2022 WHO Classification of Neuroendocrine Neoplasms". Patología endocrina. 33 (1): 115–154. doi:10.1007/s12022-022-09708-2. PMID 35294740. S2CID 247455289.
- ^ a b Liu Y, Sturgis CD, Grzybicki DM, Jasnosz KM, Olson PR, Tong M, et al. (septiembre de 2001). "Proteína asociada a microcrotubulo-2: un nuevo marcador sensible y específico para el tumor carcinoide pulmonar y el carcinoma de células pequeñas". Patología moderna. 14 (9): 880-885. doi:10.1038/modpathol.3880406PMID 11557784. S2CID 24740130.
- ^ a b Rufini V, Calcagni ML, Baum RP (Julio 2006). "Imágen de tumores neuroendocrinos". Seminarios en Medicina Nuclear. 36 (3): 228–247. doi:10.1053/j.semnuclmed.2006.03.007. PMID 16762613.
- ^ Soga J (diciembre de 2003). "Carcinoides y su variante endocrinomas. Un análisis de 11842 casos reportados". Journal of Experimental " Clinical Cancer Research. 22 (4): 517-530. PMID 15053292.
- ^ Soga J, Yakuwa Y, Osaka M (octubre de 1999). "Evaluación de 342 casos de carcinoides mediasstinales/tímicos recogidos de la literatura: un estudio comparativo entre carcinoides típicos y variedades atípicas". Annals of Thoracic and Cardiovascular Surgery. 5 (5): 285–292. PMID 10550713.
- ^ a b Oberg K, Jelic S (mayo de 2008). "Tumores bronquiales y timicos neuroendocrinos: recomendación clínica ESMO para diagnóstico, tratamiento y seguimiento". Annals of Oncology. 19 (Supl 2): ii102–ii103. doi:10.1093/annonc/mdn116. PMID 18456740.
- ^ Beasley MB, Brambilla E, Travis WD (abril de 2005). "La clasificación de los tumores pulmonares de la Organización Mundial de la Salud 2004". Seminarios en Roentgenología. 40 (2): 90–97. doi:10.1053/j.ro.2005.01.001. PMID 15898407.
- ^ Gustafsson BI, Kidd M, Chan A, Malfertheiner MV, Modlin IM (Julio 2008). "Tumores neuroendocrinos coronarios". Cáncer. 113 (1): 5–21. doi:10.1002/cncr.23542PMID 18473355. S2CID 22143641.
- ^ Wick MR, Berg LC, Hertz MI (junio de 1992). "Carcinoma de células altas del pulmón con diferenciación neuroendocrina. Comparación con tumores pulmonares "no diferenciados" de células grandes. American Journal of Clinical Pathology. 97 (6): 796–805. doi:10.1093/ajcp/97.6.796. PMID 1317668.
- ^ Massironi S, Sciola V, Peracchi M, Ciafardini C, Spampatti MP, Conte D (septiembre de 2008). "Tumores neuroendocrinos del sistema gastro-entero-pancreático". World Journal of Gastroenterology. 14 (35): 5377–5384. doi:10.3748/wjg.14.5377. PMC 2744160. PMID 18803349.
- ^ Modlin IM, Oberg K, Chung DC, Jensen RT, de Herder WW, Thakker RV, et al. (enero de 2008). "Tumores neuroendocrinos gastroenteropancreáticos". El Lancet. Oncología. 9 (1): 61–72. doi:10.1016/S1470-2045(07)70410-2. PMID 18177818. S2CID 46127116.
- ^ Metz DC, Jensen RT (noviembre de 2008). "Tumores neuroendocrinos gastrointestinales: tumores endocrinos pancreáticos". Gastroenterología. 135 (5): 1469-1492. doi:10.1053/j.gastro.2008.05.047. PMC 2612755. PMID 18703061.
- ^ Griniatsos J, Michail O (abril de 2010). "Tumores de neuroendocrino Apendiceal: Perspicacias recientes e implicaciones clínicas". World Journal of Gastrointestinal Oncology. 2 (4): 192–196. doi:10.4251/wjgo.v2.i4.192. PMC 2999180. PMID 21160597.
- ^ Ni SJ, Sheng WQ, Du X (abril de 2010). "Actualización de investigación patológica de tumores colorrectal neuroendocrinos". World Journal of Gastroenterology. 16 (14): 1713-1719. doi:10.3748/wjg.v16.i14.1713. PMC 2852818. PMID 20380002.
- ^ Konishi T, Watanabe T, Nagawa H, Oya M, Ueno M, Kuroyanagi H, et al. (mayo de 2010). "Treatment of colorectal carcinoids: A new paradigm". World Journal of Gastrointestinal Surgery. 2 (5): 153–156. doi:10.4240/wjgs.v2.i5.153. PMC 2999232. PMID 21160865.
- ^ Soga J (diciembre de 2002). "Endocrinomas hepáticos primarios (carcinoides y neoplasias variantes). Evaluación estadística de 126 casos reportados". Journal of Experimental " Clinical Cancer Research. 21 (4): 457-468. PMID 12636090.
- ^ Nikfarjam M, Muralidharan V, Christophi C (2004). "Tumores carcinoides hepáticos primarios". HPB. 6 (1): 13–17. doi:10.1080/13651820310017228. 2020649. PMID 18333038.
- ^ Moriura S, Ikeda S, Hirai M, Naiki K, Fujioka T, Yokochi K, Gotou S (septiembre de 1993). "Gastrinoma hepático". Cáncer. 72 (5): 1547-1550. doi:10.1002/1097-0142(19930901)72:5 obtenidos1547::AID-CNCR2820720510 título3.0.CO;2-C. PMID 8348490.
- ^ Soga J (marzo de 2003). "Endocrinomas primarios (carcinoides y neoplasias variantes) de la vesícula biliar. Evaluación estadística de 138 casos reportados". Journal of Experimental " Clinical Cancer Research. 22 (1): 5–15. PMID 12725316.
- ^ Soga J, Osaka M, Yakuwa Y (2001). "Endoscrinomas del niño (carcinoides y variantes endocrinas relacionadas) de la mama: un análisis de 310 casos reportados". Cirugía internacional. 86 (1): 26–32. PMID 11890336.
- ^ Murali R, Kneale K, Lalak N, Delprado W (noviembre de 2006). "Tumores carcinoides del tracto urinario y la próstata". Archivos de Patología & Laboratorio Medicina. 130 11): 1693-1706. doi:10.5858/2006-130-1693-CTOTUT. PMID 17076534.
- ^ Mikuz G (1993). "[Tumores no urinarios del tracto urinario]". Verhandlungen der Deutschen Gesellschaft für Pathologie. 77- 180-198. PMID 7511278.
- ^ Soga J, Osaka M, Yakuwa Y (septiembre de 2001). "Endoscrinomas de los clientes (carcinoides y variantes endocrinas relacionadas) del cuello uterino: un análisis de 205 casos reportados". Journal of Experimental " Clinical Cancer Research. 20 (3): 327-334. PMID 11718210.
- ^ Usmani S, Orevi M, Stefanelli A, Zaniboni A, Gofrit ON, Bnà C, et al. (junio 2019). "La diferenciación neuroendocrina en el cáncer de próstata resistente a la castración. Medicina nuclear radiofarmacéutica y técnicas de imagen: Una revisión narrativa". Críticas críticas en Oncología/Hematología. 138: 29–37. doi:10.1016/j.critrevonc.2019.03.005. PMID 31092382. S2CID 131934021.
- ^ Davies AH, Beltran H, Zoubeidi A (mayo de 2018). "La plasticidad celular y el fenotipo neuroendocrino en el cáncer de próstata". Reseñas de la naturaleza. Urología. 15 (5): 271–286. doi:10.1038/nrurol.2018.22. PMID 29460922. S2CID 4732323.
- ^ a b c d e Jensen RT, Berna MJ, Bingham DB, Norton JA (octubre de 2008). "Síndromes de tumores endocrinos pancreáticos heredados: avances en patogénesis molecular, diagnóstico, manejo y controversias". Cáncer. 113 (7 Suppl): 1807-1843. doi:10.1002/cncr.23648. PMC 2574000. PMID 18798544.
- ^ a b Hirsch NP, Murphy A, Radcliffe JJ (abril de 2001). "Neurofibromatosis: presentaciones clínicas y implicaciones anestésicas". British Journal of Anaesthesia. 86 (4): 555-564. doi:10.1093/bja/86.4.555. PMID 11573632.
- ^ a b c Lodish MB, Stratakis CA (junio de 2010). "Tumores endocrinos en neurofibromatosis tipo 1, esclerosis tuberosa y síndromes relacionados". Mejor práctica de investigación. Endocrinología Clínica " Metabolismo. 24 (3): 439-449. doi:10.1016/j.beem.2010.02.002. PMC 2939061. PMID 20833335.
- ^ a b Dworakowska D, Grossman AB (marzo de 2009). "¿Son tumores neuroendocrinos una característica de esclerosis tuberosa? Una revisión sistemática". Cáncer relacionado con el endocrino. 16 (1): 45-58. doi:10.1677/ERC-08-0142. PMID 18978035.
- ^ a b "Carney Complex, tipo 1; CNC1". OMIM - Herencia Mendeliana Online en Hombre. OMIM 160980.
- ^ a b "Carney Complex, tipo 2; CNC2". OMIM - Herencia Mendeliana Online en Hombre. OMIM 605244.
- ^ Bosman FT, Carneiro F, Hruban RH, Theise ND, eds. (2010). Clasificación de tumores del sistema digestivo de la OMS (4 ed.). Lyon: International Agency for Research on Cancer. pp. 13–14. ISBN 978-92-832-2432-7.
- ^ Basturk O, Yang Z, Tang LH, Hruban RH, Adsay V, McCall CM, et al. (Mayo 2015). "El tumor de neuroendocrino de alto grado (WHO G3) es morfológica y biológicamente heterogéneo e incluye tanto neoplasias bien diferenciadas como poco diferenciadas". The American Journal of Surgical Pathology. 39 (5): 683-690. doi:10.1097/PAS.0000000408. PMC 4398606. PMID 25723112.
- ^ Amin MB, ed. (2017). AJCC Manual de determinación del cáncer (8 ed.). Springer. p. 351. ISBN 978-319-40617-6.
- ^ Amin MB, ed. (2017). "29 - tumores neuroendocrinos del estómago". AJCC Manual de determinación del cáncer (8 ed.). Springer. p. 355. ISBN 978-319-40617-6.
- ^ Amin MB (2017). "30 - tumores neuroendocrinos del Duodenum & Ampulla del Vater". AJCC Manual de determinación del cáncer (8 ed.). Springer. p. 369. ISBN 978-319-40617-6.
- ^ AJCC, 8a edición: Klimstra DS, Yang Z (29 octubre 2019). "Patología, clasificación y clasificación de neoplasias neuroendocrinas que surgen en el sistema digestivo". UpToDate.
- ^ Amin MB (2017). "32 - tumores neuroendocrinos del Apéndice". AJCC Manual de determinación del cáncer (8 ed.). Springer. p. 392. ISBN 978-319-40617-6.
- ^ Amin MB (2017). "33 - tumores neuroendocrinos del colon y del recto". AJCC Manual de determinación del cáncer (8 ed.). Springer. p. 399. ISBN 978-319-40617-6.
- ^ Amin MB (2017). "30 - tumores neuroendocrinos del páncreas". AJCC Manual de determinación del cáncer (8 ed.). Springer. pp. 415–16. ISBN 978-319-40617-6.
- ^ Kimura W, Kuroda A, Morioka Y (julio de 1991). "Patología clínica de tumores endocrinos del páncreas. Análisis de casos de autopsia". Enfermedades y Ciencias Digestivas. 36 (7): 933-942. doi:10.1007/BF01297144. PMID 20707. S2CID 20567425. "En 800 casos de autopsia,... la incidencia del tumor fue del 10% (6/60) en individuos que tenían estudios histiológicos de todas las secciones del páncreas"
- ^ a b c d Arnold R, Göke R, Wied M, Behr T (2003). "Capítulo 15 Neuroendocrino Gastro-Entero-Pancreático (GEP) tumores". En Scheppach W, Bresalier RS, Tytgat GN (eds.). Tumores gastrointestinales y vivos. Berlín: Springer. pp. 195–233. ISBN 978-3-540-43462-7.
- ^ a b c d Pommier R (octubre de 2003). El papel de la cirugía y la quimioembolización en la gestión del carcinoide. Conferencia de Combatientes Carcinoides de California. Archivado desde el original en 2015-09-15.
- ^ "Carcinoide Tumor Overview". Comunidades de salud. Archivado desde el original en 2012-03-03.
- ^ a b c d e f g h Kvols LK (2002). "Tumores carcinoides y el Síndrome Carcinoide: Lo Nuevo en la Pipelina Terapéutica". Simposio carcinoide 2002. La Fundación Cáncer Carcinoide. Archivado desde el original en 2015-01-05.
- ^ a b c d e f g Benson AB, Myerson RJ, Sasson AR (marzo de 2011). "Pancreatic, neuroendocrine GI, y cánceres suprarrenales". Gestión del cáncer: un enfoque multidisciplinario (13a edición). UBM Medica. ISBN 978-0-615-41824-7. Archivado desde el original el 2011-05-15., cancernetwork.com; acceso 8 de noviembre de 2015.
- ^ "Síndrome de Cushing". Biblioteca del Concepto Médico Lecturio. Retrieved 28 de septiembre 2021.
- ^ a b Junta Editorial de Tratamiento de Adultos PDQ (agosto 2022). "Tumores neuroendocrinos páncreas (Tumores de células de la isla) Tratamiento (PDQ®): Versión Profesional de la Salud". PDQ Resúmenes de información sobre el cáncer [Internet]. Bethesda (MD): Instituto Nacional del Cáncer. PMID 26389309.
- ^ Burns WR, Edil BH (Marzo 2012). "Tumores pancreáticos neuroendocrinos: directrices para la gestión y actualización". Opciones de tratamiento actuales en oncología. 13 (1): 24–34. doi:10.1007/s11864-011-0172-2. PMID 22198808. S2CID 7329783.
- ^ Bostanci A (febrero de 2005). "Biología de vida salvaje. Un diablo de una enfermedad". Ciencia. 307 (5712): 1035. doi:10.1126/science.307.5712.1035. PMID 15718445. S2CID 54100368.
Los tumores [de la enfermedad del tumor facial diablo] se han caracterizado como cáncer neuroendocrino
- ^ Kinver M (1 de enero de 2010). "El cáncer facial del diablo tamaniano se origina 'identificado'". BBC. Archivado desde el original el 2 de enero de 2010.
- ^ Walsh B (1 de enero de 2010). "Decodificando el cáncer mortal del diablo de Tasmania". Tiempo. Archivado desde el original el 8 de enero de 2010.
- ^ a b Langley K (septiembre de 1994). "El concepto neuroendocrino hoy". Annals of the New York Academy of Sciences. 733 (1): 1–17. Código:1994NYASA.733....1L. doi:10.1111/j.1749-6632.1994.tb17251.x. PMID 7978856. S2CID 33139633.
- ^ a b Ferolla P, Faggiano A, Mansueto G, Avenia N, Cantelmi MG, Giovenali P, et al. (Marzo 2008). "La caracterización biológica de los tumores neuroendocrinos: el papel de los marcadores neuroendocrinos". Journal of Endocrinological Investigation. 31 (3): 277–286. doi:10.1007/bf03345602. PMID 18401212. S2CID 25108086.
- ^ McMorran J, Crowther DC, McMorran S, Prince C, YoungMin S, Pleat J, Wacogne I. "investigaciones – Cuaderno de Práctica General". www.gpnotebook.co.uk. Archivado desde el original el 24 de febrero de 2017. Retrieved 23 de febrero 2017.
- ^ a b Oberg K (julio de 2005). "Tumores neuroendocrinos del tracto gastrointestinal: avances recientes en genética molecular, diagnóstico y tratamiento". Opinión actual en oncología. 17 (4): 386–391. doi:10.1097/01.cco.0000167739.56948.a9. PMID 15933475. S2CID 208286399.
- ^ van Essen M, Sundin A, Krenning EP, Kwekkeboom DJ (febrero de 2014). "Tumores neuroendocrinos: el papel de la imagen para el diagnóstico y la terapia". Reseñas de la naturaleza. Endocrinología. 10 (2): 102–114. doi:10.1038/nrendo.2013.246. PMID 24322649. S2CID 40129404.
- ^ Hofman MS, Kong G, Neels OC, Eu P, Hong E, Hicks RJ (febrero de 2012). "High management impact of Ga-68 DOTATATE (GaTate) PET/CT for imaging neuroendocrine and other somatostatin expressing tumors". Journal of Medical Imaging and Radiation Oncology. 56 (1): 40–47. doi:10.1111/j.1754-9485.2011.02327.x. PMID 22339744. S2CID 21843609.
- ^ Scott AT, Howe JR (agosto de 2018). "Management of Small Bowel Neuroendocrine Tumors". Journal of Oncology Practice. 14 (8): 471–482. doi:10.1200/JOP.18.00135. PMC 6091496. PMID 30096273.
- ^ a b Hofman MS, Hicks RJ (julio de 2012). "Cambiar paradigmas con imágenes moleculares de tumores neuroendocrinos". Discovery Medicine. 14 (74): 71–81 PMID 22846204. Retrieved 8 de noviembre, 2015.
- ^ Hofland J, Kaltsas G, de Herder WW (abril 2020). "Advances in the Diagnosis and Management of Well-Differentiated Neuroendocrine Neoplasms". Reseñas endocrinas. 41 (2): 371–403. doi:10.1210/endrev/bnz004. PMC 7080342. PMID 31555796.
- ^ Nilica B, Waitz D, Stevanovic V, Uprimny C, Kendler D, Buxbaum S, et al. (agosto de 2016). "Comparación directa de (68)Ga-DOTA-TOC y (18)F-FDG PET/CT en el seguimiento de pacientes con tumor neuroendocrino tratados con el primer ciclo completo de radionuclido receptor de péptidos". European Journal of Nuclear Medicine and Molecular Imaging. 43 (9): 1585–1592. doi:10.1007/s00259-016-3328-2. PMC 4932132. PMID 26922350.
- ^ Van Buren G, Rashid A, Yang AD, Abdalla EK, Gray MJ, Liu W, et al. (agosto de 2007). "El desarrollo y la caracterización de una línea de células carcinoides humanas de la parte central". Clinical Cancer Research. 13 (16): 4704–4712. doi:10.1158/1078-0432.CCR-06-2723. PMID 17699847.
- ^ Berretta M, Cappellani A, Di Vita M, Berretta S, Nasti G, Bearz A, et al. (enero de 2010). "Biomarcadores en tumores neuroendocrinos". Frontiers in Bioscience. 2 (1): 332-342. doi:10.2741/s68. PMID 20036951.
- ^ Mukhopadhyay S, Dermawan JK, Lanigan CP, Farver CF (enero 2019). "Proteína asociada al insulinoma 1 (INSM1) es un marcador sensible y altamente específico de diferenciación neuroendocrino en neoplasias pulmonares primarias: un estudio inmunohistoquímico de 345 casos, incluyendo 292 secciones enteras de tejido". Patología moderna. 32 (1): 100–109. doi:10.1038/s41379-018-0122-7. PMID 30154579. S2CID 52110673.
- ^ "Definición de la Mesentería". MedicineNet. Retrieved 2018-04-21.
- ^ Tebbi CK, Windle ML, Cripe TP, Sakamoto KM (1 April 2014). Coppes MJ (ed.). "Tumor carcinoide". Medscape.com. WebMD LLC. Archivado desde el original el 15 de diciembre de 2014. Retrieved 3 de septiembre 2014.
- ^ a b c Warner RR (mayo de 2005). "Tumores enteroendocrinos distintos del carcinoide: una revisión de los avances clínicamente significativos". Gastroenterología. 128 (6): 1668-1684. doi:10.1053/j.gastro.2005.03.078. PMID 15887158.
- ^ a b c Öberg K (1998). "Tumores carcinoides: Conceptos actuales en Diagnóstico y Tratamiento". El oncólogo. 3 (5): 339-345. doi:10.1634/theoncologist.3-5-339. PMID 10388123.
- ^ Oberg K, Akerström G, Rindi G, Jelic S (mayo de 2010). "Tumores gastroenteropancreáticos neuroendocrinos: ESMO Directrices de práctica clínica para el diagnóstico, tratamiento y seguimiento". Annals of Oncology. 21 (Supl 5): v223–v227. doi:10.1093/annonc/mdq192. PMID 20555086.
- ^ Clark OH, Benson AB, Berlin JD, Choti MA, Doherty GM, Engstrom PF, et al. (Julio de 2009). "NNCCN Directrices de Práctica Clínica en Oncología: tumores neuroendocrinos". Journal of the National Comprehensive Cancer Network. 7 (7): 712–747. doi:10.6004/jnccn.2009.0050. PMID 19635226.
- ^ "Tumores de células del islote (pancreas endocrino)". National Cancer Institute. Archivado desde el original el 2011-06-07.
- ^ "Tratamiento de tumores carcinoides gastrointestinales". National Cancer Institute. Archivado desde el original el 2011-06-27.
- ^ "Merkel cell tumors". National Cancer Institute21 de febrero de 2006. Archivado desde el original el 2011-06-07.
- ^ "Pheocromocitoma y Paraganglioma". National Cancer Institute. Archivado desde el original el 2011-06-07.
- ^ Rinke A, Auernhammer CJ, Bodei L, Kidd M, Krug S, Lawlor R, et al. (septiembre 2021). "Tratamiento de la neoplasia neuroendocrina gastroenteropancreática avanzada, ¿estamos en camino a la medicina personalizada?". Gut. 70 (9): 1768–1781. doi:10.1136/gutjnl-2020-321300. PMID 33692095. S2CID 232172557.
- ^ "Tumores neuroendocrinos, NCCN Guidelines Version 1.2015" (PDF). NCCN Guidelines. National Comprehensive Cancer Network, Inc. 11 de noviembre de 2014. Retrieved 25 de diciembre, 2014.
- ^ Oberg K, Kvols L, Caplin M, Delle Fave G, de Herder W, Rindi G, et al. (junio de 2004). "Informe de consenso sobre el uso de análogos de somatostatina para la gestión de tumores neuroendocrinos del sistema gastroenteropancreático". Annals of Oncology. 15 (6): 966–973. doi:10.1093/annonc/mdh216. PMID 15151956.
- ^ Rinke A, Müller HH, Schade-Brittinger C, Klose KJ, Barth P, Wied M, et al. (octubre de 2009). "Estudio controlado por el placebo, doble ciego, prospectivo y aleatorizado sobre el efecto de la LAR de la octreotida en el control del crecimiento tumoral en pacientes con tumores metastásicos de la parte central neuroendocrina: un informe del Grupo de Estudio PROMID". Journal of Clinical Oncology. 27 (28): 4656–4663. doi:10.1200/JCO.2009.22.8510. PMID 19704057.
- ^ Caplin ME, Pavel M, Ćwikła JB, Phan AT, Raderer M, Sedláčková E, et al. (Julio de 2014). "Lanreotide in metastatic enteropancreatic neuroendocrine tumors". El New England Journal of Medicine. 371 (3): 224–233. doi:10.1056/NEJMoa1316158. PMID 25014687.
- ^ a b Öberg K. Neuroendocrine Gastroenteropancreatic tumores: Vistas actuales sobre Diagnóstico y Tratamiento. Reunión informativa de negocios. European Oncology Review 2005; pp. 1–6.
- ^ Chan JA, Kulke MH (mayo de 2009). "Progreso en el tratamiento de tumores neuroendocrinos". Informes de Oncología Actual. 11 (3): 193–199. doi:10.1007/s11912-009-0028-0. PMC 4029419. PMID 19336011.
- ^ Strosberg J, El-Haddad G, Wolin E, Hendifar A, Yao J, Chasen B, et al. (enero de 2017). "Phase 3 Trial of 177Lu-Dotatate for Midgut Neuroendocrine Tumors". El New England Journal of Medicine. 376 (2): 125–135. doi:10.1056/nejmoa1607427. hdl:2445/125256. PMC 5895095. PMID 28076709.
- ^ Kratochwil C, Giesel FL, Bruchertseifer F, Mier W, Apostolidis C, Boll R, et al. (noviembre de 2014). "213Bi-DOTATOC la terapia alfa-radionuclido dirigida por receptores induce la remisión en tumores neuroendocrinos refractarios a la radiación beta: una primera experiencia en humanos". European Journal of Nuclear Medicine and Molecular Imaging. 41 11): 2106–2119. doi:10.1007/s00259-014-2857-9. PMC 4525192. PMID 25070685.
- ^ Kashyap R, Hofman MS, Michael M, Kong G, Akhurst T, Eu P, et al. (Febrero 2015). "Desenlaces favorables de (177)Terapia quimoradionuclida del receptor de péptidos luoctreotate en pacientes con tumores neuroendocrinos aliviados por los ODS". European Journal of Nuclear Medicine and Molecular Imaging. 42 (2): 176–185. doi:10.1007/s00259-014-2906-4. PMID 25209134. S2CID 20740102.
- ^ Hofman MS, Michael M, Kashyap R, Hicks RJ (junio 2015). "Modificar el pronóstico pobre asociado con la NET 18F-FDG-Avid con la Terapia Chemo-Radionuclide del receptor de péptidos (PRCRT)". Journal of Nuclear Medicine. 56 (6): 968–969. doi:10.2967/jnumed.115.154500. PMID 25814516. S2CID 207407820.
- ^ a b Fong T, Schoenfield LJ. "Infusión artística de la quimioterapia del hígado (y) Chemoembolización del hígado (TACE)". medicinenet.com. Archivado desde el original el 19 de diciembre de 2012. Retrieved 8 de noviembre 2015.
- ^ a b Welsh JS, Kennedy AS, Thomadsen B (2006). "Terapia de radiación interna selectiva (SIRT) para metástasis hepática secundaria a adenocarcinoma colorrectal". Revista Internacional de Oncología Radial, Biología, Física. 66 S62-S73. doi:10.1016/j.ijrobp.2005.09.011. PMID 16979443.
- ^ Van De Wiele C, Defreyne L, Peeters M, Lambert B (junio de 2009). "Microsféricos de resina etiquetados para el tratamiento de tumores hepáticos primarios y secundarios malignos". The Quarterly Journal of Nuclear Medicine and Molecular Imaging. 53 (3): 317–324. PMID 19521311.
- ^ Salem R, Thurston KG, Carr BI, Goin JE, Geschwind JF (septiembre de 2002). "Microsféricos Yttrium-90: radioterapia para el cáncer de hígado no resecable". Journal of Vascular and Interventional Radiology. 13 (9 Pt 2): S223–S229. doi:10.1016/S1051-0443(07)61790-4. PMID 12354840.
- ^ Maestros A (2014-10-14). "Una propuesta plutócrata". Mosaic. El Wellcome Trust. Archivado desde el original en 2016-05-29. Retrieved 2016-07-03.
- ^ "iCancer Web site". icancer.org.uk. Archivado desde el original el 2016-07-14. Retrieved 2016-07-03.
- ^ Masters A (2016-07-02). "¿Puede el crowdfunding realmente curar el cáncer? Alexander Masters investiga un nuevo proyecto pionero". El Telegraph. Archivado desde el original en 2016-07-03. Retrieved 2016-07-03.
- ^ Detjen K, Hammerich L, Özdirik B, Demir M, Wiedenmann B, Tacke F, et al. (2020-07-02). "Modelos de Neoplasmas Neuroendocrinas Gastroenteropancreáticas: Estado actual y futuras direcciones". Neuroendocrinología. 111 (3): 217–236. doi:10.1159/000509864. PMID 32615560.
- ^ April-Monn SL, Kirchner P, Detjen K, Bräutigam K, Trippel MA, Grob T, et al. (Marzo 2024). "Tumoroides derivados del paciente de neoplasias neuroendocrinas de alto grado para terapias más personalizadas". Npj Precision Oncology. 8 1): 59 doi:10.1038/s41698-024-00549-2. 10907580. PMID 38429350.
- ^ April-Monn SL, Wiedmer T, Skowronska M, Maire R, Schiavo Lena M, Trippel M, et al. (2020-04-03). "Cultura de células primarias tridimensionales: un modelo preclínico novedoso para tumores neuroendocrinos pancreáticos". Neuroendocrinología. 111 (3): 273–287. doi:10.1159/000507669. hdl:11392/2447420. PMID 32241015. S2CID 214768622.
- ^ a b Oberg K, Castellano D (marzo 2011). "Current knowledge on diagnosis and staging of neuroendocrine tumors". Cáncer y Metastasis. 30 (Supl 1): 3-7. doi:10.1007/s10555-011-9292-1. PMID 21311954. S2CID 29720754.
- ^ Kimura W, Kuroda A, Morioka Y (julio de 1991). "Patología clínica de tumores endocrinos del páncreas. Análisis de casos de autopsia". Enfermedades y Ciencias Digestivas. 36 (7): 933-942. doi:10.1007/BF01297144. PMID 20707. S2CID 20567425.
- ^ a b c d Modlin IM, Shapiro MD, Kidd M (diciembre de 2004). "Siegfried Oberndorfer: origins and perspectives of carcinoid tumors". Patología humana. 35 (12): 1440-1451. doi:10.1016/j.humpath.2004.09.018. PMID 15619202.
Enlaces externos
- ‹ La plantilla Curlie está siendo considerado para la eliminación. Tumor neuroendocrino en Curlie