Trastorno de excoriación
trastorno de excoriación, más comúnmente conocido como dermatilomanía, es un trastorno mental del espectro obsesivo-compulsivo que se caracteriza por la necesidad o el impulso repetido de picotear a uno. 39;la propia piel, en la medida en que se cause daño psicológico o físico.
Signos y síntomas
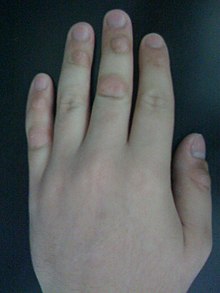

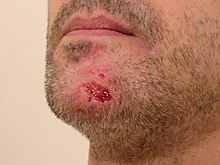
Los episodios de rascado de piel a menudo van precedidos o acompañados de tensión, ansiedad o estrés. En algunos casos, después de pellizcarse, la persona afectada puede sentirse deprimida. Durante estos momentos, suele haber una necesidad compulsiva de pellizcar, apretar o rascar una superficie o región del cuerpo, a menudo en la ubicación de un defecto cutáneo percibido. Al escoger, uno puede sentir una sensación de alivio o satisfacción.
La región que se elige con más frecuencia es la cara, pero otras ubicaciones frecuentes incluyen los brazos, las piernas, la espalda, las encías, el cuello, los hombros, el cuero cabelludo, el abdomen, el pecho y las extremidades, como las uñas de las manos, las cutículas, las uñas de los pies, etc. Los pacientes con trastorno de excoriación informan que tienen un área principal del cuerpo en la que concentran sus picaduras, pero a menudo se mueven a otras áreas del cuerpo para permitir que esa área principal sane. Los individuos con trastorno de excoriación varían en su comportamiento de picoteo; algunos lo hacen brevemente varias veces al día, mientras que otros pueden realizar una sesión de recolección que puede durar horas. La forma más común de picar es usar los dedos, aunque una minoría significativa de personas usa herramientas como pinzas o agujas.
El rascado de la piel a menudo ocurre como resultado de alguna otra causa desencadenante. Algunos desencadenantes comunes son sentir o examinar irregularidades en la piel y sentir ansiedad u otros sentimientos negativos. Esta ansiedad suele deberse a un tipo de TOC, que puede variar en gravedad y, a menudo, no se diagnostica.
Las complicaciones que surgen del trastorno de excoriación incluyen infección en el lugar del pinchazo, daño tisular y sepsis. El daño causado por el pellizco puede ser tan grave que requiera un injerto de piel, y el pellizco severo puede causar abscesos epidérmicos. Los casos graves de trastorno de excoriación pueden provocar lesiones potencialmente mortales. Por ejemplo, en un caso reportado, una mujer se hizo un agujero en el puente de la nariz, cuya reparación requirió cirugía, y una mujer de 48 años se hizo un agujero en la piel del cuello, exponiendo la arteria carótida. El dolor en el cuello o la espalda puede surgir debido a posiciones prolongadas encorvadas mientras se realiza el comportamiento. Además de las lesiones físicas, el trastorno de excoriación puede provocar graves cicatrices físicas y desfiguración.
El trastorno de excoriación puede causar sentimientos de intensa impotencia, culpa, vergüenza y bochorno en las personas, y esto aumenta en gran medida el riesgo de autolesión. Los estudios han demostrado que el trastorno de excoriación presentó ideación suicida en el 12% de los individuos con esta condición, intentos de suicidio en el 11,5% de los individuos con esta condición y hospitalizaciones psiquiátricas en el 15% de los individuos con esta condición.
Causas
Ha habido muchas teorías diferentes sobre las causas del trastorno de excoriación, incluidos factores biológicos y ambientales.
Una hipótesis común es que el trastorno de excoriación es a menudo un mecanismo de afrontamiento para lidiar con niveles elevados de agitación, aburrimiento, ansiedad o estrés dentro del individuo, y que el individuo tiene una respuesta al estrés deteriorada. Una revisión de los estudios conductuales encontró apoyo a esta hipótesis, ya que el rascarse la piel parece mantenerse mediante un refuerzo automático dentro del individuo.
A diferencia de las teorías neurológicas, hay algunos psicólogos que creen que el comportamiento de picar puede ser el resultado de la ira reprimida que se siente hacia los padres autoritarios. Una teoría similar sostiene que los padres autoritarios pueden provocar que se desarrolle ese comportamiento en sus hijos.
Neurológico
Existe un conocimiento limitado sobre la neurobiología que impulsa el trastorno de excoriación y se han realizado pocos estudios de neuroimagen en personas con trastorno de excoriación.
Aquellas personas que padecen un trastorno de excoriación junto con otras afecciones diagnosticadas informan diferentes motivaciones para elegir. Aquellos con TOC y trastorno de excoriación informan que se rascan la piel debido a la contaminación percibida de la piel, mientras que aquellos con trastorno dismórfico corporal (TDC) y trastorno de excoriación supuestamente eligen para corregir imperfecciones percibidas en la piel.
Los estudios han demostrado un vínculo entre la dopamina y la necesidad de elegir. Se ha demostrado que drogas como la cocaína y la metanfetamina, que aumentan los efectos farmacológicos de la dopamina, provocan picores incontrolables en los usuarios. Estos medicamentos pueden crear una sensación de hormigueo, que se siente como si algo se arrastrara sobre o debajo de la piel. Por tanto, el trastorno de excoriación podría deberse a una disfunción en las funciones de recompensa de la dopamina.
Puede haber otra explicación neurológica para el trastorno de excoriación: las personas con esta afección tienen menos control inhibitorio motor, pero no muestran signos de diferencia en la flexibilidad cognitiva en comparación con las personas sin la afección. El control inhibidor motor es una función del circuito frontoestriatal lateralizado derecho, que incluye las cortezas frontal inferior derecha y cingulada anterior bilateral. El deterioro del control inhibitorio motor es similar a las condiciones neurológicas de quienes tienen problemas para reprimir conductas inapropiadas, como el uso de metanfetamina.
Componentes genéticos
Existe evidencia significativa que sugiere que los trastornos de hurgarse la piel se deben a rasgos o genes heredados. Ha habido varios estudios pequeños con conclusiones similares con respecto al gen SAPAP3. Los investigadores han observado que los ratones se acicalan excesivamente después de la eliminación del gen SAPAP3. Esta observación llevó a los investigadores a estudiar los efectos del gen SAPAP3 en pacientes con tricotilomanía, un trastorno caracterizado por los mismos comportamientos dirigidos al vello de la cabeza y el cuerpo. Este estudio reveló un vínculo significativo entre un polimorfismo de un solo nucleótido (SNP) dentro del gen SAPAP3 y la tricotilomanía.
Diagnóstico
Ha habido controversia sobre la creación de una categoría separada en el DSM-5 para el trastorno de excoriación (pellizco de piel). Dos de las principales razones para oponerse a la inclusión del trastorno de excoriación en el DSM-5 son: que el trastorno de excoriación puede ser simplemente un síntoma de un trastorno subyacente diferente, p. TOC o TDC, y el trastorno de excoriación es simplemente un mal hábito y que, al permitir que este trastorno obtenga su propia categoría separada, obligaría al DSM a incluir una amplia gama de malos hábitos como síndromes separados, por ejemplo, morderse las uñas, hurgarse la nariz. , arrancarse el cabello, etc. Stein ha argumentado que el trastorno de excoriación califica como un síndrome separado y debe clasificarse como su propia categoría porque:
- El trastorno de la exordinación ocurre como el trastorno primario y no como subconjunto de un trastorno mayor.
- El trastorno de la excitación tiene características clínicas bien definidas.
- Hay datos sobre las características clínicas y criterios de diagnóstico para esta condición.
- Hay datos suficientes para crear esto como una categoría separada para el trastorno de la excoriación.
- La tasa de incidencia del trastorno de excoriación es alta en la población.
- Ya se han propuesto criterios de diagnóstico para la enfermedad.
- La clasificación del trastorno de la excoria como condición separada conduciría a mejores estudios y mejores resultados de tratamiento.
- La clasificación como condición separada conduciría a una mayor conciencia del trastorno y alentaría a más personas a obtener tratamiento.
En un estudio reciente se utilizó una nueva escala utilizada para diagnosticar la excoriación y los resultados se publicaron en la Revista Internacional de Investigación Ambiental y Salud Pública, en mayo de 2022. La escala se titula: Entrevista de diagnóstico para problemas de hurgarse la piel (DISP) . El DISP está diseñado para confirmar los criterios del DSM-5 para el diagnóstico, combinado con una entrevista clínica para determinar la frecuencia de rascado de la piel y las áreas del cuerpo afectadas. Los resultados iniciales de los participantes del estudio (n = 120) muestran una confirmación clínica a un nivel satisfactorio: el 88% de los participantes identificados a través del DISP cumplían con los criterios del DSM-5. Además, los investigadores realizaron un período de validez de 5 meses para determinar la coherencia con la escala. Los datos muestran que los médicos pueden esperar obtener datos consistentes con la administración de la escala que van desde niveles de diagnóstico satisfactorios hasta perfectos.
Sin embargo, una revisión de la literatura científica realizada por Jenkins et al. sobre el trastorno de excoriación como una categoría separada en el DSM-5 concluyó que tal distinción requiere más evidencia. Debido a que el trastorno de excoriación es diferente de otras afecciones y trastornos que provocan pellizcos de la piel, cualquier diagnóstico de trastorno de excoriación debe tener en cuenta otras afecciones médicas como posibles causas antes de diagnosticar al paciente con trastorno de excoriación. Existe una variedad de afecciones que causan picazón y picazón en la piel, que incluyen: eccema, psoriasis, diabetes, enfermedad hepática, enfermedad de Hodgkin, policitemia vera, lupus sistémico y síndrome de Prader-Willi.
Para comprender mejor el trastorno de la excoriación, los investigadores han desarrollado una variedad de escalas para clasificar el comportamiento de la piel. Estos incluyen la Escala de Impacto de la Pica (SPIS), y el Inventario de Milwaukee para las Dimensiones de la Pica de Adulto. El SPIS fue creado para medir cómo la elección de la piel afecta al individuo social, conductual y emocionalmente.
A partir de la publicación del quinto Manual Diagnóstico y Estadístico de los Trastornos Mentales (DSM-5) en mayo de 2013, este trastorno se clasifica como una afección independiente en la categoría "Trastornos obsesivo-compulsivos y relacionados". y se denomina "trastorno de excoriación (hurgarse la piel)". El material de diagnóstico es el siguiente:
- Repetida recogida de la piel, resultando en lesiones
- Los intentos recurrentes de dejar de elegir mientras se repiten continuamente
- Picking causa una cantidad sustancial de malestar y afecta sustancialmente el funcionamiento cotidiano
- La recolección no es causada o no puede ser mejor explicada por efectos fisiológicos de una sustancia o un trastorno médico
- La elección no se atribuye con más precisión a otro trastorno mental
Clasificación
Desde el DSM-5 (2013), el trastorno de excoriación se clasifica como "L98.1 Trastorno de excoriación (hurgarse la piel)" en la CIE-10; y ya no está clasificado en "trastorno del control de impulsos" (f63).
El trastorno de excoriación se define como "pellizco repetitivo y compulsivo de la piel que provoca daño tisular".
Su nombre más oficial había sido "dermatilomanía" durante algún tiempo. A partir de la publicación del DSM-5 en mayo de 2013, el trastorno de excoriación se clasifica como una afección independiente en la categoría "Trastornos obsesivo compulsivos y relacionados". y se denomina "trastorno de excoriación (hurgarse la piel)".
Similitudes con otras condiciones
La incapacidad de controlar la necesidad de arrancarse el pelo es similar a la necesidad de arrancarse el pelo de forma compulsiva, es decir, la tricotilomanía. Los investigadores han notado las siguientes similitudes entre la tricotilomanía y el trastorno de excoriación: los síntomas son rituales pero no hay obsesiones previas; existen desencadenantes similares para las acciones compulsivas; ambas condiciones parecen desempeñar un papel en la modificación del nivel de excitación del sujeto; y la edad de aparición de ambas afecciones es similar. También existe un alto nivel de comorbilidad entre quienes tienen tricotilomanía y quienes tienen trastorno de excoriación. Una diferencia notable entre estas condiciones es que el rascado de la piel parece estar dominado por las mujeres, mientras que la tricotilomanía se distribuye de manera más uniforme entre los géneros. El acrónimo trastorno de conducta repetitiva centrado en el cuerpo (BFRB, por sus siglas en inglés) se utiliza para caracterizar las conductas de excoriación y tricotilomanía. Un comportamiento compartido se continúa eligiendo como una sensación emocional o de recompensa. Esto implica la selección para resolver pensamientos o emociones negativos o un comportamiento desarrollado de selección automática. Este picoteo automático se vuelve habitual y es una comorbilidad con el TDAH. En 2018, un nuevo estudio sobre el síndrome de Tourette (ST), la tricotilomanía y la excoriación reveló la coexistencia de los mismos trastornos. Los participantes fueron evaluados por personal clínico en clínicas que atienden a pacientes con síndrome de Tourette. Esos pacientes incluidos luego completaron cuestionarios de autoinforme. Del número total de participantes en TS (n = 811), el 13% reveló un diagnóstico de tricotilomanía y excoriación. Esta importancia de los resultados se informó con la recomendación de realizar pruebas de detección en niños con diagnóstico de ST. Esto ayudará a los médicos a detectar tricotilomanía y excoriación o los factores de riesgo de ambas. Al igual que ocurre con la población adulta de mujeres, las niñas se ven más afectadas por estos trastornos que los niños.
Las investigaciones también han sugerido que el trastorno de excoriación puede considerarse un tipo de trastorno obsesivo compulsivo (TOC). El trastorno de excoriación y el TOC son similares en que ambos implican "participación repetitiva en conductas con control disminuido"; y ambos generalmente disminuyen la ansiedad.
Sin embargo, Odlaug y Grant han sugerido que el trastorno de excoriación es más parecido al trastorno por uso de sustancias que al TOC. Argumentan que el trastorno de excoriación se diferencia del TOC en los siguientes aspectos fundamentales:
- Hay una proporción mucho mayor de mujeres con trastorno de excoriación.
- El trastorno de la exordinación puede ser intrínsecamente placentero, mientras que la OCD no lo es.
- Los tratamientos que generalmente son eficaces para pacientes con trastorno de excoria (es decir, IRSS y terapia de exposición) no son tan exitosos en pacientes con trastorno de excoriación.
- A diferencia de la OCD, la elección de la piel rara vez es impulsada por pensamientos obsesivos.
Odlaug y Grant han reconocido las siguientes similitudes entre individuos con dermatillomania y pacientes con adicciones:
- Compulsión a comprometerse en el comportamiento negativo a pesar del conocimiento del daño.
- Falta de control sobre el comportamiento problemático.
- Un fuerte impulso para involucrarse en el comportamiento antes del compromiso.
- Sentirse de placer mientras se involucra en el comportamiento o una sensación de alivio o ansiedad reducida después de comprometerse en el comportamiento.
Un estudio que apoyó la teoría de la adicción a hurgar encontró que el 79% de los pacientes con trastorno de excoriación informaron una sensación placentera al hurgar.
Odlaug y Grant también sostienen que la dermatillomanía podría tener varias causas psicológicas diferentes, lo que explicaría por qué algunos pacientes parecen tener más probabilidades de tener síntomas de TOC, y otros, de una adicción. Sugieren que tratar ciertos casos de excoriación como una adicción puede tener más éxito que tratarlos como una forma de TOC.
Tratamiento
El conocimiento sobre tratamientos efectivos para el trastorno de excoriación es escaso, a pesar de la prevalencia de la afección. Hay dos clases principales de terapia para el trastorno de excoriación: farmacológica y conductual.
Las personas con trastorno de excoriación a menudo no buscan tratamiento para su afección, en gran parte debido a sentimientos de vergüenza, alienación, falta de conciencia o creencia de que la afección no puede tratarse. Un estudio encontró que solo el 45% de las personas con trastorno de excoriación alguna vez buscaron tratamiento y solo el 19% recibió tratamiento dermatológico. Otro estudio encontró que sólo el 30% de las personas con este trastorno buscaron tratamiento.
Medicamento
Hay varias clases diferentes de agentes de tratamiento farmacológico que tienen algún apoyo para tratar el trastorno de excoriación: ISRS; antagonistas de opioides; agentes antiepilépticos; y agentes glutamatérgicos. Además de estas clases de medicamentos, también se han probado algunos otros productos farmacológicos en ensayos pequeños.
Se han utilizado medicamentos antipsicóticos, ansiolíticos, antidepresivos y antiepilépticos para tratar el rascado de la piel, con distintos grados de éxito.
Los ISRS han demostrado ser eficaces en el tratamiento del TOC, lo que sirve como argumento a favor de tratar el trastorno de excoriación con la misma terapia. Desafortunadamente, los estudios clínicos no han brindado un respaldo claro para esto, porque no se han realizado grandes ensayos doble ciego controlados con placebo sobre la terapia con ISRS para el trastorno de excoriación. De hecho, en un metaanálisis de tratamientos farmacológicos de los trastornos de excoriación, se encontró que los inhibidores selectivos de la recaptación de serotonina (ISRS) y la lamotrigina no eran más efectivos que un placebo para los efectos a largo plazo. Las revisiones del tratamiento del trastorno de excoriación han demostrado que los siguientes medicamentos pueden ser eficaces para reducir la conducta de picarse: doxepina, clomipramina, naltrexona, pimozida y olanzapina. Pequeños estudios de fluoxetina, un ISRS, en el tratamiento del trastorno de excoriación mostraron que el fármaco redujo ciertos aspectos del rascado de la piel en comparación con un placebo, pero no se observó una remisión completa. Un pequeño estudio de pacientes con trastorno de excoriación tratados con citalopram, otro ISRS, mostró que aquellos que tomaron el medicamento redujeron significativamente sus puntuaciones en la Escala Obsesivo Compulsiva de Yale-Brown en comparación con un placebo, pero que no hubo una disminución significativa en la escala visual. escala analógica del comportamiento de recolección.
Si bien no se han realizado estudios en humanos sobre antagonistas de opioides para el tratamiento del trastorno de excoriación, se han realizado estudios que muestran que estos productos pueden reducir la automasticación en perros con lamido acral, lo que algunos han propuesto como un buen modelo animal para el cuerpo. -Comportamiento repetitivo centrado. Además, los informes de casos respaldan el uso de estos antagonistas opioides para tratar el trastorno de excoriación. Los antagonistas de opioides actúan afectando los circuitos de dopamina, disminuyendo así los efectos placenteros de picar.
Otra clase de posibles tratamientos farmacológicos son los agentes glutamatérgicos como la N-acetilcisteína (NAC). Estos productos han demostrado cierta capacidad para reducir otras conductas problemáticas como la adicción a la cocaína y la tricotilomanía. Algunos estudios de casos y algunos estudios pequeños de NAC han demostrado una disminución en el picor mediante el tratamiento con NAC en comparación con el placebo.
El trastorno de excoriación y la tricotilomanía se han tratado con inositol.
El topiramato, un fármaco antiepiléptico, se ha utilizado para tratar el trastorno de excoriación; en un pequeño estudio de personas con síndrome de Prader-Willi, se descubrió que reduce el rascado de la piel.
Tratamiento psicológico
Los tratamientos incluyen terapia cognitivo-conductual, terapia conductual de aceptación mejorada y terapia de aceptación y compromiso (ACT).
Varios estudios han demostrado que el entrenamiento para revertir hábitos asociado con el entrenamiento de conciencia reduce el comportamiento de hurgarse la piel en aquellas personas con trastorno de excoriación que no tienen problemas psicológicos. El entrenamiento para revertir hábitos incluye la mejora de la conciencia y el entrenamiento de respuesta competitiva. Por ejemplo, en un estudio, el entrenamiento de respuesta competitiva requirió que los participantes cerraran el puño durante un minuto en lugar de hurgar o en respuesta a una condición que generalmente provoca un comportamiento de hurgar. En un estudio reciente de participantes (n = 113) diagnosticados con disfunción eréctil, menos del 50% cumplieron con una cita con psiquiatría. A falta de datos longitudinales que sigan a los pacientes con derivaciones psiquiátricas como resultado de la disfunción eréctil, se sabe poco sobre las razones por las que los pacientes no cumplen con la derivación o qué más se necesita para garantizar el acceso a la atención. En general, menos del 25 % de los participantes en este estudio lograron resultados a largo plazo, lo que destaca la necesidad de un enfoque de equipo colaborativo para el tratamiento en varias disciplinas que incluyan PCP, dermatología, psicología y psiquiatría, según sea necesario.
Deshabilitada para el desarrollo
(feminine)Se han probado varias intervenciones conductuales diferentes para tratar el trastorno de excoriación en personas con discapacidades del desarrollo.
Un método es hacer que las personas usen un tipo de ropa protectora que limite la capacidad del paciente de tocarse el cuerpo, por ejemplo, guantes o mascarilla.
Otros tratamientos conductuales intentan cambiar el comportamiento proporcionando diferentes incentivos. Bajo el refuerzo diferencial de otras conductas (DRO), un paciente es recompensado si puede abstenerse de la conducta de picar durante un cierto período de tiempo. A diferencia de DRO, el refuerzo diferencial de conductas incompatibles (DRI) recompensa a un individuo por participar en una conducta alternativa que no puede ocurrir físicamente al mismo tiempo que la conducta problemática (por ejemplo, sentarse sobre las manos en lugar de rascarse la piel). Por último, el refuerzo diferencial de la conducta alternativa recompensa la conducta que no es necesariamente incompatible con la conducta objetivo pero que cumple la misma función que la conducta objetivo (por ejemplo, proporcionar a las personas una conducta competitiva para ocupar su tiempo en lugar de rascarse la piel).
Se ha informado que todas estas técnicas tienen cierto éxito en estudios pequeños, pero ninguna ha sido probada en poblaciones lo suficientemente grandes como para proporcionar evidencia definitiva de su efectividad.
Biorretroalimentación
La evidencia provisional sugiere que los dispositivos que brindan retroalimentación cuando ocurre la actividad pueden ser útiles.
Pronóstico
Por lo general, las personas con trastorno de excoriación descubren que el trastorno interfiere con la vida diaria. Obstaculizados por la vergüenza, la vergüenza y la humillación, pueden tomar medidas para ocultar su trastorno, como no salir de casa, usar mangas largas y pantalones incluso en el calor, o cubrir los daños visibles en la piel con cosméticos y/o vendajes. Si no se trata, el trastorno de excoriación puede durar entre 5 y 21 años. Sin embargo, muchos médicos consideran que este trastorno es un diagnóstico permanente. Se ha documentado que la excoriación se muestra activa desde su inicio en la infancia y permanece activa hasta la edad adulta.
Epidemiología
La prevalencia del trastorno de excoriación no se comprende bien.
Las estimaciones de la prevalencia de la afección oscilan entre el 1,4 y el 5,4% en la población general. Una encuesta telefónica en EE. UU. encontró que el 16,6% de los encuestados "se rascaban la piel hasta el punto de causar un daño notable en el tejido" y que el 1,4% calificaría como cumplir los requisitos del trastorno de excoriación. Otra encuesta comunitaria encontró que una tasa del 5,4% padecía trastorno de excoriación. Una encuesta entre estudiantes universitarios encontró una tasa del 4%. Un estudio encontró que entre los adultos no discapacitados, el 63% de las personas se pellizcaban la piel de algún modo y el 5,4% se pellizcaban la piel de forma grave. Por último, una encuesta realizada a pacientes de dermatología encontró que el 2% tenía trastorno de excoriación.
En algunos pacientes, el trastorno de excoriación comienza con la aparición del acné en la adolescencia, pero la compulsión continúa incluso después de que el acné ha desaparecido. Las afecciones de la piel como la queratosis pilar, la psoriasis y el eccema también pueden provocar este comportamiento. En pacientes con acné, el cuidado de la piel es desproporcionado con respecto a la gravedad del acné. Ciertos eventos estresantes, incluidos conflictos matrimoniales, muertes de amigos o familiares y embarazos no deseados, se han relacionado con la aparición de la afección. Si el trastorno de excoriación no ocurre durante la adolescencia, otra edad común de aparición es entre los 30 y 45 años. Además, se ha documentado que muchos casos de trastorno de excoriación comienzan en niños menores de 10 años. Una pequeña encuesta de pacientes con trastorno de excoriación encontró que el 47,5% de ellos tenía un inicio temprano de trastorno de excoriación que comenzó antes de los 10 años. Los eventos traumáticos de la infancia pueden iniciar el comportamiento.
El trastorno de excoriación es estadísticamente más común en mujeres que en hombres.
El trastorno de excoriación tiene una alta tasa de comorbilidad con otras afecciones psiquiátricas, especialmente con trastornos del estado de ánimo y de ansiedad. Una encuesta de pacientes con trastorno de excoriación encontró que el 56,7% también tenía un trastorno del Eje I del DSM-IV y el 38% tenía problemas de uso de sustancias. Los estudios han demostrado las siguientes tasas de afecciones psiquiátricas encontradas en pacientes con trastorno de excoriación: tricotilomanía (38,3%), trastorno por uso de sustancias (38%), trastorno depresivo mayor (aproximadamente del 31,7% al 58,1%), trastornos de ansiedad (aproximadamente del 23% al 56%). %), trastorno obsesivo-compulsivo (aproximadamente del 16,7 % al 68 %) y trastorno dismórfico corporal (aproximadamente del 26,8 % al 44,9 %). También hay tasas más altas de trastorno de excoriación en pacientes en centros psiquiátricos; Un estudio de pacientes psiquiátricos adolescentes hospitalizados encontró que el trastorno de excoriación estaba presente en el 11,8% de los pacientes. También está presente en tasas elevadas en algunas otras afecciones: el 44,9% de los pacientes con trastorno dismórfico corporal también tienen trastorno de excoriación; El 8,9% de los pacientes con TOC presentan trastorno de excoriación; y el 8,3% de los pacientes con tricotilomanía presentan trastorno de excoriación.
El rascarse la piel también es común en personas con ciertas discapacidades del desarrollo; por ejemplo, el síndrome de Prader-Willi y el síndrome de Smith-Magenis. Los estudios han demostrado que el 85% de las personas con síndrome de Prader-Willi también se hurgan la piel. Los niños con discapacidades del desarrollo también corren un mayor riesgo de sufrir un trastorno de excoriación.
El trastorno de excoriación también se correlaciona con "deficiencias sociales, ocupacionales y académicas, mayores preocupaciones médicas y de salud mental (incluidas ansiedad, depresión, trastorno obsesivo-compulsivo)... y carga financiera". El trastorno de excoriación también tiene un alto grado de comorbilidad con dificultades laborales y matrimoniales.
El consumo de sustancias suele estar presente y las personas con trastorno de excoriación tienen el doble de probabilidades de tener familiares de primer grado que padezcan trastornos por consumo de sustancias que aquellos que no padecen la afección.
Algunos casos de comportamientos repetitivos centrados en el cuerpo encontrados en gemelos idénticos también sugieren un factor hereditario.
En un Estudio de Excoriación de 2020 para identificar variables como: demografía, NSE, estado civil y género, más del 75 % de los participantes fueron identificados como mujeres, más del 45 % de todos los participantes estaban desempleados, y más del 60% tenía un estado civil que variaba desde soltero hasta divorciado o viudo. Dado que las mujeres representan el diagnóstico más que cualquier otro grupo, las investigaciones futuras deberían buscar descubrir las razones por las que las mujeres se ven más afectadas por la excoriación y si la excoriación tiene una correlación con el estado civil o la felicidad en la vida.
Historia
La primera mención conocida del trastorno de excoriación en la impresión se puede encontrar en 1898 por el dermatólogo francés Louis-Anne-Jean Brocq, describiendo a una paciente adolescente que tenía acné incontrolado.
Sociedad y cultura
El trastorno de excoriación ha sido objeto de varios episodios de Obsessed, una serie documental de televisión que se centra en el tratamiento de los trastornos de ansiedad. El trastorno de excoriación se muestra como un síntoma de la enfermedad de Nina Sayers. ansiedad y TOC en la película Cisne Negro.
Durante la competencia Miss América 2021, Miss Alaska 2021 Emma Broyles destacó su vulnerabilidad y franqueza en las redes sociales sobre su trastorno por déficit de atención con hiperactividad y dermatillomanía, así como su historial como voluntaria en las Olimpiadas Especiales. Fue coronada Miss América 2022.