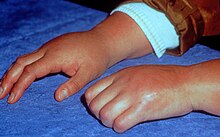
Síndrome de dolor regional complejo
Síndrome de dolor regional complejo (SDRC) es cualquiera de varias afecciones dolorosas que se caracterizan por un dolor regional continuo (espontáneo y/o evocado) que aparentemente es desproporcionado en tiempo o grado al curso normal de cualquier trauma conocido u otra lesión. Por lo general, comienza en una extremidad y se manifiesta como dolor extremo, hinchazón, rango de movimiento limitado y cambios en la piel y los huesos. Inicialmente puede afectar una extremidad y luego extenderse por todo el cuerpo; El 35% de las personas afectadas informan síntomas en todo el cuerpo. Existen dos tipos: distrofia simpática refleja (RSD) y causalgia. Tener ambos tipos es posible.
Clasificación
El sistema de clasificación que utiliza la Asociación Internacional para el Estudio del Dolor (IASP) divide el SDRC en dos tipos. Se reconoce que las personas pueden presentar ambos tipos de SDRC.
| Tipo | Conclusiones clínicas | Sinónimos |
|---|---|---|
| Tipo I | CRPS sin evidencia de daño nervioso en la extremidad afectada. Secundaria de lesiones/trauma. Esto representa alrededor del 90% de los CRPS. | distrofia simpática, RSD, atrofia de Sudeck |
| Tipo II | CRPS con evidencia de daño nervioso en la extremidad afectada. | causalgia |
Signos y síntomas
Se ha descubierto que las características clínicas del CRPS son la inflamación resultante de la liberación de ciertas señales químicas proinflamatorias de los nervios, los receptores nerviosos sensibilizados que envían señales de dolor al cerebro, la disfunción de los vasos sanguíneos locales" capacidad para contraerse y dilatarse apropiadamente, y neuroplasticidad desadaptativa.
Los signos y síntomas del CRPS generalmente se manifiestan cerca del sitio de la lesión. Los síntomas más comunes son dolor extremo, que incluye ardor, punzadas, rechinamiento y palpitaciones. El dolor no guarda proporción con la gravedad de la lesión inicial. Mover o tocar la extremidad a menudo es intolerable. Con el diagnóstico de CRPS tipo I o II, los pacientes pueden desarrollar dolor ardiente y alodinia. Ambos síndromes también se caracterizan por disfunción autonómica, que se presenta con cambios de temperatura (generalmente localizados, pero pueden ser globales), cianosis y/o edema.
El paciente también puede experimentar hinchazón localizada; extrema sensibilidad a los estímulos no dolorosos como el viento, el agua, el ruido y las vibraciones; sensibilidad extrema al tacto (por sí mismos, por otras personas e incluso con ropa ligera o ropa de cama/cobijas); aumento anormal de la sudoración (o sudoración ausente); cambios en la temperatura de la piel (alternancia entre calor y frío excesivos); cambios en el color de la piel (de blanco y moteado a rojo brillante o violeta rojizo); cambios en la textura de la piel (piel cerosa, brillante, delgada y tirante); ablandamiento y adelgazamiento de los huesos; sensibilidad o rigidez en las articulaciones; cambios en las uñas y el cabello (retraso o aumento del crecimiento, uñas quebradizas/cabello que se rompe fácilmente); espasmos musculares; pérdida muscular (atrofia); temblores; distonía; alodinia; hiperalgesia; y capacidad disminuida/restringida y movimiento doloroso de la parte del cuerpo afectada. Los ataques de caída (caídas), casi desmayos y desmayos se informan con poca frecuencia, al igual que los problemas visuales.
Los síntomas del CRPS varían en gravedad y duración. Dado que el CRPS es un problema sistémico, potencialmente cualquier órgano puede verse afectado. Los síntomas pueden cambiar con el tiempo y pueden variar de persona a persona. Los síntomas más dinámicos, especialmente los aspectos vasculares (edema, temperatura) y la ubicación del dolor, pueden cambiar varias veces al día.
Anteriormente, se consideraba que el SDRC tenía tres etapas; sin embargo, estudios más recientes sugieren que las personas afectadas por el SDRC no progresan a través de etapas secuenciales y el sistema de etapas ya no se usa ampliamente. En cambio, la creciente evidencia apunta hacia distintos subtipos de SDRC.
Causa
El síndrome de dolor regional complejo es poco común y su causa no se comprende claramente. El CRPS generalmente se desarrolla después de una lesión, cirugía, ataque cardíaco o accidente cerebrovascular. Los investigadores estiman que entre el 2% y el 5% de las personas con lesión del nervio periférico y entre el 13% y el 70% de las personas con hemiplejía (parálisis de un lado del cuerpo) desarrollarán SDRC. Además, algunos estudios han indicado que el tabaquismo estaba notablemente presente en los pacientes y está estadísticamente relacionado con la RSD. Esto puede estar involucrado en su patología al aumentar la actividad simpática, la vasoconstricción o por algún otro mecanismo desconocido relacionado con los neurotransmisores. Esta hipótesis se basó en un análisis retrospectivo de 53 pacientes con RSD, que mostró que el 68% de los pacientes y solo el 37% de los controles eran fumadores. Los resultados son preliminares y están limitados por su carácter retrospectivo. El 7% de las personas que tienen CRPS en una extremidad lo desarrollan más tarde en otra extremidad.
Fisiopatología
Se propone que la inflamación y la alteración de la percepción del dolor en el sistema nervioso central juegan papeles importantes. Se cree que el dolor persistente y la percepción de estímulos no dolorosos como dolorosos son causados por moléculas inflamatorias (IL-1, IL2, TNF-alfa) y neuropéptidos (sustancia P) liberados por los nervios periféricos. Esta liberación puede ser causada por una conversación cruzada inapropiada entre las fibras sensoriales y motoras en el sitio afectado. El CRPS no es una enfermedad psicológica, pero el dolor puede causar problemas psicológicos, como ansiedad y depresión. A menudo, se produce un deterioro de la función social y laboral.
El síndrome de dolor regional complejo es un trastorno multifactorial con características clínicas de inflamación neurogénica (hinchazón en el sistema nervioso central), sensibilización nociceptiva (que causa sensibilidad extrema o alodinia), disfunción vasomotora (problemas de flujo sanguíneo que causan hinchazón y decoloración) y neuroplasticidad desadaptativa (donde el cerebro cambia y se adapta con constantes señales de dolor); El CRPS es el resultado de una "respuesta aberrante [inapropiada] a la lesión tisular". La "matriz neuronal subyacente" del CRPS se considera que involucra procesamiento cognitivo y motor, así como nociceptivo; la estimulación con pinchazos de una extremidad afectada con CRPS fue dolorosa (hiperalgesia mecánica) y mostró una "activación significativamente mayor" de no solo la corteza S1 (contralateral), las áreas S2 (bilateral) y la ínsula (bilateral), sino también las cortezas somatosensoriales asociativas (contralateral), las cortezas frontales y partes de la corteza cingulada anterior. En contraste con los pensamientos previos reflejados en el nombre RSD, parece que hay una reducción del flujo de salida del sistema nervioso simpático, al menos en la región afectada (aunque puede haber un acoplamiento simpático-aferente). Wind-up (el aumento de la sensación de dolor con el tiempo) y la sensibilización del sistema nervioso central (SNC) son procesos neurológicos clave que parecen estar involucrados en la inducción y el mantenimiento del SDRC.
Evidencia convincente muestra que el receptor de N-metil-D-aspartato (NMDA) tiene una participación significativa en el proceso de sensibilización del SNC. También se ha planteado la hipótesis de que los niveles elevados de glutamato en el SNC promueven la relajación y la sensibilización del SNC. Además, existe evidencia experimental que demuestra la presencia de receptores NMDA en los nervios periféricos. Debido a que las funciones inmunológicas pueden modular la fisiología del SNC, también se ha formulado la hipótesis de que una variedad de procesos inmunitarios contribuyen al desarrollo y mantenimiento inicial de la sensibilización periférica y central. Además, la liberación de citocinas relacionada con el trauma, la inflamación neurogénica exagerada, el acoplamiento aferente simpático, la patología de los receptores adrenérgicos, la activación de las células gliales, la reorganización cortical y el daño oxidativo (p. ej., por los radicales libres) son factores implicados en la fisiopatología del SDRC. Además, los autoanticuerpos están presentes en una gran cantidad de pacientes con SDRC y se ha reconocido que la IgG es una de las causas de la hipersensibilidad que estimula los nociceptores A y C, lo que se atribuye a la inflamación.
Todavía se desconocen los mecanismos que conducen a la reducción de la densidad mineral ósea (hasta la osteoporosis manifiesta). Las posibles explicaciones incluyen un desequilibrio de las actividades del sistema nervioso autónomo simpático y parasimpático e hiperparatiroidismo secundario leve. Sin embargo, aún no se ha identificado el desencadenante del hiperparatiroidismo secundario.
En resumen, aún no se ha definido la fisiopatología del síndrome de dolor regional complejo; El SDRC, con sus manifestaciones variables, podría ser el resultado de múltiples procesos fisiopatológicos.
Diagnóstico
El diagnóstico se basa principalmente en los hallazgos clínicos. Los criterios de diagnóstico originales para el SDRC adoptados por la Asociación Internacional para el Estudio del Dolor (IASP) en 1994 ahora han sido reemplazados tanto en la práctica clínica como en la investigación por los "Criterios de Budapest" que se crearon en 2003 y se ha demostrado que son más sensibles y específicos. Desde entonces han sido adoptados por la IASP. Los criterios requieren que exista dolor, así como antecedentes y evidencia clínica de cambios Sensoriales, Vasomotores, Sudomotores y Motores o Tróficos. También se afirma que es un diagnóstico de exclusión.
Para hacer un diagnóstico clínico, se deben cumplir los cuatro criterios siguientes:
- Dolor continuo, que es desproporcionado a cualquier evento incitante
- Debe reportar al menos un síntoma en tres de los cuatro siguientes categorías..
- Sensorial: Informes de hiperestesia
- Vasomotor: Informes de asimetría de temperatura y/o cambios de color de la piel y/o asimetría de color de la piel
- Sudomotor/Edema: Informes de edema y/o cambios de sudoración y/o asimetría de sudoración
- Motor/Trophic: Informes de menor rango de movimiento y/o disfunción motora (debilidad, temblor, distonía) y/o cambios tróficos (hair, clavo, piel)
- Debe mostrar al menos un signo en el momento de la evaluación en dos o más de las siguientes categorías
- Sensorial: Evidencia de hiperalgesia (para pinchar) y/o alodynia (a un toque ligero y/o sensación de temperatura y/o presión somática profunda y/o movimiento conjunto)
- Vasomotor: Evidencia de asimetría de temperatura (conferencia 1 °C) y/o cambios de color de la piel y/o asimetría
- Sudomotor/Edema: Evidencia de cambios de edema y/o sudoración y/o asimetría sudorante
- Motor/Trophic: Evidencia de menor rango de movimiento y/o disfunción motora (debilidad, temblor, distonía) y/o cambios tróficos (hair, clavo, piel)
- No hay otro diagnóstico que explique mejor los signos y síntomas
Complementos de diagnóstico
No hay una prueba específica disponible para el SDRC, que se diagnostica principalmente a través de la observación de los síntomas. Sin embargo, la termografía, las pruebas de sudor, las radiografías, los electrodiagnósticos y los bloqueos simpáticos pueden usarse para construir una imagen del trastorno. El diagnóstico se complica por el hecho de que algunos pacientes mejoran sin tratamiento. Un retraso en el diagnóstico y/o tratamiento de este síndrome puede resultar en graves problemas físicos y psicológicos. El reconocimiento temprano y el tratamiento rápido brindan la mejor oportunidad para la recuperación.
Termografía
Actualmente, la evidencia empírica establecida sugiere en contra de la eficacia de la termografía como una herramienta confiable para diagnosticar el SDRC. Aunque el SDRC puede, en algunos casos, conducir a un flujo sanguíneo alterado de manera mensurable en una región afectada, muchos otros factores también pueden contribuir a una lectura termográfica alterada, incluidos los hábitos de fumar del paciente, el uso de ciertas lociones para la piel, la actividad física reciente, y la historia previa de trauma en la región. Además, no todos los pacientes diagnosticados con CRPS muestran tal "inestabilidad vasomotora" - particularmente aquellos en las últimas etapas de la enfermedad. Por lo tanto, la termografía por sí sola no puede usarse como evidencia concluyente a favor o en contra de un diagnóstico de SDRC y debe interpretarse a la luz del historial médico más amplio del paciente y los estudios de diagnóstico previos.
Para minimizar la influencia de confusión de factores externos, los pacientes que se someten a pruebas termográficas infrarrojas deben cumplir con restricciones especiales con respecto al uso de ciertos vasoconstrictores (a saber, nicotina y cafeína), lociones para la piel, fisioterapia y otros procedimientos de diagnóstico en el días antes de la prueba. También se puede requerir que los pacientes descontinúen ciertos analgésicos y bloqueadores simpáticos. Después de que un paciente llega a un laboratorio de termografía, se le permite alcanzar el equilibrio térmico en una habitación de 16 a 20 °C, sin corrientes de aire y en estado estacionario, usando una bata hospitalaria de algodón holgada durante aproximadamente veinte minutos. Luego, un técnico toma imágenes infrarrojas de las extremidades afectadas y no afectadas del paciente, así como imágenes de referencia de otras partes del cuerpo del paciente, incluida la cara, la parte superior e inferior de la espalda. Después de capturar un conjunto de imágenes de referencia, algunos laboratorios requieren que el paciente se someta a una prueba de estrés funcional autónomo con agua fría para evaluar la función del reflejo vasoconstrictor periférico de su sistema nervioso autónomo. Esto se realiza colocando la extremidad no afectada de un paciente en un baño de agua fría (aproximadamente a 20 °C) durante cinco minutos mientras se recopilan las imágenes. En un sistema nervioso autónomo normal, intacto y en funcionamiento, la extremidad afectada del paciente se enfriará. Por el contrario, el calentamiento de una extremidad afectada puede indicar una interrupción de la función vasoconstrictora termorreguladora normal del cuerpo, lo que a veces puede indicar un SDRC subyacente.
Radiografía
La gammagrafía, las radiografías simples y la resonancia magnética pueden ser útiles para el diagnóstico. La osteoporosis en parches (osteoporosis postraumática), que puede deberse al desuso de la extremidad afectada, se puede detectar a través de imágenes de rayos X tan pronto como dos semanas después del inicio del SDRC. Una gammagrafía ósea de la extremidad afectada puede detectar estos cambios incluso antes y casi puede confirmar la enfermedad. La densitometría ósea también se puede utilizar para detectar cambios en la densidad mineral ósea. También se puede utilizar para monitorizar los resultados del tratamiento ya que los parámetros de densitometría ósea mejoran con el tratamiento.
Ultrasonido
La osteodensitometría basada en ultrasonido (ultrasonometría) puede ser una posible técnica futura libre de radiación para identificar la reducción de la densidad mineral ósea en el SDRC. Además, este método promete cuantificar la arquitectura ósea en la periferia de las extremidades afectadas. Este método aún se encuentra en desarrollo experimental.
Pruebas de electrodiagnóstico
La electromiografía (EMG) y los estudios de conducción nerviosa (NCS) son pruebas auxiliares importantes en el SDRC porque se encuentran entre los métodos más confiables para detectar lesiones nerviosas. Se pueden usar como uno de los métodos principales para distinguir entre los tipos I y II de CRPS, que difieren según la evidencia de daño nervioso real. EMG y NCS también se encuentran entre las mejores pruebas para descartar diagnósticos alternativos. El CRPS es un "diagnóstico de exclusión", que requiere que ningún otro diagnóstico pueda explicar los síntomas del paciente. Es muy importante enfatizar esto porque, de lo contrario, los pacientes pueden recibir un diagnóstico erróneo de CRPS cuando en realidad tienen una afección tratable que explica mejor sus síntomas. Un ejemplo es el síndrome del túnel carpiano (STC) grave, que a menudo puede presentarse de manera muy similar al SDRC. A diferencia del CRPS, el CTS a menudo se puede corregir con cirugía para aliviar el dolor y evitar el daño y la malformación permanentes de los nervios.
Tanto EMG como NCS implican cierta incomodidad. La EMG implica el uso de una aguja diminuta que se inserta en músculos específicos para evaluar la función muscular y nerviosa asociada. Tanto la EMG como la NCS implican descargas muy leves que en pacientes normales son comparables a una banda elástica que se rompe en la piel. Aunque estas pruebas pueden ser muy útiles en el CRPS, se debe obtener un consentimiento informado completo antes del procedimiento, particularmente en pacientes que experimentan alodinia grave. A pesar de la utilidad de la prueba, estos pacientes pueden desear rechazar el procedimiento para evitar molestias.
Clasificación
- El tipo I, anteriormente conocido como distrofia simpática reflexiva (RSD), la atrofia de Sudeck, o algoneurodystrophy, no presenta lesiones nerviosas demostrables. Como la gran mayoría de los pacientes diagnosticados con CRPS tienen este tipo, es más común en la literatura médica como tipo I.
- El tipo II, anteriormente conocido como causalgia, tiene evidencia de daño nervioso obvio. A pesar de la evidencia de lesión nerviosa, la causa o los mecanismos de CRPS tipo II son tan desconocidos, como los mecanismos del tipo I.
Los pacientes se clasifican con frecuencia en dos grupos según la temperatura: "caliente" o "caliente" CRPS en un grupo y "frío" CRPS en el otro grupo. La mayoría de los pacientes (alrededor del 70 %) tienen la sensación "caliente" tipo, que se dice que es una forma aguda de SDRC. Se dice que el SDRC frío es indicativo de un SDRC más crónico y está asociado con puntajes más bajos en el Cuestionario de dolor de McGill, mayor compromiso del sistema nervioso central y una mayor prevalencia de distonía. El pronóstico no es favorable para los pacientes con SDRC frío; los estudios longitudinales sugieren que estos pacientes tienen "resultados clínicos de dolor más deficientes y muestran signos persistentes de sensibilización central que se correlacionan con la progresión de la enfermedad".
Prevención
La vitamina C puede ser útil en la prevención del síndrome que sigue a una fractura del antebrazo o del pie y el tobillo.
Tratamiento
El tratamiento del CRPS a menudo implica varias modalidades.
Terapia
La terapia física y ocupacional tiene evidencia de baja calidad para respaldar su uso. Las intervenciones de fisioterapia pueden incluir estimulación nerviosa eléctrica transcutánea, soporte de peso progresivo, desensibilización táctil graduada, masaje y terapia de baño de contraste. En una cohorte retrospectiva (no ciega, no aleatoria y con intención de tratar) de cincuenta pacientes diagnosticados con SDRC, las puntuaciones subjetivas de dolor y percepción corporal de los pacientes disminuyeron después de participar en un programa de rehabilitación multidisciplinario de dos semanas. Los autores piden ensayos controlados aleatorios para probar el verdadero valor de los programas multidisciplinarios para pacientes con SDRC.
Terapia de caja de espejo
La terapia de caja de espejo utiliza una caja de espejo, o un espejo independiente, para crear un reflejo de la extremidad normal de modo que el paciente piense que está mirando la extremidad afectada. Luego se realiza el movimiento de esta extremidad normal reflejada para que el paciente vea como si estuviera realizando un movimiento con la extremidad afectada. La terapia de caja de espejo parece ser beneficiosa al menos en el SDRC temprano. Sin embargo, los efectos beneficiosos de la terapia del espejo a largo plazo aún no están probados.
Imágenes motoras graduadas
Las imágenes motoras graduadas parecen ser útiles para las personas con CRPS-1. La imaginería motora graduada es un proceso secuencial que consta de (a) reconstrucción de lateralidad, (b) imaginería motora y (c) terapia de espejo.
Estimulación nerviosa eléctrica transcutánea (TENS)
La estimulación nerviosa eléctrica transcutánea (TENS) es una terapia que utiliza señales eléctricas de bajo voltaje para aliviar el dolor a través de electrodos que se colocan en la superficie de la piel. La evidencia respalda su uso en el tratamiento del dolor y el edema asociados con el SDRC, aunque no parece aumentar la capacidad funcional en los pacientes con SDRC.
Medicamentos
Evidencia tentativa apoya el uso de bisfosfonatos, calcitonina y ketamina. Los bloqueos nerviosos con guanetidina parecen ser dañinos. La evidencia de bloqueos nerviosos simpáticos generalmente es insuficiente para apoyar su uso. Las inyecciones intramusculares de botulismo pueden beneficiar a las personas con síntomas localizados en una extremidad.
Ketamina
La ketamina, un anestésico disociativo, parece prometedor como tratamiento para el SDRC. Puede usarse en dosis bajas si otros tratamientos no han funcionado. Sin embargo, no se ha observado ningún beneficio sobre la función o la depresión.
Tratamiento con bisfosfonatos
A partir de 2013, la evidencia de alta calidad respalda el uso de bisfosfonatos (ya sea por vía oral o por infusión IV) en el tratamiento del SDRC. Los bisfosfonatos inhiben los osteoclastos, que son células implicadas en la reabsorción del hueso. Se cree que la remodelación ósea, a través de la actividad de los osteoclastos en la reabsorción del hueso, a veces es hiperactiva en el SDRC. Se plantea la hipótesis de que la reabsorción ósea provoca la acidificación del medio intercelular y esto activa los nervios implicados en la nocicepción que inervan densamente el hueso causando dolor; por lo tanto, se cree que la inhibición de la reabsorción y remodelación ósea ayuda con respecto al dolor en el SDRC. El CRPS que involucra altos niveles de resorción ósea, como se ve en la gammagrafía ósea, es más probable que responda a la terapia con bisfosfonatos.
Opioides
Los opiáceos como la oxicodona, la morfina, la hidrocodona y el fentanilo ocupan un lugar controvertido en el tratamiento del SDRC. Estos medicamentos deben recetarse y controlarse bajo la estrecha supervisión de un médico, ya que estos medicamentos conducirán a la dependencia física y pueden conducir a la adicción. Hasta el momento, no se han realizado estudios a largo plazo sobre el uso de opioides orales en el tratamiento del dolor neuropático, incluido el SDRC. El consenso entre los expertos es que los opioides no deben ser una terapia de primera línea y solo deben considerarse después de que se hayan probado todas las demás modalidades (medicamentos no opioides, fisioterapia y procedimientos).
Cirugía
Estimuladores de la médula espinal
El estimulador de la médula espinal parece ser una terapia eficaz en el tratamiento de pacientes con CRPS tipo I (evidencia de nivel A) y tipo II (evidencia de nivel D). Si bien mejoran el dolor y la calidad de vida, la evidencia no es clara con respecto a los efectos sobre la salud mental y el funcionamiento general.
La estimulación del ganglio de la raíz dorsal es un tipo de neuroestimulación eficaz en el tratamiento del dolor neuropático focal. La FDA aprobó su uso en febrero de 2016. El estudio ACCURATE demostró la superioridad de la estimulación del ganglio de la raíz dorsal sobre la estimulación espinal (columna dorsal) en el tratamiento del SDRC y la causalgia.
Simpatectomía
La simpatectomía quirúrgica, química o por radiofrecuencia (interrupción de la porción afectada del sistema nervioso simpático) se puede utilizar como último recurso en pacientes con pérdida inminente de tejido, edema, infección recurrente o necrosis isquémica. Sin embargo, poca evidencia respalda estas intervenciones permanentes para alterar los síntomas de dolor de los pacientes afectados, y además de los riesgos normales de la cirugía, como sangrado e infección, la simpatectomía tiene varios riesgos específicos, como cambios adversos en el funcionamiento de los nervios.
Amputación
Ningún estudio aleatorizado en la literatura médica ha estudiado la respuesta a la amputación de pacientes que no han respondido a las terapias antes mencionadas y que siguen sintiéndose miserables. No obstante, en promedio, aproximadamente la mitad de los pacientes tendrán una resolución de su dolor, mientras que la otra mitad desarrollará dolor en el miembro fantasma y/o dolor en el sitio de la amputación. Como en cualquier otro síndrome de dolor crónico, es probable que el cerebro se estimule crónicamente con dolor, y es posible que la amputación tardía no funcione tan bien como cabría esperar. En una encuesta de 15 pacientes con CRPS tipo 1, 11 respondieron que sus vidas eran mejores después de la amputación. Dado que este es el último tratamiento de una extremidad dolorosa, debe dejarse como último recurso.
Pronóstico
El pronóstico del CRPS mejora con un tratamiento temprano y agresivo; con el riesgo de que el dolor crónico y debilitante se reduzca con el tratamiento temprano. Sin embargo, si el tratamiento se retrasa, el trastorno puede extenderse rápidamente a toda la extremidad y los cambios en los huesos, los nervios y los músculos pueden volverse irreversibles. El pronóstico es peor con el "resfriado" crónico; forma de CRPS y con CRPS que afecta a las extremidades superiores. El desuso de la extremidad después de una lesión o la angustia psicológica relacionada con una lesión también se asocian con un peor pronóstico en el SDRC. Algunos casos de SDRC pueden resolverse espontáneamente (el 74 % de los pacientes experimentaron una resolución completa de los síntomas (a menudo espontáneamente) en un estudio poblacional en Minnesota), pero otros pueden desarrollar dolor crónico durante muchos años. Una vez que a uno se le diagnostica CRPS, si entra en remisión, la probabilidad de que vuelva a aparecer después de entrar en remisión es significativa. Es importante tomar precauciones y buscar tratamiento inmediato ante cualquier lesión.
Epidemiología
El SDRC puede ocurrir a cualquier edad, con una edad promedio de diagnóstico de 42 años. Afecta tanto a hombres como a mujeres; sin embargo, el SDRC es tres veces más frecuente en mujeres que en hombres.
El SDRC afecta tanto a adultos como a niños, y el número de casos de SDRC notificados entre adolescentes y adultos jóvenes ha ido en aumento, con un estudio observacional reciente que encontró una incidencia de 1,16/100.000 entre niños en Escocia.
Historia
La condición que actualmente se conoce como CRPS fue descrita originalmente durante la Guerra Civil Estadounidense por Silas Weir Mitchell, a quien a veces también se le atribuye la invención del nombre "causalgia". Sin embargo, este término en realidad fue acuñado por el amigo de Mitchell, Robley Dunglison, a partir de las palabras griegas para calor y dolor. Contrariamente a lo comúnmente aceptado, se desprende que estas causalgias eran ciertamente mayores por la importancia de los síntomas vasomotores y sudomotores pero se derivaban de lesiones neurológicas menores. En la década de 1940, se empezó a utilizar el término distrofia simpática refleja para describir esta afección, basándose en la teoría de que la hiperactividad simpática estaba involucrada en la fisiopatología. En 1959, Noordenbos observó en pacientes con causalgia que "el daño del nervio siempre es parcial". El mal uso de los términos, así como las dudas sobre la fisiopatología subyacente, llevaron a pedir una mejor nomenclatura. En 1993, un taller de consenso especial realizado en Orlando, Florida, proporcionó el término genérico "síndrome de dolor regional complejo", con causalgia y RSD como subtipos.
Investigación
El Instituto Nacional de Trastornos Neurológicos y Accidentes Cerebrovasculares (NINDS), parte de los Institutos Nacionales de la Salud, apoya y realiza investigaciones sobre el cerebro y el sistema nervioso central, incluida la investigación relevante para RSDS, a través de subvenciones a las principales instituciones médicas de todo el mundo. país. Los científicos apoyados por NINDS están trabajando para desarrollar tratamientos efectivos para las afecciones neurológicas y, en última instancia, para encontrar formas de prevenirlas. Los investigadores están estudiando nuevos enfoques para tratar el CRPS e intervenir de manera más agresiva después de una lesión traumática para reducir las posibilidades de que el paciente desarrolle el trastorno. Además, los científicos apoyados por NINDS están estudiando cómo las señales del sistema nervioso simpático causan dolor en los pacientes con SDRC. Usando una técnica llamada microneurografía, estos investigadores pueden registrar y medir la actividad neuronal en fibras nerviosas individuales de pacientes afectados. Al probar varias hipótesis, estos investigadores esperan descubrir el mecanismo único que causa el dolor espontáneo del CRPS, y ese descubrimiento puede conducir a nuevas formas de bloquear el dolor. En el folleto "Chronic Pain: Hope Through Research", publicado por el NINDS, se analizan otros estudios para superar los síndromes de dolor crónico.
Se están realizando investigaciones sobre el tratamiento de la afección con retroalimentación visual en espejo en el Royal National Hospital for Rheumatic Disease en Bath. A los pacientes se les enseña cómo desensibilizarse de la manera más efectiva, luego progresan al uso de espejos para reescribir las señales defectuosas en el cerebro que parecen ser responsables de esta condición. Sin embargo, aunque el SDRC puede entrar en remisión, la posibilidad de que vuelva a ocurrir es significativa.
Los Países Bajos tienen el programa de investigación más completo sobre el CRPS, como parte de una iniciativa multimillonaria llamada TREND. Los equipos de investigación alemanes y australianos también buscan una mejor comprensión y tratamientos para el SDRC.
En otras especies animales
CRPS también se ha descrito en animales, como el ganado.
Casos destacados
- Nia Frazier, Mamás de baile estrella
- Paula Abdul, cantante, actor, personalidad de la televisión
- Jill Kinmont Boothe, campeón de esquí estadounidense
- Gemma Collis-McCann, cercador paralímpico británico
- Shin Dong-wook, actor surcoreano y modelo
- Howard Hughes, magnate de negocios americano, aviador, inventor, cineasta y filántropo
- Rachel Morris, ciclista paralímpica británica.
- Cynthia Toussaint, autor y personalidad mediática
- Danielle Brown, arquero paralímpico británico
- Radene Marie Cook, ex emisora de radio de Los Ángeles, artista y defensor
- Marieke Vervoort, atleta paralímpica belga
- Bruno Soriano, futbolista español
Contenido relacionado
Radioterapia
Urología
Ampicilina