Porfiria
La porfiria es un grupo de trastornos hepáticos en los que unas sustancias llamadas porfirinas se acumulan en el organismo, afectando negativamente a la piel o al sistema nervioso. Los tipos que afectan el sistema nervioso también se conocen como porfiria aguda, ya que los síntomas son de inicio rápido y de corta duración. Los síntomas de un ataque incluyen dolor abdominal, dolor en el pecho, vómitos, confusión, estreñimiento, fiebre, presión arterial alta y frecuencia cardíaca alta. Los ataques suelen durar de días a semanas. Las complicaciones pueden incluir parálisis, niveles bajos de sodio en la sangre y convulsiones. Los ataques pueden ser provocados por el alcohol, el tabaquismo, los cambios hormonales, el ayuno, el estrés o ciertos medicamentos. Si la piel se ve afectada, pueden aparecer ampollas o picazón con la exposición a la luz solar.
La mayoría de los tipos de porfiria se heredan de uno o ambos padres de una persona y se deben a una mutación en uno de los genes que producen hemo. Pueden heredarse de forma autosómica dominante, autosómica recesiva o dominante ligada al cromosoma X. Un tipo, porfiria cutánea tardía, también puede deberse a hemocromatosis (aumento de hierro en el hígado), hepatitis C, alcohol o VIH/SIDA. El mecanismo subyacente da como resultado una disminución en la cantidad de hemo producido y una acumulación de sustancias involucradas en la producción de hemo. Las porfirias también se pueden clasificar según se vea afectado el hígado o la médula ósea. El diagnóstico generalmente se realiza mediante análisis de sangre, orina y heces. Se pueden realizar pruebas genéticas para determinar la mutación específica.
El tratamiento depende del tipo de porfiria y de los síntomas de la persona. El tratamiento de la porfiria de la piel generalmente implica evitar la luz solar, mientras que el tratamiento de la porfiria aguda puede implicar la administración intravenosa de hemo o una solución de glucosa. En raras ocasiones, se puede realizar un trasplante de hígado.
La prevalencia precisa de la porfiria no está clara, pero se estima que afecta a entre 1 y 100 de cada 50 000 personas. Las tarifas son diferentes en todo el mundo. Se cree que la porfiria cutánea tardía es el tipo más común. La enfermedad fue descrita ya en el año 370 a. C. por Hipócrates. El mecanismo subyacente fue descrito por primera vez por el fisiólogo y químico alemán Felix Hoppe-Seyler en 1871. El nombre porfiria proviene del griego πορφύρα, porphyra, que significa "púrpura" 34;, una referencia al color de la orina que puede estar presente durante un ataque.
Signos y síntomas
Porfirias agudas
Porfiria aguda intermitente (AIP), porfiria variegata (VP), porfiria por deficiencia de ácido aminolevulínico deshidratasa (ALAD) y coproporfiria hereditaria (HCP). Estas enfermedades afectan principalmente al sistema nervioso, dando lugar a crisis episódicas conocidas como ataques agudos. El principal síntoma de un ataque agudo es el dolor abdominal, a menudo acompañado de vómitos, hipertensión (presión arterial elevada) y taquicardia (frecuencia cardíaca anormalmente rápida).
Los episodios más graves pueden implicar complicaciones neurológicas: típicamente neuropatía motora (disfunción grave de los nervios periféricos que inervan los músculos), que conduce a debilidad muscular y potencialmente a tetraplejía (parálisis de las cuatro extremidades) y síntomas del sistema nervioso central como convulsiones y coma. Ocasionalmente, puede haber síntomas psiquiátricos de corta duración, como ansiedad, confusión, alucinaciones y, muy raramente, psicosis manifiesta. Todos estos síntomas se resuelven una vez que pasa el ataque agudo.
Dadas las muchas presentaciones y la aparición relativamente baja de porfiria, inicialmente se puede sospechar que los pacientes tienen otras afecciones no relacionadas. Por ejemplo, la polineuropatía de la porfiria aguda puede confundirse con el síndrome de Guillain-Barré, y las pruebas de porfiria se recomiendan comúnmente en esas situaciones. La elevación del ácido aminolevulínico por la interrupción de la síntesis de hemo inducida por plomo da como resultado una intoxicación por plomo con síntomas similares a la porfiria aguda.
Porfirias crónicas
Las porfirias no agudas son la protoporfiria dominante ligada al cromosoma X (XLDPP), la porfiria eritropoyética congénita (CEP), la porfiria cutánea tardía (PCT) y la protoporfiria eritropoyética (EPP). Ninguno de estos está asociado con ataques agudos; su manifestación primaria es con enfermedad de la piel. Por esta razón, estas cuatro porfirias, junto con dos porfirias agudas, VP y HCP, que también pueden involucrar manifestaciones cutáneas, a veces se denominan porfirias cutáneas.
La enfermedad de la piel se encuentra cuando se acumula un exceso de porfirinas en la piel. Las porfirinas son moléculas fotoactivas y la exposición a la luz da como resultado la promoción de electrones a niveles de energía más altos. Cuando estos regresan al nivel de energía de reposo o estado fundamental, se libera energía. Esto explica la propiedad de fluorescencia típica de las porfirinas. Esto causa daño local en la piel.
En la porfiria se observan dos patrones distintos de enfermedad de la piel:
- fotosensibilidad inmediata. Esto es típico de XLDPP y EPP. Tras un período variable de exposición al sol —normalmente unos 30 minutos— los pacientes se quejan de dolor intenso, quema y malestar en zonas expuestas. Típicamente, los efectos no son visibles, aunque ocasionalmente puede haber algún enrojecimiento e inflamación de la piel.
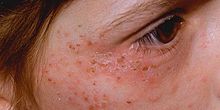
- Enfermedad de la piel vesiculo-erosiva. Esto —una referencia a la ampolla característica (vesículos) y las llagas abiertas (erosiones) señaladas en pacientes— es el patrón visto en CEP, PCT, VP y HCP. Los cambios sólo se observan en áreas expuestas por el sol, como la cara y la espalda de las manos. La enfermedad de la piel más suave, como la que se ve en VP y HCP, consiste en una mayor fragilidad de la piel en áreas expuestas con tendencia a formar ampollas y erosiones, especialmente después de golpes menores o rasguños. Estos sanan lentamente, a menudo dejando pequeñas cicatrices que pueden ser más ligeras o más oscuras que la piel normal. A veces se observa una enfermedad más grave de la piel en el PCT, con lesiones prominentes, oscurecimiento de la piel expuesta como la cara, e hipertrichosis: crecimiento del cabello anormal en la cara, especialmente las mejillas. La enfermedad más grave se ve en el CEP y una rara variante de PCT conocida como hepatoerythropoietic porphyria (HEP); los síntomas incluyen acortamiento severo de dígitos, pérdida de apéndices de la piel como el cabello y las uñas, y cicatrización severa de la piel con desaparición progresiva de oídos, labios y nariz. Los pacientes también pueden mostrar dientes deformados, decolorados o encías y anomalías oculares.
Causa
Las porfirias generalmente se consideran de naturaleza genética.
Genética
Los subtipos de porfirias dependen de qué enzima sea deficiente.
| Tipo de porfiria | Enzima deficiente | Tipo de porfiria | Herencia | Síntomas | Prevalencia |
|---|---|---|---|---|---|
| Aminolevulinate dehydratase deficiencia porphyria (ALADP) | 5-aminolevulinate dehydratase (ALAD) | Hepático | Receptivo autosómico | Dolor abdominal, neuropatía | Extremadamente raro; menos de 10 casos reportados. |
| Porfiria intermitente aguda (AIP) | Hydroxymethylbilane synthase (HMBS) formerly porphobilinogen deaminase (PBGD) | Hepático | Autosómica dominante | Dolor abdominal periódico, neuropatía periférica, trastornos psiquiátricos, taquicardia | 1 de 10.000 a 20 000 |
| Porfiria eritropoyética congénita (CEP) | uroporphyrinogen synthase (UROS) | Erythropoietic | Receptivo autosómico | fotosensibilidad grave con eritema, inflamación y ampollas. anemia hemolítica, esplenomegalia | 1 en 1.000.000 o menos. |
| Porphyria cutanea tarda (PCT) | uroporphyrinogen decarboxylase (UROD) | Hepático | Aproximadamente 80% esporádico, 20% dominante autosómico | Fotosensibilidad con vesículas y bullae | 1 en 10.000 |
| Coproporfiria hereditaria (HCP) | coproporfirinogen oxidase (CPOX) | Hepático | Autosómica dominante | Fotosensibilidad, síntomas neurológicos, colic | 1 en 500.000 |
| Harderoporphyria | coproporfirinogen oxidase (CPOX) | Erythropoietic | Receptivo autosómico | ictericia, anemia, hígado agrandado y bazo, a menudo neonatal. Fotosensibilidad más tarde. | Extremadamente raro; menos de 10 casos reportados. |
| Variegate porphyria (VP) | protoporfirinogen oxidase (PPOX) | Hepático | Autosómica dominante | Fotosensibilidad, síntomas neurológicos, retraso en el desarrollo | 1 en 300 en Sudáfrica 1 en 75.000 en Finlandia |
| Protoporfiria eritropoyética (EPP) | ferrochelatase (FECH) | Erythropoietic | Receptivo autosómico | Fotosensibilidad con lesiones cutáneas. Lápidas, disfunción hepática leve | 1 de 75.000 a 200.000 |
La protoporfiria dominante ligada al cromosoma X es una forma rara de protoporfiria eritropoyética causada por una mutación de ganancia de función en ALAS2 caracterizada por fotosensibilidad grave.
En los tipos autosómicos recesivos, si una persona hereda un solo gen, puede convertirse en portador. Por lo general, no presentan síntomas, pero pueden transmitir el gen a la descendencia.
Disparadores
La porfiria aguda puede ser desencadenada por una serie de medicamentos, la mayoría de los cuales se cree que la desencadenan al interactuar con enzimas en el hígado que se producen con hemo. Tales drogas incluyen:
- Sulfonamidas, incluyendo sulfadiazina, sulfasalazina y trimethoprim/sulfamethoxazol.
- Sulfonylureas como glibenclamide, gliclazide y glimepiride, aunque se piensa que la glipizide es segura.
- Barbiturates incluyendo tiopental, fenobarbital, primidona, etc.
- Tratamiento sistémico con antifungales incluyendo fluconazol, griseofulvin, ketoconazol y voriconazol. (Se cree que el uso tópico de estos agentes es seguro debido a la absorción sistémica mínima.)
- Ciertos antibióticos como rifapentina, rifampicina, rifabutina, isoniazid, nitrofurantoína y, posiblemente, metronidazol.
- Derivados ergot incluyendo dihidroergotamina, ergometrina, ergotamina, methysergida, etc.
- Ciertos medicamentos antirretrovirales (Por ejemplo. indinavir, nevirapina, ritonavir, saquinavir, etc.)
- Progestogens
- Algunos anticonvulsivos incluyendo: carbamazepina, ethosuximide, fenitoína, topiramato, valproate.
- Algunos analgésicos como dextropropoxyphene, ketorolac, metamizole, pentazocine
- Algunos tratamientos de cáncer como bexaroteno, busulfán, clorambucil, estramustina, etoposide, flutamida, idarubicina, ifosfamida, irinotecan, ixabepilona, letrozol, lomustina, megestrol, mitoxantrona, paclitaxel, procarbazina, tamoxiote, top
- Algunos antidepresivos como imipramina, fenelzina, trazodone
- Algunos antipsicóticos como risperidona, ziprasidone
- Algunos retinoides utilizados para condiciones de piel como la acitretina y la isotretinoína
- Otros diversos, entre ellos: cocaína, metildopa, fenfluramina, desulfiram, orfenadrina, pentoxifyllina y aurotomalato de sodio.
Patogénesis
En los seres humanos, las porfirinas son los principales precursores del hemo, un componente esencial de la hemoglobina, la mioglobina, la catalasa, la peroxidasa y los citocromos hepáticos P450.
El cuerpo requiere porfirinas para producir hemo, que se utiliza para transportar oxígeno en la sangre entre otras cosas, pero en las porfirias hay una deficiencia (heredada o adquirida) de las enzimas que transforman las diversas porfirinas en otras, lo que lleva a niveles anormalmente altos de una o más de estas sustancias. Las porfirias se clasifican de dos formas, por síntomas y por fisiopatología. Fisiológicamente, las porfirias se clasifican como hepáticas o eritropoyéticas según los sitios de acumulación de los precursores del hemo, ya sea en el hígado o en la médula ósea y los glóbulos rojos.
La deficiencia en las enzimas de la vía de la porfirina conduce a una producción insuficiente de hemo. La función hemo juega un papel central en el metabolismo celular. Este no es el principal problema en las porfirias; la mayoría de las enzimas de síntesis de hemo, incluso las enzimas disfuncionales, tienen suficiente actividad residual para ayudar en la biosíntesis de hemo. El principal problema de estas deficiencias es la acumulación de porfirinas, los precursores del hemo, que son tóxicos para los tejidos en altas concentraciones. Las propiedades químicas de estos intermediarios determinan la ubicación de la acumulación, si inducen fotosensibilidad y si el intermediario se excreta (en la orina o las heces).
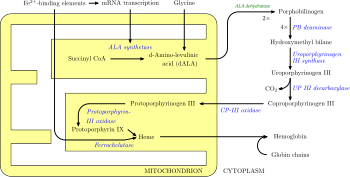
Hay ocho enzimas en la vía biosintética del hemo, cuatro de las cuales, la primera y las tres últimas, se encuentran en la mitocondria, mientras que las otras cuatro se encuentran en el citosol. Los defectos en cualquiera de estos pueden conducir a alguna forma de porfiria. Las porfirias hepáticas se caracterizan por ataques neurológicos agudos (convulsiones, psicosis, dolor de espalda y abdominal extremo y una polineuropatía aguda), mientras que las formas eritropoyéticas se presentan con problemas de la piel, generalmente una erupción con ampollas sensible a la luz y aumento del crecimiento del vello. Porfiria variegata (también porfiria variegata o porfiria mixta), que resulta de una deficiencia parcial de PROTO oxidasa, se manifiesta con lesiones cutáneas similares a las de la porfiria cutánea tarda combinado con ataques neurológicos agudos. La coproporfiria hereditaria, que se caracteriza por una deficiencia de coproporfirinógeno oxidasa, codificada por el gen CPOX, también puede presentarse con ataques neurológicos agudos y lesiones cutáneas. Todas las demás porfirias predominan en la piel o en los nervios.
Diagnóstico
Estudios de porfirina
La porfiria se diagnostica mediante análisis bioquímicos de sangre, orina y heces. En general, la estimación de porfobilinógeno (PBG) en orina es el primer paso si se sospecha porfiria aguda. Como resultado de la retroalimentación, la disminución de la producción de hemo conduce a una mayor producción de precursores, siendo la PBG una de las primeras sustancias en la vía de síntesis de porfirina. En casi todos los casos de síndromes de porfiria aguda, la PBG urinaria está marcadamente elevada excepto en casos muy raros de deficiencia de ALA deshidratasa o en pacientes con síntomas debidos a tirosinemia hereditaria tipo I. En casos de porfiria inducida por envenenamiento por mercurio o arsénico, aparecen otros cambios en los perfiles de porfirina, más notablemente elevaciones de uroporfirinas I & III, coproporfirinas I & III, y precoproporfirina.
Puede ser necesario repetir las pruebas durante un ataque y los ataques posteriores para detectar una porfiria, ya que los niveles pueden ser normales o casi normales entre ataques. Se sabe que la prueba de detección de orina falla en las etapas iniciales de un ataque grave y potencialmente mortal de porfiria aguda intermitente.
Hasta el 90 % de los portadores genéticos de las porfirias hepáticas agudas hereditarias dominantes más comunes (porfiria aguda intermitente, coproporfiria hereditaria, porfiria variegata) se han observado en las pruebas de ADN como latentes para los síntomas clásicos y pueden requerir ADN o enzimas. pruebas. La excepción a esto pueden ser los portadores genéticos latentes de coproporfiria hereditaria después de la pubertad.
Como la mayoría de las porfirias son afecciones raras, los laboratorios generales de los hospitales generalmente no cuentan con la experiencia, la tecnología o el tiempo del personal para realizar pruebas de porfiria. En general, las pruebas implican el envío de muestras de sangre, heces y orina a un laboratorio de referencia. Todas las muestras para detectar porfirinas deben manipularse adecuadamente. Las muestras deben tomarse durante un ataque agudo; de lo contrario, puede producirse un resultado falso negativo. Las muestras deben protegerse de la luz y refrigerarse o conservarse.
Si todos los estudios de porfirina son negativos, se debe considerar pseudoporfiria. Una revisión cuidadosa de la medicación a menudo encontrará la causa de la pseudoporfiria.
Pruebas adicionales
Es posible que se requieran más pruebas de diagnóstico de los órganos afectados, como estudios de conducción nerviosa para la neuropatía o una ecografía del hígado. Las pruebas bioquímicas básicas pueden ayudar a identificar la enfermedad hepática, el carcinoma hepatocelular y otros problemas de órganos.
Administración
Porfiria aguda
Administración de carbohidratos
A menudo, se requiere tratamiento empírico si la sospecha diagnóstica de porfiria es alta, ya que los ataques agudos pueden ser fatales. Por lo general, se recomienda una dieta rica en carbohidratos; en ataques severos, se inicia una infusión de dextrosa al 10%, que puede ayudar en la recuperación al suprimir la síntesis de hemo, lo que a su vez reduce la tasa de acumulación de porfirina. Sin embargo, esto puede empeorar los casos de niveles bajos de sodio en sangre (hiponatremia) y debe hacerse con extrema precaución ya que puede resultar fatal.
Análogos del hemo
La hematina (nombre comercial Panhematin) y el arginato de hemo (nombre comercial NormoSang) son los fármacos de elección en la porfiria aguda, en los Estados Unidos y el Reino Unido, respectivamente. Estos medicamentos deben administrarse muy temprano en un ataque para que sean efectivos; la efectividad varía entre los individuos. No son medicamentos curativos pero pueden acortar los ataques y reducir la intensidad de un ataque. Los efectos secundarios son raros pero pueden ser graves. Estas sustancias similares al hemo teóricamente inhiben la ALA sintasa y, por lo tanto, la acumulación de precursores tóxicos. En el Reino Unido, los suministros de NormoSang se mantienen en dos centros nacionales; el suministro de emergencia está disponible en el St Thomas's Hospital de Londres. En los Estados Unidos, Lundbeck fabrica y suministra Panhematin para infusión.
El arginato de hemo (NormoSang) se usa durante las crisis pero también en el tratamiento preventivo para evitar las crisis, un tratamiento cada 10 días.
Cualquier signo de niveles bajos de sodio en la sangre (hiponatremia) o debilidad debe tratarse con la adición de hematina, arginato de hemo o incluso mesoporfirina de estaño, ya que estos son signos de síndrome inminente de hormona antidiurética inadecuada (SIADH) o compromiso del sistema nervioso periférico. que puede ser localizada o severa, progresando a paresia bulbar y parálisis respiratoria.
Cimetidina
También se ha informado que la cimetidina es eficaz para la crisis porfírica aguda y posiblemente eficaz para la profilaxis a largo plazo.
Control de síntomas
El dolor es intenso, con frecuencia fuera de proporción con los signos físicos y, a menudo, requiere el uso de opiáceos para reducirlo a niveles tolerables. El dolor debe tratarse tan pronto como sea médicamente posible. Las náuseas pueden ser graves; puede responder a los medicamentos con fenotiazina, pero a veces es intratable. Los baños y duchas calientes pueden disminuir las náuseas temporalmente, aunque se debe tener precaución para evitar quemaduras o caídas.
Identificación temprana
Se recomienda que los pacientes con antecedentes de porfiria aguda, e incluso los portadores genéticos, lleven pulsera de alerta u otra identificación en todo momento. Esto es en caso de que desarrollen síntomas graves, o en caso de accidentes en los que exista la posibilidad de exposición al fármaco y, como resultado, no puedan explicar su estado a los profesionales sanitarios. Algunos medicamentos están absolutamente contraindicados para pacientes con cualquier forma de porfiria.
Trastornos neurológicos y psiquiátricos
Los pacientes que experimentan ataques frecuentes pueden desarrollar dolor neuropático crónico en las extremidades, así como dolor crónico en el abdomen. La seudoobstrucción intestinal, el íleo, la intususcepción, la hipoganglionosis y la encopresis en niños se han asociado con porfirias. Se cree que esto se debe al deterioro del nervio axonal en las áreas afectadas del sistema nervioso y a la disfunción del nervio vago. El tratamiento del dolor con opioides de acción prolongada, como la morfina, a menudo está indicado y, en los casos en que hay convulsiones o neuropatía, se sabe que la gabapentina mejora el resultado.
Las convulsiones a menudo acompañan a esta enfermedad. La mayoría de los medicamentos anticonvulsivos exacerban esta afección. El tratamiento puede ser problemático: se deben evitar especialmente los barbitúricos. Algunas benzodiazepinas son seguras y, cuando se usan junto con medicamentos anticonvulsivos más nuevos, como la gabapentina, ofrecen un posible régimen para el control de las convulsiones. La gabapentina tiene la característica adicional de ayudar en el tratamiento de algunos tipos de dolor neuropático. El sulfato de magnesio y los bromuros también se han usado en las convulsiones de porfiria; sin embargo, el desarrollo de estado epiléptico en la porfiria puede no responder al magnesio solo. La adición de hematina o arginato de hemo se ha utilizado durante el estado epiléptico.
La depresión a menudo acompaña a la enfermedad y se trata mejor mediante el tratamiento de los síntomas agresores y, si es necesario, el uso juicioso de antidepresivos. Algunos fármacos psicotrópicos son porfirinógenos, lo que limita el alcance terapéutico. Pueden presentarse otros síntomas psiquiátricos como ansiedad, inquietud, insomnio, depresión, manía, alucinaciones, delirios, confusión, catatonía y psicosis.
Enfermedad hepática subyacente
Algunas enfermedades hepáticas pueden causar porfiria incluso en ausencia de predisposición genética. Estos incluyen hemocromatosis y hepatitis C. Puede ser necesario el tratamiento de la sobrecarga de hierro.
Los pacientes con porfirias agudas (AIP, HCP, VP) tienen un mayor riesgo de padecer carcinoma hepatocelular (cáncer de hígado primario) a lo largo de su vida y pueden requerir control. No es necesario que estén presentes otros factores de riesgo típicos para el cáncer de hígado.
Tratamiento hormonal
Las fluctuaciones hormonales que contribuyen a los ataques cíclicos en las mujeres se han tratado con anticonceptivos orales y hormonas luteinizantes para detener los ciclos menstruales. Sin embargo, los anticonceptivos orales también han desencadenado fotosensibilidad y la retirada de los anticonceptivos orales ha desencadenado ataques. Los andrógenos y las hormonas de la fertilidad también han desencadenado ataques.{{https://porphyrianews.com/health-insights/hormonal-contraconcepts-and-porphyria/}} En 2019, se aprobó givosiran en los Estados Unidos para el tratamiento de la porfiria hepática aguda.
Porfiria eritropoyética
Estos están asociados con la acumulación de porfirinas en los eritrocitos y son raros.
El dolor, el ardor, la hinchazón y la picazón que ocurren en las porfirias eritropoyéticas generalmente requieren evitar la luz solar brillante. La mayoría de los tipos de protector solar no son efectivos, pero las camisas de manga larga, los sombreros, los pañuelos y los guantes con clasificación SPF pueden ayudar. La cloroquina se puede usar para aumentar la secreción de porfirina en algunos PE. La transfusión de sangre se usa ocasionalmente para suprimir la producción innata de hemo.
La más rara es la porfiria eritropoyética congénita (CEP), también conocida como enfermedad de Gunther. Los signos pueden presentarse desde el nacimiento e incluyen fotosensibilidad severa, dientes marrones que emiten fluorescencia a la luz ultravioleta debido a la deposición de porfirinas tipo 1 e hipertricosis posterior. Generalmente se desarrolla anemia hemolítica. En su tratamiento se puede utilizar betacaroteno de calidad farmacéutica. Un trasplante de médula ósea también ha tenido éxito en la curación de la CEP en algunos casos, aunque aún no se dispone de resultados a largo plazo.
En diciembre de 2014, la afamelanotida recibió la autorización de la Comisión Europea como tratamiento para la prevención de la fototoxicidad en pacientes adultos con PPE.
Epidemiología
Se ha estimado que las tasas de todos los tipos de porfiria en conjunto son de aproximadamente uno en 25 000 en los Estados Unidos. La prevalencia mundial se ha estimado entre una en 500 y una en 50,000 personas.
Se han detectado porfirias en todas las razas y en múltiples grupos étnicos en todos los continentes. Hay informes de alta incidencia de AIP en áreas de India y Escandinavia. Se conocen más de 200 variantes genéticas de AIP, algunas de las cuales son específicas de familias, aunque algunas cepas han demostrado ser mutaciones repetidas.
Historia
El mecanismo subyacente fue descrito por primera vez por Felix Hoppe-Seyler en 1871, y las porfirias agudas fueron descritas por el médico holandés Barend Stokvis en 1889.
Los vínculos entre las porfirias y las enfermedades mentales se han observado durante décadas. A principios de la década de 1950, los pacientes con porfirias (ocasionalmente denominadas "hemofilia porfírica") y síntomas graves de depresión o catatonia eran tratados con terapia de electroshock.
Vampiros y hombres lobo
Se ha sugerido la porfiria como una explicación del origen de las leyendas de vampiros y hombres lobo, basándose en ciertas similitudes percibidas entre la condición y el folclore.
En enero de 1964, el artículo de L. Illis de 1963, "Sobre la porfiria y la etiología de los hombres lobo" fue publicado en Proceedings of the Royal Society of Medicine. Más tarde, Nancy Garden abogó por una conexión entre la porfiria y la creencia vampírica en su libro de 1973, Vampiros. En 1985, el artículo del bioquímico David Dolphin para la Asociación Estadounidense para el Avance de la Ciencia, "Porphyria, Vampires, and Werewolves: The Aetiology of European Metamorphosis Legends" obtuvo una amplia cobertura mediática, popularizando la idea.
La teoría ha sido rechazada por algunos folcloristas e investigadores por no describir con precisión las características de las leyendas originales de hombres lobo y vampiros o la enfermedad, y por estigmatizar potencialmente a las personas con porfiria.
Un artículo de 1995 del Postgraduate Medical Journal (vía NIH) explica:
Como se creía que el vampiro folclórico podía moverse libremente en horas de luz del día, a diferencia de la variante del siglo XX, la porfiria eritropoyética congénita no puede explicar fácilmente el vampiro folclórico pero puede ser una explicación del vampiro como lo conocemos en el siglo XX. Además, el vampiro folclórico, cuando desenterrado, siempre fue descrito como un aspecto bastante saludable ("como estaban en la vida"), mientras que debido a los aspectos desfiguradores de la enfermedad, los enfermos no habrían pasado la prueba de exhumación. Los individuos con porfiria eritropoyética congénita no anhelan sangre. La enzima (hematina) necesaria para aliviar los síntomas no se absorbe intacta en la ingestión oral, y beber sangre no tendría ningún efecto beneficioso en la persona afectada. Finalmente, y lo más importante, el hecho de que los informes de los vampiros fueran literalmente rampantes en el siglo XVIII, y que la porfiria eritropoyética congénita es una manifestación extremadamente rara de una enfermedad rara, lo hace una explicación improbable del vampiro folclórico.
Casos destacados
- Rey Jorge III. La enfermedad mental expuesta por George III en la crisis de regencia de 1788 ha inspirado varios intentos de diagnóstico retrospectivo. El primero, escrito en 1855, treinta y cinco años después de su muerte, concluyó que tenía manía aguda. M. Guttmacher, en 1941, sugirió psicosis maníaca-depresiva como un diagnóstico más probable. La primera sugerencia de que una enfermedad física fue la causa de la desorganización mental del rey Jorge vino en 1966, en un periódico llamado "La locura del rey Jorge III: un caso clásico de Porfiria", con un seguimiento en 1968, "Porfiria en las casas reales de Stuart, Hannover y Prusia". Los documentos, por un equipo psiquiatra madre/hijo, fueron escritos como si el caso de la porfiria hubiera sido probado, pero la respuesta demostró que muchos expertos, incluyendo aquellos más íntimamente familiarizados con las manifestaciones de la porfiria, no estaban convencidos. Muchos psiquiatras discreparon con el diagnóstico, sugiriendo un trastorno bipolar más probable. La teoría se trata en Purple Secret, que documenta la búsqueda, en última instancia, infructuosa, de evidencia genética de la porfiria en los restos de reales sospechosos de haberla tenido. En 2005, se sugirió que el arsénico (que se conoce como porfirogénico) dado a George III con antimonio puede haber causado su porfiria. Este estudio encontró altos niveles de arsénico en el pelo del rey George. En 2010, un análisis de los registros históricos argumentó que la reclamación porfiria se basaba en una interpretación espuria y selectiva de fuentes médicas e históricas contemporáneas. La enfermedad mental de George III es la base de la trama en La locura del rey George, una película británica de 1994 basada en el juego de Alan Bennett de 1991, La locura de George III. Los créditos de cierre de la película incluyen el comentario de que los síntomas del Rey sugieren que tenía porfiria y señala que la enfermedad es "periodica, impredecible y hereditaria". El argumento tradicional que George III no tenía porfiria, sino trastorno bipolar, es defendido a fondo por Andrew Roberts en su nueva biografía, "El Último Rey de América".
- Descendientes de George III. Entre otros descendientes de George III teorizados por los autores Purple Secret a haber tenido porfiria (basada en el análisis de su extensa y detallada correspondencia médica) fueron su gran beata princesa Charlotte de Prusia (la hermana mayor del Emperor William II) y su hija Princesa Feodora de Saxe-Meiningen. Ellos descubrieron mejor evidencia de que el príncipe Guillermo de Gloucester de George III fue diagnosticado fiablemente con porfiria variegate.
- Mary, reina de Escocia. Se cree que María, reina de los escoceses, ancestro del rey Jorge III, también tenía porfiria intermitente aguda, aunque esto está sujeto a mucho debate. Se supone que heredó el desorden, si lo tenía, de su padre, James V de Escocia. Tanto el padre como la hija sufrieron ataques bien documentados que podrían caer dentro de la constelación de síntomas de la porfiria.
- María I de Portugal. María I —conocida como "Maria el Pío" o "Maria la Virgen" por su fervor religioso y su enfermedad mental aguda, que la hizo incapaz de manejar asuntos estatales después de 1792 – también se cree que ha tenido porfiria. Francis Willis, el mismo médico que trató a George III, fue incluso convocado por la corte portuguesa pero regresó a Inglaterra después de que la corte limitara los tratamientos que podía supervisar. Fuentes contemporáneas, como el Secretario de Estado de Relaciones Exteriores, Luís Pinto de Sousa Coutinho, señalaron que la reina tenía dolores estomacales y espasmos abdominales cada vez peores: signos distintivos de la porfiria.
- Vlad III Drácula, "El Impaler". Vlad III también se dijo que había tenido porfiria aguda, que pudo haber comenzado la noción de que los vampiros eran alérgicos a la luz solar.
- Vincent van Gogh. Otros comentaristas han sugerido que Vincent van Gogh podría haber tenido porfiria intermitente aguda.
- Rey Nabucodonosor de Babilonia. La descripción de este rey en Daniel 4 sugiere a algunos que tenía porfiria.
- Physician Archie Cochrane. Nació con porfiria, que causó problemas de salud a lo largo de su vida.
- Paula Frías Allende. La hija de la novelista chilena Isabel Allende. Ella cayó en un coma inducido por la porfiria en 1991, lo que inspiró a Isabel a escribir el memorando Paula, dedicado a ella.
Usos en literatura
Algunas publicaciones, en particular la literatura gótica, incluyen referencias explícitas o implícitas a la porfiria. Estos incluyen lo siguiente:
- La condición es el nombre del personaje del título en el poema gótico "Porphyria's Lover", de Robert Browning.
- La condición está muy implícita para ser la causa de los síntomas sufridos por el narrador en la historia gótica "Lusus Naturae", de Margaret Atwood. Algunos de los síntomas del narrador se asemejan a los de la porfiria, y un pasaje de la historia dice que el nombre de la enfermedad del narrador "tenía algunos Ps y Rs en ella."
Contenido relacionado
Candidiasis
Vacuna BCG
Adenilil ciclasa