Plaquetoféresis
Plateletpheresis (más precisamente llamada trombocytapheresis o trombapheresis, aunque estos nombres raramente se utilizan) es el proceso de recogida de trombocitos, más comúnmente llamados plaquetas, un componente de sangre involucrado en la coagulación de la sangre. El término se refiere específicamente al método de recoger las plaquetas, que es realizado por un dispositivo utilizado en la donación de sangre que separa las plaquetas y devuelve otras partes de la sangre al donante. La transfusión de plaquetas puede ser un procedimiento vital para prevenir o tratar complicaciones graves de sangrado y hemorragia en pacientes que tienen trastornos que se manifiestan como trombocitopenia (conteo de plaquetas bajos) o disfunción plaqueta. Este proceso también se puede utilizar terapéuticamente para tratar los trastornos que resultan en conteos de plaquetas extraordinariamente altos como trombocitosis esencial.
Transfusión de plaquetas
Las transfusiones de plaquetas se administran tradicionalmente a pacientes sometidos a quimioterapia por leucemia, mieloma múltiple, aquellos con anemia aplásica, SIDA, hiperesplenismo, púrpura trombocitopénica idiopática (PTI), sepsis, trasplante de médula ósea, radioterapia, trasplante de órganos o cirugías como la cardiopulmonar. derivación. Las transfusiones de plaquetas deben evitarse en personas con púrpura trombocitopénica trombótica (PTT) porque puede empeorar los síntomas neurológicos y la insuficiencia renal aguda, presumiblemente debido a la creación de nuevos trombos a medida que se consumen las plaquetas. También debe evitarse en pacientes con trombocitopenia inducida por heparina (TIH) o coagulación intravascular diseminada (CID).
En adultos, se recomiendan plaquetas en aquellos que tienen niveles inferiores a 10.000/μL, o menos de 20.000/μL si se coloca un catéter venoso central, o menos de 50.000/μL si se requiere punción lumbar o cirugía mayor. .
Plaquetas de sangre total

No todas las transfusiones de plaquetas utilizan plaquetas recolectadas mediante aféresis automatizada. Las plaquetas también se pueden separar de las donaciones de sangre completa recolectadas en una donación de sangre tradicional, pero separar las plaquetas en el momento de la recolección tiene varias ventajas. La primera ventaja es que las plaquetas de sangre total, a veces llamadas "aleatorias"; Las plaquetas provenientes de una sola donación no son lo suficientemente numerosas como para administrar una dosis a un paciente adulto. Deben provenir de varios donantes para crear una única transfusión, lo que complica el procesamiento y aumenta el riesgo de enfermedades que pueden transmitirse en la sangre transfundida, como el virus de la inmunodeficiencia humana.
La recolección de plaquetas de un único donante también simplifica la compatibilidad con el antígeno leucocitario humano (HLA), lo que mejora las posibilidades de una transfusión exitosa. Dado que encontrar donantes compatibles para transfusiones de HLA compatible requiere mucho tiempo, recolectar una dosis completa de un solo donante es más práctico que encontrar múltiples donantes compatibles.
Los productos de plaquetoféresis también son más fáciles de analizar para detectar contaminación bacteriana, una de las principales causas de muertes asociadas a transfusiones. La combinación de plaquetas de sangre total a menudo se realiza en un recipiente "abierto". sistema donde los contenedores de plaquetas están conectados de una manera que podría exponer las plaquetas al aire, y las plaquetas acumuladas deben transfundirse rápidamente para que cualquier contaminación no tenga tiempo de crecer.
Los problemas con la aféresis incluyen el gasto del equipo utilizado para la recolección. Las plaquetas de sangre total tampoco requieren ningún reclutamiento adicional de donantes, ya que pueden obtenerse a partir de donaciones de sangre que también se utilizan para concentrados de glóbulos rojos y componentes plasmáticos.
Trombocitopenia por subproducción
Los receptores en esta categoría incluyen aquellos que reciben quimioterapia, aquellos con anemia mieloptísica, SIDA o anemia aplásica. Si está indicado, se deben administrar transfusiones (un concentrado de trombaféresis) hasta la recuperación de la función plaquetaria, generalmente aproximadamente dos veces por semana. El sangrado quirúrgico debido únicamente a trombocitopenia ocurre cuando las plaquetas < 50.000/μL, mientras que se produce sangrado espontáneo cuando las plaquetas < 10.000/μL. Los pacientes trombocitopénicos pueden desarrollar síntomas "secos" sangrado, es decir, petequias y equimosis únicamente. No sufrirán eventos hemorrágicos fatales a menos que primero tengan un sangrado extenso de las mucosas o una hemorragia mucosa “húmeda”. sangrado. Por lo tanto, en aquellos que no tienen sangrado o sólo tienen sangrado "seco" sangrado, el umbral para la transfusión debe estar entre 5.000 y 10.000/μl. Se debe utilizar un umbral más conservador de 20 000/μL en personas con fiebre u otros factores de riesgo de hemorragia. Aquellos con sangrado activo o antes de la cirugía deben tener un umbral de 50.000/μL. Una forma no confirmada, pero útil, de determinar si un paciente se está recuperando de la trombocitopenia inducida por la quimioterapia es medir la trombocitopenia "reticulada". plaquetas, o plaquetas jóvenes que contienen ARN, lo que significa que el paciente está comenzando a producir nuevas plaquetas.
Trombocitopenia inmune
Los receptores en esta categoría incluyen aquellos con púrpura trombocitopénica idiopática o trombocitopenia inducida por fármacos. Las transfusiones de plaquetas generalmente no se recomiendan para este grupo de pacientes porque la causa subyacente involucra anticuerpos que destruyen las plaquetas, por lo tanto, cualquier plaqueta recién transfundida también se destruirá. La transfusión de plaquetas se puede utilizar en situaciones de hemorragia de emergencia en las que el cuerpo podría utilizar las plaquetas antes de que el sistema inmunológico las destruya.
Funciones plaquetarias alteradas
Los trastornos de la función plaquetaria pueden ser congénitos o adquiridos. La mayoría de estos trastornos son leves y pueden responder al tratamiento con desmopresina (dDAVP). No necesariamente se requiere transfusión. Sin embargo, en algunos trastornos más graves, como la trombastenia de Glanzmann, es posible que se necesiten transfusiones de grandes cantidades de plaquetas. El número de transfusiones puede reducirse si a estos pacientes se les administra factor VIIa humano recombinante, ya que la causa subyacente son los anticuerpos contra las glicoproteínas plaquetarias IIb/IIIa.
Cirugía de bypass cardiopulmonar
La cirugía de bypass cardiopulmonar puede provocar la destrucción de una gran proporción de las plaquetas del paciente y puede hacer que las plaquetas viables restantes sean disfuncionales. Las indicaciones de transfusión en estos pacientes son controvertidas. Las pautas generales recomiendan no transfundir a los pacientes de forma profiláctica, sino sólo cuando sangran excesivamente, y al mismo tiempo administrar desmopresina.
Disfunción plaquetaria inducida por fármacos
El más común de ellos es la aspirina y su clase de medicamento similar, los AINE. Otros fármacos antiplaquetarios se recetan habitualmente a pacientes con síndromes coronarios agudos, como clopidogrel y ticlopidina. Cuando se realiza una cirugía después de la administración de estos medicamentos, el sangrado puede ser grave. La transfusión en estas circunstancias no está clara y hay que utilizar el criterio clínico.
Aumento esperado de plaquetas después de la transfusión
El aumento del recuento de plaquetas y la supervivencia de las plaquetas después de una transfusión están relacionados con la dosis de plaquetas infundidas y con la superficie corporal (BSA) del paciente. Generalmente estos valores son menores de lo que se esperaría.
- Incremento de cuenta de plaquetas corregido (CCI) = aumento de plaquetas a una hr x BSA (m2# # platelets infused x 1011
- Aumento previsto de plaquetas (por μL) = plaquetas infundidas x CCI / BSA (m2)
El valor teórico del CCI es 20 000/μL, pero clínicamente el valor está más cerca de 10 000/μL. Si el CCI es inferior a 5000/μL, se dice que los pacientes tienen "refractariedad" a la transfusión de plaquetas.
Recolección de plaquetas

La separación de los componentes sanguíneos individuales se realiza con una centrífuga especializada (ver aféresis). Las primeras formas manuales de trombaféresis se realizan mediante la separación de plaquetas de múltiples bolsas de sangre completa extraída de donantes o vendedores de sangre. Dado que cada bolsa de sangre (generalmente de 250 ml o 500 ml) contiene una cantidad relativamente pequeña de plaquetas, se pueden admitir hasta una docena de bolsas de sangre (generalmente de cinco a diez bolsas, dependiendo del tamaño de las bolsas de sangre y de cada donante). 39;s recuento de plaquetas) para acumular una sola unidad de plaquetas (suficiente para un paciente). Esto aumenta enormemente los riesgos de la transfusión. Cada unidad de plaquetas separada de la sangre total donada se denomina "concentrado de plaquetas".
La trombaféresis automática moderna permite a los donantes de sangre donar una parte de sus plaquetas, manteniendo al mismo tiempo sus glóbulos rojos y al menos una parte del plasma sanguíneo. Por lo tanto, generalmente no se recolectan más de tres unidades de plaquetas en cada sesión de un donante. La mayoría de los donantes donarán un "único" o "doble" unidad, sin embargo la aparición de "triples" ha ido aumentando a medida que se reclutan donantes más adecuados.
Dado que las plaquetas tienen una vida útil de sólo cinco días, siempre se necesitan más donantes de plaquetas. Algunos centros están experimentando con plaquetas de siete días, pero esto requiere pruebas adicionales y la falta de soluciones conservantes significa que el producto es mucho más eficaz cuando está fresco.
Aunque también se pueden recolectar glóbulos rojos en el proceso, muchas organizaciones de donación de sangre no lo hacen porque el cuerpo humano tarda mucho más en reponer su pérdida. Además, algunos centros (aunque no todos) posponen nuevas donaciones de plaquetas hasta que se puedan reponer los glóbulos rojos.
En la mayoría de los casos, el plasma sanguíneo también se devuelve al donante. Sin embargo, en lugares que cuentan con instalaciones de procesamiento de plasma, una parte del plasma del donante también se puede recolectar en una bolsa de sangre separada (ver plasmaféresis). Por ejemplo, en Australia se pueden extraer alrededor de 5,9×1011 plaquetas y 580 ml de plasma de un donante de 88 kg.
Leucorreducción
Debido a su mayor densidad relativa, los glóbulos blancos se recolectan como un componente no deseado junto con las plaquetas. Dado que se necesitan hasta 3 litros de sangre completa (la cantidad de una docena de bolsas de sangre) para generar una dosis de plaquetas, también se recolectarán glóbulos blancos de uno o varios donantes junto con las plaquetas. Un hombre de 70 kg (154 lb) tiene sólo unos 6 litros de sangre. Si todos los glóbulos blancos extraídos incidentalmente se transfunden con plaquetas, pueden ocurrir problemas sustanciales de rechazo. Por lo tanto, es una práctica estándar filtrar los glóbulos blancos antes de la transfusión mediante el proceso de leucorreducción.
Las primeras transfusiones de plaquetas utilizaban un filtro para eliminar los glóbulos blancos en el momento de la transfusión. A una persona capacitada le toma alrededor de 10 minutos ensamblar el equipo, y este no es el medio de filtración más seguro ni más eficiente porque los glóbulos blancos vivos pueden liberar citocinas durante el almacenamiento y los glóbulos blancos muertos pueden romperse en fragmentos más pequeños que aún pueden estimular. una respuesta peligrosa del sistema inmunológico. Además, una simple filtración puede aumentar el riesgo de infección y pérdida de valiosas plaquetas. Las máquinas de tromboféresis más nuevas y avanzadas pueden filtrar los glóbulos blancos durante la separación.
Por ejemplo, con sangre entera marginalmente aceptable (glóbulos blancos: < 10.000/mm³; plaquetas: > 150.000/mm³), una dosis (3×1011) de plaquetas viene con aproximadamente 2×1010 glóbulos blancos. Esto puede dañar gravemente la salud del paciente. Una dosis de plaquetas de un solo donante preparada con los filtros más modernos puede contener tan solo 5×106 glóbulos blancos.
Aféresis
Existen dos tipos de aféresis manual de plaquetas. El plasma rico en plaquetas (PRP) se usa ampliamente en América del Norte y la capa leucocítica (BC) se usa más en Europa.
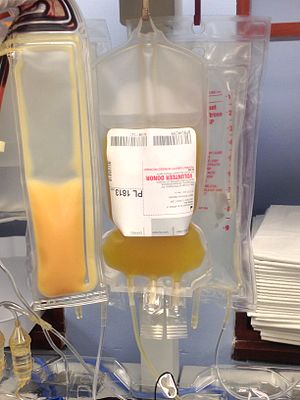
Las plaquetas son las células coagulantes de la sangre. Los pacientes con cáncer suelen necesitar la terapia de donación de plaquetas, porque la quimioterapia para estos pacientes puede impedirles generar sus propias plaquetas.
Los principios básicos de la aféresis automática de plaquetas son los mismos que los del procedimiento manual, pero todo el procedimiento se realiza mediante una máquina controlada por computadora. Dado que la sangre del donante se procesa en una centrífuga estéril de un solo uso, los componentes no deseados se pueden devolver al donante de forma segura. Esto permite que la máquina de aféresis repita el ciclo de extracción, centrifugación y retorno para obtener más plaquetas. La mayor parte de la máquina y la duración del proceso de donación significan que la mayoría de las donaciones de plaquetas se realizan en centros de sangre en lugar de en campañas de donación de sangre móviles.
Cada país tiene sus propias reglas para proteger la seguridad tanto del donante como del receptor. Según un conjunto de reglas típico, un donante de plaquetas debe pesar al menos 50 kg (110 lb) y tener un recuento de plaquetas de al menos 150 x 109/L (150 000 plaquetas por mm³).
Una unidad tiene más de 3×1011 plaquetas. Por lo tanto, se necesitan 2 litros de sangre con un recuento de plaquetas de 150.000/mm³ para producir una unidad de plaquetas. Algunos donantes habituales tienen recuentos de plaquetas más elevados (más de 300.000/mm³); para esos donantes, sólo se necesita aproximadamente un litro de sangre para producir una unidad. Dado que la máquina utilizada para realizar el procedimiento utiliza succión para extraer sangre del cuerpo del donante, algunas personas que pueden donar sangre completa pueden tener venas demasiado pequeñas para la donación de plaquetas.
La sangre representa aproximadamente el 8 % del peso corporal, por lo que un donante de 50 kg (110 lb) tiene aproximadamente cuatro litros de sangre. Nunca se extrae más del 50% de las plaquetas de un donante de una sola vez, y el cuerpo puede reponerlas en unos tres días.
La mayoría de las máquinas de aféresis más nuevas pueden separar una donación máxima de plaquetas en aproximadamente 60 a 120 minutos, dependiendo del estado de salud del donante.
Donación de plaquetas
Después de un breve examen físico que generalmente implica verificar la altura, el peso, la temperatura corporal, la presión arterial, el pulso, la concentración de hemoglobina, etc. del donante, se lleva al donante a la sala de donación y se sienta en una silla reclinada. silla al lado de la máquina. El técnico limpia uno o ambos brazos con yodo, clorhexidina u otro desinfectante e inserta el catéter en una vena del brazo. En algunos procedimientos se utilizan ambos brazos, uno para extraer sangre y el otro para devolverla. El proceso dura entre una y dos horas mientras la sangre se introduce en la máquina, se mezcla con un anticoagulante como el citrato de sodio, se gira y se devuelve al donante. "Doble aguja" los procedimientos que utilizan ambos brazos tienden a ser más cortos ya que la sangre se extrae y regresa a través de diferentes catéteres; con "una sola aguja" Procedimientos: se extrae y procesa un volumen determinado en la primera parte del ciclo y se devuelve en la segunda parte. La sangre del donante pasa por ciclos repetidos de extracción y devolución.
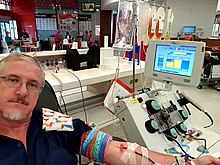

Los efectos secundarios de la donación de plaquetas generalmente caen en tres categorías: cambios de presión arterial, problemas de acceso venoso y efectos del anticoagulante en el nivel de calcio del donante. Los cambios de presión arterial a veces pueden causar náuseas, fatiga y mareos. Los problemas de acceso venosos pueden causar moretones, llamados hematoma. Mientras se dona, un suministro de tabletas de antacido de calcio generalmente se mantiene cerca para reponer el calcio perdido. Debido a que el anticoagulante trabaja ligando al calcio en la sangre, los niveles de calcio de un donante – y especialmente de iones activos de calcio – bajan durante el proceso de donación. Los labios pueden comenzar a cosquillearse o puede haber un sabor metálico; ya que el calcio permite la función del sistema nervioso, las áreas de condensación nerviosa (como los labios) son susceptibles, al menos durante el proceso de donación. El calcio inusualmente bajo puede causar problemas más graves como desmayo, irritación nerviosa y tetánica de corta duración. Tal hipocalcemia aguda generalmente se debe a bajos niveles de calcio antes de la donación, agravado por el anticoagulante. La hipocalcemia se puede reducir mediante un aumento modesto de la ingesta de calcio dietético en los días anteriores a la donación. Los problemas graves son extremadamente raros, pero los donantes de aféresis normalmente no pueden dormir durante el largo proceso de donación para que puedan ser monitorizados.
Aparte del procedimiento, la donación de plaquetas se diferencia de la donación de sangre en algunos aspectos.
En primer lugar, el donante no debe tomar aspirina ni otros medicamentos antiplaquetarios como clopidogrel (Plavix) entre 36 y 72 horas antes de la donación (las pautas varían según el centro de sangre). (La aspirina puede evitar que las plaquetas se adhieran al coágulo sangrante). Algunos centros de sangre también prohíben la toma de cualquier medicamento antiinflamatorio no esteroideo (AINE) durante las 36 horas previas.
En segundo lugar, se permiten donaciones de plaquetas cada 3 a 28 días. Esto contrasta con la donación de sangre total, que tiene un período de espera de ocho semanas (o más). En ese sentido, dado que la donación de plaquetas elimina temporalmente la sangre completa del cuerpo, puede ser necesario esperar ocho semanas después de una donación de sangre completa para donar plaquetas, aunque dos semanas es más común. En los EE. UU., un donante puede donar plaquetas cada siete días, pero no más de 24 veces durante un período de 365 días, y no puede perder más glóbulos rojos o plasma durante ese período de lo que perdería con la cantidad máxima permitida de plaquetas enteras. donaciones de sangre. En la India, según el Ministerio de Salud, los criterios de intervalo de donación de sangre para la aféresis requieren un intervalo de al menos 48 horas después de la aféresis de plaquetas o plasma. Cualquier donación no debe realizarse más de dos veces por semana y debe limitarse a 24 veces en un año.
En tercer lugar, es posible que se requieran pruebas adicionales antes de convertirse en donante por primera vez. Estas pruebas pueden establecer un recuento de plaquetas. Las máquinas automatizadas de féresis de plaquetas más nuevas hacen eso cuando comienza la donación y ajustan en consecuencia la cantidad de plaquetas que se extraerán. Las pruebas también pueden determinar la compatibilidad del donante con receptores particulares mediante una prueba de antígeno leucocitario humano (HLA). Las mujeres multíparas pueden quedar excluidas de convertirse en donantes debido al mayor riesgo de TRALI. Estas pruebas generalmente no implican nada más complicado que la extracción de varios tubos de sangre.
Eventos adversos
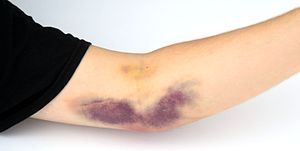
Las condiciones adversas que pueden ocurrir durante una donación de plaquetoféresis son hipocalcemia, formación de hematomas y reacciones vasovagales. El riesgo de estas condiciones normalmente se reduce mediante la educación de los donantes antes de la donación y el cambio de la configuración de la máquina de aféresis.
Cicatrices en las venas
Las donaciones de plaquetas repetidas a intervalos cortos harán que el sitio de la venipuntura dé cicatriz. Si bien es cosméticamente prácticamente invisible, la cicatrización también ocurre en la propia vena, lo que hace más difícil insertar una aguja en ocasiones futuras. Los informes anecdóticos han dicho que frotar el aceite de vitamina E (o los interiores de una cápsula de vitamina E) en el sitio de la venipuntura puede reducir la cicatrización. Sin embargo, un estudio realizado por el Departamento de Dermatología y Cirugía Cuántica de la Universidad de Miami en 1999 no demostró ningún efecto positivo de la aplicación de vitamina E tópica.