Parche transdérmico



Un parche transdérmico es un parche adhesivo medicado que se coloca sobre la piel para administrar una dosis específica de medicamento a través de la piel y hacia el torrente sanguíneo. Una ventaja de una vía de administración transdérmica de medicamentos sobre otros tipos de administración de medicamentos (como la oral, tópica, intravenosa o intramuscular) es que el parche proporciona una liberación controlada del medicamento en el paciente, generalmente a través de una membrana porosa que cubre un depósito de medicamento o a través del calor corporal derritiendo finas capas de medicamento incrustadas en el adhesivo. La principal desventaja de los sistemas de administración transdérmica surge del hecho de que la piel es una barrera muy eficaz; como resultado, con este método sólo se pueden administrar medicamentos cuyas moléculas sean lo suficientemente pequeñas como para penetrar la piel. El primer parche recetado disponible comercialmente fue aprobado por la Administración de Alimentos y Medicamentos de EE. UU. en diciembre de 1979. Estos parches administraban escopolamina para el mareo.
Para superar la restricción de la piel, los investigadores han desarrollado parches transdérmicos con microagujas (MNP), que consisten en una serie de microagujas que permiten que una gama más versátil de compuestos o moléculas pasen a través de la piel sin tener que micronizarlas. la medicación de antemano. Los MNP ofrecen la ventaja de una liberación controlada del medicamento y una aplicación sencilla sin necesidad de asistencia médica profesional. Con la tecnología avanzada de MNP, la administración de medicamentos se puede especificar para uso local, por ejemplo, MNP blanqueadores de la piel que se aplican en la cara. Se han desarrollado muchos tipos de MNP para penetrar otros tejidos además de la piel, como los tejidos internos de la boca y el tracto digestivo. Estos promueven una entrega más rápida y directa de la molécula al área objetivo.
Aplicaciones
- El parche transdérmico más vendido en los Estados Unidos de América es el parche de nicotina, que libera nicotina en dosis controladas para ayudar con el cese del tabaquismo. El primer parche de vapor comercialmente disponible para reducir el tabaquismo fue aprobado en Europa en 2007.
- Dos medicamentos opioides usados para proporcionar alivio de la vuelta a la hora para el dolor severo se prescriben a menudo en forma de parche, fentanilo CII (marketed as Duragesic) y buprenorfina CIII (marketed as BuTrans).
- Parches hormonales:
- Los parches de estrógeno se recetan a veces para tratar los síntomas menopausales (así como la osteoporosis postmenopáusica) y para las mujeres transgénero como un tipo de terapia de reemplazo hormonal.
- Parches anticonceptivos ( comercializados como Ortho Evra o Evra) y
- Parches de testosterona CIII para hombres (Androderm) y mujeres (Intrinsa).
- Los parches de nitroglicerina se prescriben a veces para el tratamiento de la angina en lugar de las píldoras sublinguales.
- La escoolamina transdérmica se utiliza comúnmente como tratamiento para la enfermedad del movimiento.
- La clonidina antihipertensiva de drogas está disponible en forma de parche transdérmico.
- Emsam, una forma transdérmica de la selegilina MAOI, se convirtió en el primer agente de entrega transdérmica para un antidepresivo aprobado para uso en Estados Unidos en marzo de 2006.
- Daytrana, el primer sistema transdérmico de metilfenidato para el tratamiento del trastorno de hiperactividad del déficit de atención (TDAH), fue aprobado por la FDA en abril de 2006.
- Secuado, una forma transdérmica de la asenaina antipsicótica atípica, fue aprobada por la FDA en octubre de 2019.
- 5-Hydroxytryptophan (5-HTP) también se puede administrar a través de un parche transdérmico, que fue lanzado en el Reino Unido a principios de 2014.
- Rivastigmine, un medicamento de tratamiento de Alzheimer, fue liberado en forma de parche en 2007 bajo el nombre de marca Exelon.
- En diciembre de 2019, Robert S. Langer y su equipo desarrollaron y patentaron una técnica por la que se podrían utilizar parches transdérmicos para etiquetar a personas con tinta invisible para almacenar información médica subcutáneamente. Esto se presentó como un boón para "desarrollar naciones" donde la falta de infraestructura significa una ausencia de registros médicos. La tecnología utiliza un "teñido de punto cuántico que se entrega junto con una vacuna".
- Parches de cafeína, diseñados para entregar la cafeína al cuerpo a través de la piel.
Eventos adversos
- En 2005, la FDA anunció que estaban investigando informes de muerte y otros eventos adversos graves relacionados con la sobredosis de narcóticos en pacientes con Duragesic, el parche transdérmico de fentanilo para el control del dolor. La etiqueta del producto Duragesic fue posteriormente actualizada para añadir información de seguridad en junio de 2005.
- En 2007, Shire y Noven Pharmaceuticals, fabricantes del parche Daytrana ADHD, anunciaron un retiro voluntario de varios lotes del parche debido a problemas para separar el parche de su línea de liberación protectora. Desde entonces, no se han reportado problemas adicionales con el parche o su embalaje protector.
- En 2008, dos fabricantes del parche de fentanilo, ALZA Pharmaceuticals (una división del principal fabricante médico Johnson & Johnson) y Sandoz, posteriormente emitieron un recuerdo de sus versiones del parche debido a un defecto de fabricación que permitió que el gel que contenía la medicación se filtrara demasiado rápido, lo que podría resultar en sobredosis y muerte. En marzo de 2009, Sandoz —ahora fabricado por ALZA— ya no utiliza gel en su parche transdérmico de fentanilo; en cambio, los parches de fentanilo de marca Sandoz utilizan una suspensión de matriz/adhesiva (donde el medicamento se mezcla con el adhesivo en lugar de mantenerlo en una bolsa separada con una membrana porosa), similar a otros fabricantes de parches de fentanilo como Mylan y Janssen.
- En 2009, la FDA anunció una advertencia de salud pública sobre el riesgo de quemaduras durante los escáneres de RM de parches transdérmicos con respaldos metálicos. Los pacientes deben ser aconsejados para eliminar cualquier parche medicado antes de un análisis de RM y reemplazarlo con un nuevo parche después de que el escaneo esté completo.
- In 2009, an article in Europace revista detallada historias de quemaduras cutáneas que ocurrieron con parches transdérmicos que contienen metal (generalmente como material de respaldo) causado por la terapia de choque de los desfibriladores externos e internos de cardioverter (ICD).
Componentes
Los componentes principales de un parche transdérmico son:
- Liner de liberación – Protege el parche durante el almacenamiento. El forro se retira antes de usar.
- Medicamentos – Solución de drogas en contacto directo con el liner de liberación
- Adhesivo – Sirve para adherir los componentes del parche junto con la adherencia del parche a la piel
- Membrana – Controla la liberación del medicamento desde el embalse y parches multicapa
- Respaldo – Protege el parche del entorno exterior
- Mejorador de la penetración – Son promotores de la permeación de drogas, que aumentan el suministro de drogas.
- Rellenador de matriz – Proporciona granel a la matriz, y algunos actúan como agentes de endurecimiento de matriz.
Otros componentes incluyen estabilizadores (antioxidantes), conservantes, etc.
Tipos

Existen cinco tipos principales de parches transdérmicos.
Droga en adhesivo monocapa
La capa adhesiva de este sistema también contiene el fármaco. En este tipo de parche, la capa adhesiva no sólo sirve para adherir las distintas capas entre sí, junto con todo el sistema, a la piel, sino que también es responsable de la liberación del fármaco. La capa adhesiva está rodeada por un revestimiento temporal y un respaldo. Se caracteriza por la inclusión del fármaco directamente dentro del adhesivo en contacto con la piel colocado sobre la epidermis.
Droga en adhesivo multicapa
El parche de fármaco en adhesivo de múltiples capas es similar al sistema de una sola capa; Sin embargo, el sistema multicapa es diferente en que agrega otra capa de fármaco en adhesivo, generalmente separada por una membrana (pero no en todos los casos). Una de las capas es para la liberación inmediata del fármaco y la otra capa es para la liberación controlada del fármaco desde el depósito. Este parche también tiene una capa de revestimiento temporal y un respaldo permanente. La liberación del fármaco depende de la permeabilidad de la membrana y de la difusión de las moléculas del fármaco.
Depósito
A diferencia de los sistemas de fármaco en adhesivo de una sola capa y de múltiples capas, el sistema transdérmico de reservorio tiene una capa de fármaco separada. La capa de fármaco es un compartimento líquido que contiene una solución o suspensión de fármaco separada por la capa adhesiva. El depósito de fármaco está totalmente encapsulado en un compartimento poco profundo moldeado a partir de un laminado plástico metálico impermeable a los fármacos, con una membrana de control de velocidad hecha de un polímero similar al acetato de vinilo en una superficie. Este parche también está respaldado por la capa de respaldo. En este tipo de sistema la tasa de liberación es de orden cero. Los parches de reservorio no deben cortarse (con la excepción del parche de hidrobromuro de hioscina de 1,5 mg según el Formulario Nacional Británico para Niños).
Matriz
El sistema de matriz tiene una capa de fármaco de una matriz semisólida que contiene una solución o suspensión de fármaco. La capa adhesiva de este parche rodea la capa del fármaco, superponiéndola parcialmente. La tasa de liberación está determinada por las propiedades físicas de la matriz. También conocido como dispositivo monolítico. Investigaciones limitadas indican que es posible cortar algunos parches de matriz para proporcionar dosis más bajas, siempre que la parte cortada que no se use inmediatamente se almacene a temperaturas frescas.
Parche de vapor
En un parche de vapor, la capa adhesiva no solo sirve para adherir las distintas capas sino también para liberar vapor. Los parches de vapor liberan aceites esenciales durante hasta 6 horas y se utilizan principalmente para descongestionar. Otros parches de vapor disponibles en el mercado mejoran la calidad del sueño o ayudan a dejar de fumar.
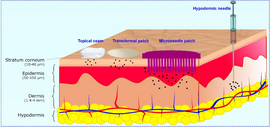
Parche de microagujas
El parche de microagujas (MNP) es un tipo de parche transdérmico que conserva las ventajas, pero reduce las desventajas, de los parches transdérmicos básicos. Al incorporar hasta 102-104 agujas por centímetro cuadrado de parche, encapsuladas o recubiertas con el fármaco previsto, las MNP pueden atravesar fácilmente el tejido de la piel conocido como estrato córneo, que tiene aproximadamente 20 μm de espesor, lo que permite el paso de macromoléculas de hasta el tamaño. El desarrollo de MNP se debe principalmente a que el parche transdérmico selectivo puede administrar moléculas micronizadas o de menor tamaño, como la nicotina y los anticonceptivos, que se difunden y penetran fácilmente en la piel, pero carecen de la capacidad de administrar moléculas macro o de gran tamaño. Las agujas de 100-1000 μm se extienden por el parche, lo que garantiza que los pacientes no sientan ninguna molestia debido al parche. Hay dos tipos de agujas utilizadas en las MNP, las primeras son agujas no solubles en agua hechas de metal, cerámica o polímero, y las segundas son agujas solubles en agua hechas de sacáridos o polímeros solubles.
Además de los parches cutáneos, las MNP también se pueden diseñar para administrar moléculas en diferentes tejidos. Algunos que están en desarrollo incluyen superficies internas como la boca, la vagina, el tracto gastrointestinal y la pared vascular; y superficies externas como la piel, los ojos, las uñas, el ano y el cuero cabelludo. Esto permite apuntar a un área más específica de parto deseado, sin tener que depender únicamente de la difusión del flujo sanguíneo como un parche transdérmico normal.
Entrega de medicamentos por MNP
Como se mencionó anteriormente, las MNP brindan una administración más eficiente en comparación con la ingesta tópica u oral. En el estudio de administración de fármacos, los investigadores quieren obtener concentraciones máximas (Cmax) más rápidas en MNP en comparación con otros métodos. Un estudio muestra que las MNP alcanzan la concentración máxima en tan solo 20 minutos (tmax), mientras que la ingesta oral alcanza la concentración máxima en una hora. Además, la Cmax de las MNP es hasta seis veces mayor en comparación con la ingesta oral. Hacer que la entrega sea rápida y el cuerpo obtenga la mayor concentración de los medicamentos previstos. Este valor solo se iguala con la inyección directa, pero en el caso de traumatismos cutáneos y personas con fobia a las agujas, las MNP podrían ser una alternativa para alcanzar aproximadamente el mismo tiempo y concentración.
Para lograr una administración local más directa, las MNP se pueden utilizar en diferentes tejidos además de la piel. En la Tabla 1, hay al menos cinco superficies internas en las que se han estudiado las MNP para su liberación y otras cuatro superficies externas distintas de la piel.
| Superficie interna | Superficie externa |
|---|---|
| Mouth | Skin |
| Vagina | Ojo |
| Gastrointestinal Tract | Fingernail |
| Muro Vascular | Anus |
| Escalap |
Tipos de microagujas
Existen muchos tipos de microagujas que se distinguen por la forma y otras características. Los tipos incluyen: MNP solubles, MNP sólidas no solubles y MNP huecas. Se pueden elegir diferentes MNP según la situación y las propiedades del fármaco.
MNP solubles o solubles
Uno de los tipos de MNP son las agujas solubles en agua hechas de polímeros o sacáridos solubles. Sin embargo, las agujas solubles no pueden administrar fármacos de forma eficaz a la capa dérmica. La concentración máxima del fármaco no se puede aplicar a la piel, ya que las agujas se disolverán antes. Afortunadamente, los investigadores han desarrollado una capa de soporte insoluble en agua, lo que hace que la aguja dure más en el entorno del cuerpo humano. Este diseño permite la administración eficiente de más del 90% del fármaco dentro de los 5 minutos posteriores a la aplicación de las MNP en la piel.
MNP no solubles o indisolubles
Además de las MNP solubles, las agujas también pueden estar hechas de metal o cerámica que no se disuelva en el entorno corporal. Estas agujas recubiertas para medicamentos pueden administrar una concentración constante de medicamentos sin que las agujas se disuelvan en el cuerpo. Este tipo de MNP tiene un mejor rendimiento, pero en comparación con las MNP solubles, las MNP de metal o cerámica son la versión más antigua de las MNP. Incluso si los parches son pequeños, las MNP metálicas o cerámicas pueden causar varios problemas de desperdicio. Reciclar el metal y la cerámica es muy difícil, ya que la cantidad es muy pequeña para superar el costo de reciclar. Es por eso que los investigadores intentan desarrollar MNP solubles con características y rendimiento de administración de fármacos similares a los de las MNP no solubles.
MNP huecas
(feminine)Entre todas las MNP, las agujas huecas permiten una mayor cantidad de administración, hasta 200 μl. El mecanismo imita el funcionamiento de una hipodérmica, pero la fabricación es dura y compleja. Las agujas huecas introducen un posible fallo si la inserción es incorrecta. Por eso, entre otros, los MNP huecos son los menos populares debido al complejo proceso de fabricación y aplicación.
Ventajas

- Los MNP pueden perforar la superficie de la piel, lo que permite un rápido inicio de la derivación de drogas directamente en los capilares dermales.
- Sin dolor.
- Se puede localizar para proporcionar acceso directo a los tejidos previstos.
- Menos dependiente de trabajadores médicos cualificados, ya que los PNB pueden ser administrados de forma segura por el propio paciente.
- Algunos fármacos tienen poca solubilidad en el agua, con PNB y compuestos insolubles pueden ser directamente "inyectados" a la capa dermica. Seguir mejorando la entrega transdérmica de medicamentos insolubles.
- Mejor seguridad en comparación con el método de aguja y jeringa (needlestick). Menos residuos, eliminar la transmisión patógena y lesiones. Al menos 300.000 lesiones relacionadas con agujas ocurrieron anualmente en los Estados Unidos, con la eliminación contribuyen a casi la mitad de las lesiones.
Aplicación
MNP como plataforma de entrega de vacunas

La vacunación con MNP podría ser una alternativa a la inyección directa. Capaces de liberar moléculas más grandes que el parche transdérmico, las MNP también pueden liberar moléculas bioactivas con diferentes tamaños físicos. Lo que significa que se pueden introducir virus o patógenos inactivos en el cuerpo sin molestias ni irritación de la piel debido a la inyección convencional. Posiblemente también pueda reducir el costo de almacenamiento que normalmente debe transportarse en una temperatura y condiciones particulares. Según lo indicado en el sitio web cdc.gov, Mark Prausnitz, codesarrollador de la microaguja, dice que "una ventaja importante del parche de microaguja sería la facilidad de entrega". Los MNP son pequeños y delgados en comparación con las botellas de viales, lo que permite transportar cantidades masivas en un solo viaje. También se eliminan los desechos médicos, como jeringas y agujas sucias, lo que reduce la posibilidad de transmisión de patógenos o enfermedades transmitidas por la sangre en las zonas rurales.
En un estudio, las MNP recubiertas contra el sarampión podrían ser resistentes a temperaturas más altas en comparación con el transporte en viales. Una mayor resistencia a temperaturas es una apuesta segura en los países de bajos ingresos, donde no existe ese lujo en materia de refrigeración. Además, la entrega de la vacuna está controlada por las MNP. Menos necesidad de trabajadores médicos altamente capacitados en los países en desarrollo para aplicar la vacuna. Sin embargo, el estudio de la vacuna MNPs contra el sarampión aún está en desarrollo, pero abre posibilidades en el futuro para otro tipo de vacunas.
MNP para reducir la obesidad
La obesidad es uno de los temas más populares en los países desarrollados hoy en día. Los investigadores han intentado reducir la tasa de obesidad utilizando ciertos medicamentos, uno en particular conocido como compuesto pardeante. Para apuntar a un determinado grupo de tejido adiposo, se utilizan MNP y muestran que el parche puede entregar nanopartículas doradas a un determinado grupo de tejido adiposo. Al hacerlo, los efectos secundarios del fármaco se pueden reducir a medida que se localizan las MNP. El resultado muestra que en experimentos con ratones en un período de cuatro semanas, la grasa blanca de los ratones se redujo. Además, un metabolismo mejorado en los ratones también significa que podría valer la pena probar el experimento para reducir la obesidad utilizando MNP en el futuro. Si la investigación ha tenido éxito, el tratamiento con MNP podría ser una excelente opción, ya que los medicamentos para la obesidad de inyección directa necesitan asistencia médica profesional. Mientras está aquí, el paciente puede realizar MNP sin habilidades especiales.
MNP para cosmética y cuidado de la piel
El tratamiento de la piel, incluido el agente blanqueador facial y el suero para las ojeras, también se pueden incorporar a las MNP. Su propiedad localizada mejora el blanqueamiento de la piel en el área del rostro. Incluso un punto muy específico como las ojeras. Al medir el índice de melanina (pigmento oscuro o negro que se encuentra en la piel), los sujetos que son tratados con agentes blanqueadores recubiertos con MNP muestran un índice de melanina más bajo, en comparación con el grupo de esencia blanqueadora (tópica). El tratamiento dura ocho semanas y el resultado muestra que las MNP podrían ser un vector cosmético prometedor porque las MNP no provocan irritación de la piel y pueden diseñarse para localizar partes específicas del cuerpo.
Seguridad
El parche con microagujas (MNP, por sus siglas en inglés) podría ser otra opción de seguridad en comparación con la inyección directa mediante punción con aguja. No sólo la seguridad en el manejo, las MNP también promueven una mejor eliminación y previenen la transmisión de patógenos. En circunstancias extraordinarias, las MNP pueden causar las complicaciones que se mencionan a continuación.
Irritación de la piel
En raras circunstancias, las MNP pueden causar irritación de la piel en personas con piel sensible. La mayoría de los estudios muestran que las MNP no irritan la piel, pero no eliminan la posibilidad para el grupo de personas con piel sensible.
Aplicación incorrecta
Especialmente para las MNP huecas, las agujas no tan rígidas pueden provocar punciones innecesarias en la capa exterior de la piel. Por lo tanto, puede causar traumatismos en la piel y restringir el rendimiento y el flujo de los medicamentos al cuerpo.
Desarrollo futuro
Debido a que la mayoría de las aplicaciones de MNP aún están en desarrollo, es importante tener en cuenta el efecto a largo plazo de la eficiencia de las entregas de medicamentos. Además, se necesita más investigación para obtener información sobre qué molécula se puede administrar mediante MNP. La eliminación también es un tema importante, ya que el pequeño respaldo de plástico puede contribuir a la contaminación del agua, recordando que el tamaño compacto puede ser arrastrado fácilmente por el viento y el agua sin una eliminación adecuada.
Aspectos reglamentarios
La Administración de Alimentos y Medicamentos de EE. UU. clasifica un parche transdérmico como un producto combinado, que consiste en un dispositivo médico combinado con un medicamento o producto biológico para el cual el dispositivo está diseñado. Antes de su venta en los Estados Unidos, cualquier producto de parche transdérmico debe solicitar y recibir la aprobación de la Administración de Alimentos y Medicamentos, demostrando seguridad y eficacia para el uso previsto.