Oclusión (odontología)
Oclusión, en un contexto dental, significa simplemente el contacto entre los dientes. Más técnicamente, es la relación entre los dientes maxilares (superiores) y mandibulares (inferiores) cuando se aproximan entre sí, como ocurre durante la masticación o en reposo.
La oclusión estática se refiere al contacto entre los dientes cuando la mandíbula está cerrada y estacionaria, mientras que la oclusión dinámica se refiere a los contactos oclusales que se producen cuando la mandíbula está en movimiento.
El sistema masticatorio también involucra el periodonto, la ATM (y otros componentes esqueléticos) y la neuromusculatura, por lo tanto, los contactos dentarios no deben considerarse de manera aislada, sino en relación con el sistema masticatorio en general.
Anatomía del Sistema Masticatorio

No es posible comprender completamente la oclusión sin un conocimiento profundo de la anatomía, incluidos los dientes, la ATM, la musculatura que los rodea y los componentes esqueléticos.
La dentición y las estructuras circundantes
La dentición humana está formada por 32 dientes permanentes y estos se encuentran distribuidos entre el hueso alveolar de la arcada maxilar y mandibular. Los dientes constan de dos partes: la corona, que es visible en la boca y se encuentra por encima del tejido blando gingival y las raíces, que se encuentran por debajo del nivel de la encía y en el hueso alveolar.
El ligamento periodontal une el cemento en la parte externa de la raíz y el hueso alveolar. Este haz de fibras de tejido conectivo es vital para disipar las fuerzas que se aplican al hueso subyacente durante el contacto de los dientes en función.
Los dientes están altamente especializados y cada uno de ellos participa en funciones específicas. El sistema masticatorio está influenciado en gran medida por estas relaciones intra e interarcadas y una comprensión más amplia de la anatomía puede beneficiar en gran medida a quienes desean comprender la oclusión.
Componentes esqueléticos
El maxilar superior forma un aspecto crucial del esqueleto facial superior. Dos huesos de forma irregular se fusionan en la sutura intermaxilar durante el desarrollo formando la mandíbula superior. Esto forma el paladar de la cavidad oral y también sostiene las crestas alveolares que sostienen los dientes superiores en su lugar. El esqueleto facial inferior, por otro lado, está formado por la mandíbula, un hueso en forma de U, que sostiene los dientes inferiores y también forma parte de la ATM. El cóndilo mandibular y la porción escamosa del hueso temporal, en la base del cráneo, se articulan entre sí.
ATM
La ATM está formada por el hueso temporal del cráneo, específicamente la fosa glenoidea y el tubérculo articular y el cóndilo de la mandíbula, con un disco fibrocartilaginoso entre ellos. Se clasifica como una articulación gingivalmoartrodial y puede realizar una variedad de movimientos de deslizamiento y de bisagra. El disco, que se encuentra entre ellos, está compuesto de tejido fibroso denso y es predominantemente avascular y carece de nervios.
Músculos
Existen varios músculos que contribuyen a la oclusión de los dientes, incluidos los músculos de la masticación y otros músculos accesorios. El temporal, el masetero, el pterigoideo medial y lateral son los músculos de la masticación y contribuyen a la elevación, depresión, protrusión y retracción de la mandíbula. El vientre anterior y posterior del digástrico también participan en la depresión de la mandíbula y la elevación del hueso hioides y, por lo tanto, son relevantes para el sistema masticatorio.
Ligamentos
Existen varios ligamentos asociados con la ATM que limitan y restringen los movimientos fronterizos al actuar como dispositivos de restricción pasivos. No contribuyen a la función articular, sino que ejercen un papel protector. Los ligamentos clave relacionados con la ATM son:
- El ligamento temporomandibular
- Los ligamentos discales mediales y laterales
- El ligamento esphenomandibular
- El ligamento estilomandibular
Desarrollo de la oclusión
A medida que los dientes primarios (de leche) comienzan a salir a los 6 meses de edad, los dientes maxilares y mandibulares intentan ocluirse entre sí. Los dientes que están saliendo se moldean en su posición por la lengua, las mejillas y los labios durante el desarrollo. Los dientes primarios superiores e inferiores deben ocluirse y alinearse correctamente después de los 2 años mientras continúan desarrollándose, y el desarrollo completo de las raíces se completa a los 3 años de edad.
Alrededor de un año después de que se completa el desarrollo de los dientes, las mandíbulas continúan creciendo, lo que da lugar a un espaciamiento entre algunos de los dientes (diastema). Este efecto es mayor en los dientes anteriores (delanteros) y se puede observar a partir de los 4 o 5 años de edad. Este espaciamiento es importante, ya que permite que los dientes permanentes (adultos) tengan el espacio necesario para erupcionar en la oclusión correcta y, sin este espaciamiento, es probable que se produzca un apiñamiento de la dentición permanente.
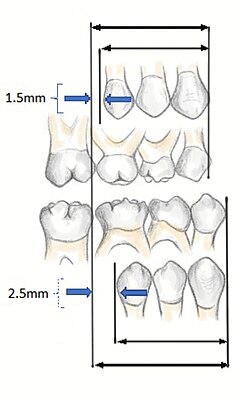
Para comprender completamente el desarrollo de la oclusión y la maloclusión, es importante comprender la dinámica de los premolares en la etapa de dentición mixta. La etapa de dentición mixta es cuando están presentes tanto los dientes primarios como los permanentes. Los premolares permanentes erupcionan entre los 9 y 12 años de edad y reemplazan a los molares primarios. Los premolares que erupcionan son más pequeños que los dientes que están reemplazando y esta diferencia de espacio entre los molares primarios y sus sucesores (1,5 mm para los maxilares, 2,5 mm para los mandibulares) se denomina espacio de maniobra. Esto permite que los molares permanentes se desplacen mesialmente hacia los espacios y desarrollen una oclusión de clase I.
Clasificación de tijeras y molares
La clasificación de la oclusión y la maloclusión desempeña un papel importante en el diagnóstico y la planificación del tratamiento en ortodoncia. Para describir la relación de los molares maxilares con los molares mandibulares, se ha utilizado comúnmente durante muchos años la clasificación de maloclusión de Angle. Este sistema también se ha adaptado en un intento de clasificar la relación entre los incisivos de las dos arcadas.
Relación de los incisivos
Al describir la relación entre los incisivos maxilares y mandibulares, las siguientes categorías conforman la clasificación de la relación incisal de Angle:
- Clase I: Incisivos mandibulares contactan con los incisivos maxilares en el tercio medio o en el cingulo de la superficie palatal
- Clase II: Incisivos mandibulares se ponen en contacto con los incisivos maxilares en la superficie palatal, en el tercio gingival o posterior al cingulo. Esta clase puede ser subdividida en la división I y la división II:
- División I incluye incisivos maxilar que son proclined (90%) y estos individuos tienen una superposición horizontal mayor - esto se denomina overjet
- División II incluye los retroclinados (10%) incisivos, que conduce a un aumento en la superposición vertical - esto se denomina overbite
- Clase III: Incisivos mandibulares ocluyan con los incisivos maxilares en la superficie palatal, en el tercero incisal específicamente o anterior al cingulo
- En algunos casos el overjet se invierte (hecho0mm) y los incisivos mandibulares se encuentran anteriores a los incisivos maxilares
Relación molar

Cuando se habla de la oclusión de los dientes posteriores, la clasificación se refiere a los primeros molares y se puede dividir en tres categorías:
- Clase I: El mandibular primero molar ocluye mesialmente al primer molar maxilar, con el cusp mesiobuccal de maxilar primero molar ocluding en el groove buccal de mandibular primero molar
- Clase II: El cusp mesiobuccal del primer molar maxilar occludes anterior al groove buccal del primer molar mandibular
- Clase III: Si el cusp mesiobuccal del primer molar maxilar occludes posterior al groove buccal del primer molar mandibular
Cualquier desviación de la relación normal de los dientes (Clase I) se considera una maloclusión.
Se considera que las relaciones de clase I son “ideales”, sin embargo, esta clasificación no tiene en cuenta las posiciones de las dos ATM. Se cree que las relaciones de incisivos y molares de clase II y III son formas de maloclusión, sin embargo, no todas son lo suficientemente graves como para requerir un tratamiento de ortodoncia. El Índice de necesidad de tratamiento de ortodoncia es un sistema que intenta clasificar las maloclusiones en términos de la importancia de varios rasgos oclusales y el deterioro estético percibido. El índice identifica a aquellos que se beneficiarían más del tratamiento de ortodoncia y la derivación posterior a un ortodoncista.
Terminología concluyente

La posición intercuspídea (ICP), también conocida como mordida habitual, posición habitual o mordida de conveniencia, se define como la posición en la que los dientes maxilares y mandibulares encajan entre sí en máxima interdigitación. Esta posición suele ser la más fácil de registrar y casi siempre es la oclusión en la que el paciente cierra cuando se le pide que "muerda juntos". Esta es la oclusión a la que el paciente está acostumbrado, por lo que a veces se la denomina mordida habitual.
La relación céntrica (RC) describe una relación mandibular reproducible (entre la mandíbula y el maxilar) y es independiente del contacto dentario. Esta es la posición en la que los cóndilos mandibulares se encuentran en las fosas en una posición antero-superior contra la pendiente posterior de la eminencia articular. Se dice que en la RC, los músculos están en su estado más relajado y menos estresado. Esta posición no está influenciada por la memoria muscular, sino por el ligamento que suspende los cóndilos dentro de la fosa. Por lo tanto, es la posición que utilizan los dentistas para crear nuevas relaciones oclusales como, por ejemplo, al realizar prótesis dentales completas maxilares y mandibulares.
Cuando la mandíbula se encuentra en esta posición retruida, se abre y se cierra en un arco de curvatura alrededor de un eje imaginario trazado a través del centro de la cabeza de ambos cóndilos. Este eje imaginario se denomina eje de bisagra terminal. El primer contacto dental que se produce cuando la mandíbula se cierra en la posición del eje de bisagra terminal se denomina posición de contacto retruida (RCP). La RCP se puede reproducir con una precisión de 0,08 mm debido a la cápsula no elástica de la ATM y a la restricción de los ligamentos capsulares, por lo que se puede considerar un "movimiento límite" en la envoltura de Posselt.

Oclusión céntrica (OC) es un término confuso y a menudo se utiliza incorrectamente como sinónimo de RCP. Ambos términos se utilizan para definir una posición en la que los cóndilos están en CR, sin embargo, RCP describe el contacto inicial de los dientes al cerrarse, aunque puede tratarse de un contacto de interferencia. Por otro lado, OC se refiere a la oclusión en la que los dientes están en máxima intercuspidación en CR. Posselt (1952) determinó que solo en el 10 % de las relaciones naturales entre dientes y mandíbulas la OC = OC (máxima intercuspidación en CR) y, por lo tanto, el término RCP es más apropiado cuando se habla de la oclusión que se produce cuando los cóndilos están en su posición retruida. OC es un término que es más relevante para la aplicación de prótesis dentales completas o donde se proporcionan prótesis fijas múltiples, donde la oclusión está dispuesta de modo que cuando la mandíbula está en CR, los dientes están interdigitados.
Posselt's Envelope of Border Movements
La envolvente de movimiento de borde de Posselt (a menudo denominada "movimientos de borde de la mandíbula") es un diagrama esquemático del movimiento máximo de la mandíbula en tres planos (sagital, horizontal y frontal). Esto abarca todos los movimientos que se alejan de la RCP e incluye:
- Movimientos protrusivos: Cuando la mandible avanza de la relación céntrica, esto se considera como protrusión. En la oclusión Clase I, los contactos predominantes ocurren en las superficies incisales y labiales de los incisivos mandibulares y los bordes incisales y las zonas de fosa palatal de los incisivos maxilares.
- Movimientos laterales: Cuando la mandíbula se mueve a la izquierda o derecha, los dientes posteriores mandibulares se mueven lateralmente a través de los dientes opuestos. Por ejemplo, cuando el mandible se mueve a la derecha, los dientes mandibulares derecho se mueven lateralmente a través de sus oponentes y esto se denomina el de trabajo del mandible (el lado hacia el que se mueve la mandible). En contraste, los dientes mandibulares izquierdos se mueven medialmente, hacia abajo y anteriormente a través de sus posteriores opuestos y esto se llama los lado no trabajador (el lado al que el mandible se aleja).
- Movimientos retrusivos: Esto es cuando la mandible se mueve posteriormente del PCI. Comparado con movimientos protrusivos y laterales, los movimientos retrusivos son generalmente considerablemente más pequeños con una gama de movimientos alrededor de 1 o 2 mm debido a la restricción por las estructuras ligamentosas.
Orientación, dientes naturales y función

Los movimientos mandibulares están guiados por dos sistemas diferentes: el sistema de guía “posterior” y el sistema de guía “anterior”
Sistema de orientación posterior
La guía posterior se refiere a las articulaciones de la ATM y las estructuras asociadas. Son los cóndilos dentro de la fosa y los músculos y ligamentos asociados junto con su vínculo neuromuscular los que determinan los movimientos mandibulares. Las excursiones laterales, protrusivas y represivas de la mandíbula están guiadas por el sistema posterior.
Excursiones laterales
Es importante definir el movimiento de los cóndilos en las excursiones laterales:
- Cóndilo de trabajo: es el cóndilo más cercano al lado hacia el cual se mueve la mandíbula (por ejemplo, si la mandíbula se mueve lateralmente hacia la derecha, el cóndilo derecho es el cóndilo del lado de trabajo)
- Cóndilo no funcional: este es el lado hacia el cual se aleja la mandíbula (por ejemplo, si la mandíbula se mueve lateralmente hacia la derecha, el cóndilo izquierdo es el cóndilo del lado que no funciona)
- El movimiento lateral máximo de la mandible al lado izquierdo o derecho es de aproximadamente 10-12mm
- El movimiento primario en las excursiones laterales ocurre en el condile lateral no-trabajo (NWS) (también llamado el condilo equilibrado o orbitante). La cabeza condilar del NWS se mueve en una dirección hacia abajo, hacia adelante y medial. Este movimiento se define contra dos planos separados, el plano vertical y horizontal
- Bennet Angle: el ángulo del movimiento mediático en el condilio NWS relativo al plano vertical
- Condylar Angle: el ángulo del movimiento hacia abajo del condilio NWS relativo al plano horizontal
- El lado de trabajo (WS) condile (también llamado condyle giratorio) sufre un cambio lateral inmediato y no agresivo. Este movimiento se llama Bennet movimiento (cualquiera que esto se confunda con el ángulo de Bennet), por lo que esto es más comúnmente conocido como un cambio secundario inmediato. El condilo se ve girar con un ligero cambio lateral en la dirección del movimiento
Movimientos protrusivos
- Las cabezas condilares principalmente traducen hacia adelante y hacia abajo a lo largo de la cara distal de la cara articular en la fosa glenoide. Los movimientos protrusivos están restringidos por las estructuras ligamentosas a un máximo de ~8-11mm (dependiendo de la morfología del cráneo y el tamaño del sujeto)
Movimientos retrusivos
- En cuanto a la retrusión, este movimiento está restringido por las estructuras ligamentosas y el límite máximo retrusivo es generalmente ~1mm sin embargo 2-3mm rara vez se ve en algunos pacientes.
No podemos influir en el sistema de guía posterior mediante un tratamiento restaurador dental.
Sistema de orientación anterior
La orientación anterior se refiere a la influencia de los dientes en contacto en las trayectorias de los movimientos mandibulares. Los contactos dentales pueden ser anteriores, posteriores o ambos; se denomina orientación anterior, ya que estos contactos siguen siendo anteriores a la ATM. Esto se puede clasificar en:

Orientación canina
- Oclusión dinámica que ocurre en los caninos (en el lado de trabajo) durante las excursiones laterales de la mandible.
- Estos dientes son más adecuados para aceptar fuerzas horizontales en movimientos excéntricos debido a sus largas raíces y buena relación corona/raíz
- Es fácil para los técnicos dentales durante la cera y la construcción de la restauración para proporcionar esto
Función de grupo
- Múltiples contactos entre los dientes maxilares y mandibulares en movimientos laterales en el WS por los que el contacto simultáneo de varios dientes actúa como grupo para distribuir fuerzas oclusales.
- Es preferible que esta guía sea lo más anterior posible, por ejemplo, premolares en lugar de molares, ya que se aplica mayor fuerza cuando los contactos están más cerca del TMJ.
Guía incisal
- La influencia de las superficies de contacto de los incisivos mandibulares y maxilares en los movimientos mandibulares se caracteriza por el sobrebido y el sobrejugo de los incisivos maxilares.
En el tratamiento restaurador es posible manipular y diseñar sistemas de guía anteriores que estén en armonía con el sistema masticatorio.
Importancia clínica de la orientación
El contacto entre los dientes que intervienen en la guía es particularmente importante, ya que estos se ocluyen una gran cantidad de veces al día y, por lo tanto, deben poder resistir cargas oclusales pesadas y no axiales. Al restaurar, el sistema de guía anterior debe ser compatible con el sistema de guía posterior. Esto significa que no se debe aplicar una tensión excesiva en el sistema de guía posterior, que está limitado por las estructuras ligamentosas.
Al restaurar las superficies oclusales de los dientes, es probable que se modifique la oclusión y, por lo tanto, los sistemas de guía. Es poco probable que la ATM se adapte a estos cambios en la oclusión, sino que los dientes se adaptan a la nueva oclusión a través del desgaste, el movimiento o la fractura de los dientes. Por este motivo, es importante tener en cuenta estos conceptos de guía al realizar restauraciones. La guía también debe considerarse antes de las restauraciones, ya que no se debe esperar que un diente muy restaurado proporcione guía por sí solo, ya que esto deja al diente vulnerable a la fractura durante la función.
Organización de la oclusión
La disposición de los dientes en función de su función es importante y a lo largo de los años se han desarrollado tres conceptos reconocidos para describir cómo deben y no deben entrar en contacto los dientes:
- Oclusión equilibrada bilateral
- Oclusión equilibrada unilateral
- Oclusión Mutua protegida
Oclusión equilibrada bilateral
Este concepto se basa en la curva de Spee y la curva de Wilson y está quedando obsoleto para la dentición natural restaurada. Sin embargo, todavía se aplica en prótesis removibles. Este esquema implica contactos en tantos dientes como sea posible (tanto en el lado de trabajo como en el de no trabajo) en todos los movimientos excursivos de la mandíbula. Esto es especialmente importante en el caso de la provisión de prótesis dentales completas, ya que los dientes en contacto en el NWS ayudan a estabilizar las bases de la prótesis en el movimiento mandibular. En la década de 1930 se creía que esta disposición era ideal para la dentición natural cuando se proporcionaba una reconstrucción oclusal completa para distribuir las tensiones. Sin embargo, se descubrió que las fuerzas laterales colocadas en los dientes posteriores restaurados producían efectos dañinos en las restauraciones.
Oclusión equilibrada unilateral
Por otro lado, la oclusión balanceada unilateral es una disposición dental ampliamente utilizada en la odontología actual y se conoce comúnmente como función de grupo. Este concepto se basa en la observación de que los contactos NWS eran destructivos y, por lo tanto, los dientes en el NWS deberían estar libres de cualquier contacto excéntrico y, en cambio, los contactos deberían distribuirse en el WS, compartiendo así la carga oclusal. La función de grupo se utiliza cuando no se puede lograr la guía canina y también en el abordaje Pankey-Mann Schuyler (PMS), donde se consideró mejor que la guía canina, ya que distribuía mejor la carga en el WS.
Oclusión Mutua protegida

The Journal of Prosthetic Dentistry (2017) define la oclusión mutuamente protegida como “un esquema oclusal en el que los dientes posteriores evitan el contacto excesivo de los dientes anteriores en la posición intercuspídea máxima, y los dientes anteriores desencajan los dientes posteriores en todos los movimientos excursivos mandibulares”.
En los movimientos excéntricos, las fuerzas dañinas se aplican a los dientes posteriores y los dientes anteriores son los más adecuados para recibirlas. Por lo tanto, durante los movimientos protrusivos, el contacto o la guía de los dientes anteriores debe ser adecuada para desocluir y proteger los dientes posteriores.
En cambio, los dientes posteriores son más aptos para aceptar las fuerzas que se aplican durante el cierre de la mandíbula. Esto se debe a que los dientes posteriores están posicionados de manera que las fuerzas se aplican directamente a lo largo del eje largo del diente y son capaces de disiparlas de manera eficiente, mientras que los dientes anteriores no pueden aceptar estas fuerzas pesadas debido a su posición labial y angulación. Por lo tanto, se acepta que los dientes posteriores deben tener contactos más pesados que los anteriores en la ICP y actuar como un tope para el cierre vertical.
Además, en las excursiones laterales, la función canina o la función de grupo deben actuar para desocluir los dientes posteriores en el WS porque, como se describió anteriormente, los dientes anteriores son los más adecuados para disipar las fuerzas horizontales dañinas, además de que el contacto está más alejado de la ATM, por lo que las fuerzas creadas disminuyen en intensidad. La función de grupo o la guía canina también deben proporcionar desoclusión de los dientes en el NWS ya que la cantidad y la dirección de la fuerza aplicada a la ATM y los dientes pueden ser destructivas debido a un aumento en la actividad muscular. La ausencia de contactos NWS también permite un movimiento suave del cóndilo del lado de trabajo ya que un contacto puede desacoplar la guía del cóndilo y, por lo tanto, causar una relación mandibular inestable.
Contactos e interferencias reflectantes
Un contacto desviado es un contacto que desvía la mandíbula de su movimiento previsto. Un ejemplo de esto es cuando la mandíbula se desvía hacia la PIC por el deslizamiento RCP-ICP, cuya trayectoria está determinada por los contactos desviados de los dientes. Esto suele estar relacionado con la función (p. ej., masticar), sin embargo, en algunos casos estos contactos desviados pueden ser perjudiciales y pueden provocar dolor alrededor del diente (a menudo asociado con el bruxismo). Sin embargo, algunos pacientes pueden no ser conscientes de contactos desviados similares, lo que sugiere que es la adaptabilidad del paciente, más que el contacto, lo que puede influir en la presentación del paciente.
Una interferencia oclusal es cualquier contacto dentario que impida o dificulte el movimiento mandibular armonioso (un contacto dentario no deseado).
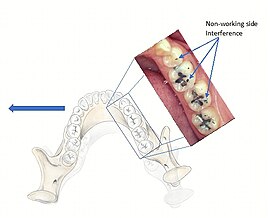
Las interferencias oclusales pueden clasificarse de la siguiente manera:
- Working Side Interference: Cuando hay un contacto dental pesado o temprano entre los dientes maxilar y mandibular en el lado que el mandible se mueve hacia, y este contacto puede o no discluya los anteriores.
- Interferencia lateral no laboral: Un contacto oclusal en el lado que el mandible se aleja de lo que impide el movimiento armonioso de lo mandible. Estos tienen el potencial de ser más destructivos en comparación con las interferencias de WS debido a las fuerzas oblicuamente dirigidas.
- Interferencia protrusiva: Contactos que ocurren entre los aspectos distales de los dientes posteriores maxilares y el aspecto mesial de los dientes posteriores mandibulares. Estas interferencias son potencialmente muy dañinas e incluso pueden causar una incapacidad para incitar adecuadamente debido a la proximidad estrecha de la interferencia en el músculo.
Cuando el dentista realiza restauraciones, es importante que estas no creen una interferencia, de lo contrario la restauración recibirá una mayor carga. En cuanto a los contactos deflectivos, las interferencias también pueden estar asociadas con parafunciones como el bruxismo (aunque la evidencia es débil) y pueden afectar negativamente la distribución de fuerzas oclusales pesadas. Las interferencias también pueden causar dolor en los músculos masticatorios debido a la alteración de su actividad, sin embargo, existe una gran controversia y debate sobre si existe una relación entre la oclusión y los trastornos temporomandibulares. Casi todos los individuos dentados tienen interferencias oclusales y, por lo tanto, no se las considera una etiología de todos los TMD. Cuando hay un cambio agudo o una inestabilidad significativa en la condición oclusal y posteriormente representa un factor etiológico para un TMD, se requiere un tratamiento oclusal.
El ajuste oclusal (eliminación de interferencias oclusales) se puede realizar para obtener una relación oclusal estable y se logra mediante el pulido selectivo de las interferencias oclusales o mediante el uso de una férula oclusal dura para garantizar que se establezca una verdadera relación retruida.
Oclusión Ideal
Cuando no hay síntomas y el sistema masticatorio funciona de manera eficiente, la oclusión se considera normal o fisiológica. Se entiende que no existe una oclusión “ideal” para todos, sino que cada individuo tiene su propia “oclusión ideal”. Esta no se centra en ninguna configuración oclusal específica, sino que se produce cuando la oclusión de la persona está en armonía con el resto del sistema estomatognático (ATM, dientes y estructuras de soporte, y los elementos neuromusculares).
Sin embargo, es importante tener en cuenta una oclusión funcional óptima al realizar restauraciones, ya que esto ayuda a comprender lo que se intenta lograr. Se define en textos establecidos como:
1. La oclusión céntrica y la relación céntrica están en armonía (CO=CR)
- Debe haber contactos uniformes y simultáneos de todos los dientes posteriores cuando la boca está cerrada y los condiles están acostados en su posición más superior y anterior, descansando contra la pendiente posterior de la eminencia articular (CR)
- Tenga en cuenta que los dientes anteriores también deben ser ocluidos, pero el contacto debe ser más ligero que los contactos posteriores
2. Libertad en CO
- Esto significa que el mandible todavía es capaz de moverse ligeramente en el plano sagittal y horizontal en la oclusión centrica
- Esto también es parte de la teoría de oclusión del PMS mencionada anteriormente en organización de oclusión.
3. Desoclusión posterior inmediata y duradera al realizar el movimiento mandibular
- Durante los movimientos excursivos laterales, los contactos laterales de trabajo actúan para disipar el lado no trabajador inmediatamente
- Durante los movimientos protrusivos, el contacto y la guía dental anterior actúa para disipar los dientes posteriores inmediatamente
4. La guía canina se considera el mejor sistema de guía anterior
- Esto se debe a su capacidad de aceptar fuerzas horizontales ya que tienen las raíces más largas y más grandes, así como una corona deseable / ratioroot
- También están rodeados de hueso compacto denso a diferencia de los dientes posteriores que los hace más adecuados para tolerar fuerzas horizontales
- La guía canina también es más fácil de gestionar restaurativamente que la función de grupo
- Sin embargo, si los caninos del paciente no se colocan correctamente para la orientación canina, la función de grupo (que involucra los caninos y premolares) es la alternativa más favorable
Es necesario comprender los conceptos que influyen en el funcionamiento y la salud del sistema masticatorio para poder prevenir, minimizar o eliminar cualquier daño o traumatismo en las ATM o en los dientes.
Adaptabilidad del paciente
Existen diversos factores que influyen en la capacidad de adaptación de un paciente a los cambios en la oclusión. Factores como el sistema nervioso central y los mecanorreceptores del periodonto, la mucosa y la dentición son importantes en este sentido. De hecho, es la información somatosensorial de estas fuentes la que determina si un individuo es capaz de adaptarse a los cambios en la oclusión, en contraposición al esquema oclusal en sí. Puede producirse un fracaso de la adaptación a cambios menores en la oclusión, aunque es poco frecuente. Se cree que los pacientes que están cada vez más atentos a cualquier cambio en el entorno bucal tienen menos probabilidades de adaptarse a cualquier cambio oclusal. El estrés psicológico y emocional también puede contribuir a la capacidad de adaptación del paciente, ya que estos factores tienen un impacto en el sistema nervioso central.
Examen concluyente
En personas con dolor inexplicable, fractura, desplazamiento, movilidad y desgaste dental, es fundamental realizar un examen oclusal completo. De manera similar, cuando se planifica un trabajo restaurador complejo, también es esencial identificar si se requieren cambios oclusales antes de realizar la restauración definitiva. En algunas personas, incluso pequeñas discrepancias en la oclusión pueden provocar síntomas que afecten la ATM o dolor orofacial agudo, por lo que es importante identificar y erradicar esta causa.

Instrumentos necesarios
- Las fuerzas de Miller
- Documento de cálculo
- Shimstock
- Mosquito forceps
- Espejo
- Sonda dental
- Willis gauge
El examen debe realizarse siguiendo un enfoque sistemático y evaluando lo siguiente:
- Apariencia facial
- Musculatura
- TMJ
- Cada arco individualmente
- Posición Intercuspal (ICP)
- Posición de Contacto (RCP)
- diapositiva RCP-ICP
- Excursiones posteriores
- Protrusión
- OVD
Examen extraoral
1) Aspecto facial
Se debe respetar la simetría facial del paciente.
A continuación, se debe identificar y registrar la relación esquelética del paciente.
- Clase I: El maxilar y mandible están en armonía y coinciden
- Clase II: El maxilar se encuentra anterior al mandible y es retrognatic
- Clase III: El maxilar se encuentra posterior al mandible y es prognatic
Se debe tener en cuenta la altura facial del paciente y anotar si puede haber alguna pérdida.
2) Músculos
Comience simplemente palpando los músculos relacionados con la oclusión de los dientes. Estos músculos incluyen los músculos de la masticación y otros músculos dentro del área de la cabeza y el cuello, como los músculos suprahioideos. Es mejor palpar los músculos simultáneamente y de forma bilateral. Los músculos temporal, masetero, pterigoideo medial y lateral, geniohioideo, milohioideo y digástrico junto con el trapecio, los músculos cervicales posteriores, el músculo occipital y el esternocleidomastoideo deben revisarse para detectar cualquier signo de desgaste o sensibilidad. La disfunción temporomandibular comúnmente se presenta con sensibilidad muscular, pero el dolor o el malestar palpable asociado con los músculos también puede estar relacionado con la actividad parafuncional.
3) ATM
Los trastornos de la ATM se pueden detectar mediante un examen oclusal. Pida al paciente que abra y cierre la boca mientras coloca dos dedos sobre el espacio de la ATM. Una apertura inferior a 35 mm en la mandíbula se considera restringida y dicha restricción puede estar asociada con cambios intracapsulares dentro de la articulación. A continuación, pida al paciente que mueva la mandíbula hacia la derecha y, a continuación, hacia la izquierda. Observe si hay chasquidos, crepitaciones, dolor o desviación.
Examen intraoral
4) Arco maxilar/mandibular
Evalúe cada arcada e identifique si existen signos de desarmonía oclusal, sobrecarga, migración dentaria, desgaste, líneas de grietas, agrietamiento o movilidad (no debidas a causas periodontales). También se deben registrar abfracciones, facetas y posibles lesiones de fractura vertical del esmalte, si están presentes.
5) Contactos en el PCI
Comience por evaluar la relación entre los incisivos y los molares como se describió anteriormente. De manera similar, examine la sobremordida horizontal y vertical. Una sobremordida horizontal de 3 a 5 mm y una sobremordida horizontal de 2 a 3 mm se consideran dentro del rango normal.
Para observar el ICP, se debe colocar papel de articular sobre la superficie oclusal y pedirle al paciente que muerda, lo que marcará sus contactos oclusales. Es mejor verificar esto mientras los dientes están secos.
- Durante el PCI, la mayoría de los dientes opuestos deben estar contactando
- Un examen cercano de estos contactos marcado por el papel articulador ayuda a identificar la naturaleza de los contactos dentales
- Los buenos contactos estables a menudo aparecen como marcas pequeñas y no muy prominentes cuando se usa papel articulador y hay múltiples contactos en cada diente
- Los contactos amplios y de frotación identificados en el PCI pueden estar asociados con perturbaciones en función y pueden indicar inestabilidad oclusal
- Estos contactos se pueden verificar utilizando Shimstock (una tira de milar de 12,5 mm de espesor) y la estabilidad de los contactos se puede comprobar
- El operador debe tirar el Shimstock a través de los dientes, mientras que el paciente está mordiendo juntos
- Esto se debe llevar a cabo para cada conjunto de dientes y destacará si hay contacto adecuado para mantener el Shimstock
- Este material es apropiado ya que es más delgado y eliminará cualquier falso contacto que pueda ocurrir con papeles articulantes incluso delgados que son aproximadamente 20μm de espesor
- Uno también es capaz de tirar de shim stock a través de cuando los pacientes están mordiendo juntos a diferencia de otro papel articulador, que romperá
6) RCP
Se puede guiar al paciente hacia la RC utilizando uno de los siguientes métodos:
- Manipulación bimanual- manipulando los condimentos del paciente para que estén en la CR
- El operador debe descansar ligeramente sus dedos a lo largo de la frontera inferior de la mandible y sus pulgares deben estar ligeramente sobre el aspecto anterior de la barbilla
- Cuando el paciente es relajado lugar luz presión hacia abajo en la barbilla y luz presión hacia arriba bajo el ángulo de la mandible
- Deprogramar la mandíbula guiando la abertura y el cierre de la mandíbula y una vez que el paciente esté relajado, pídeles que cierren suavemente y se detengan cuando sientan los dientes primero contactando
- Orientación de punto de Chin- una mano se utiliza para aplicar presión a la barbilla que guía la barbilla posteriormente con alguna fuerza
En algunos pacientes puede resultar difícil guiar la mandíbula hacia la RC, por ejemplo, en aquellos con tensión muscular, entumecimiento muscular, desarmonía oclusal o hábito parafuncional. Para estos pacientes, se puede construir un dispositivo de desprogramación o Lucia Jig en el consultorio.
Marque los contactos dentarios de la RCP utilizando papel de articular, observe los dientes que están en contacto e identifique si esta posición de la RCP está causando problemas relacionados con la oclusión. Por ejemplo, si hay un contacto o interferencia fuerte en la RCP, esto puede ser la causa de una alteración oclusal. Es importante poder guiar al paciente hacia la RCP, ya que puede ser necesario tomar un registro en esta posición, en particular si se está reorganizando la oclusión, se está modificando el OVD o incluso solo con fines de diagnóstico y planificación del tratamiento.
7) Diapositiva RCP-ICP
El paciente debe estar en decúbito supino y relajado. El operador debe colocarlo en posición RCP y luego pedirle que muerda de manera “normal”, es decir, moverlo de la posición RCP a la posición de máxima intercuspidación (ICP). Pídale al paciente que sienta el deslizamiento e identifique si es pequeño o grande. El deslizamiento debe ser suave y se debe registrar la dirección. El operador debe evaluar, tanto desde el costado del paciente como desde el frente del paciente, cuánto se desplaza la mandíbula hacia adelante y lateralmente (sin embargo, esto es difícil y puede ser más fácil de observar montando modelos en un articulador). Esto se puede hacer observando los incisivos maxilares y mandibulares durante el deslizamiento. El deslizamiento RCP-ICP para la mayoría de los pacientes dentados tiende a ser de aproximadamente 1 a 2 mm en una dirección anterior y ascendente. Un deslizamiento RCP-ICP deflectivo puede tener alguna relación con un empuje anterior. Un empuje anterior, que probablemente esté asociado con los dientes anteriores u otros dientes involucrados en la guía, como los caninos, a menudo hace que los dientes presenten frémito.
8) Movimientos protrusivos
Se le pide al paciente que mueva la mandíbula hacia adelante desde la posición de ICP. Esto suele ser alrededor de una distancia de 8 a 10 mm y normalmente se mantiene hasta que los incisivos inferiores se deslicen hacia delante hasta los bordes incisales de los maxilares anteriores. Observe los contactos durante este movimiento. Marque los contactos con papel de articular de color junto a los contactos de ICP, que deben ser de un color diferente; se deben anotar los dientes que sirvan de guía y las interferencias.
9) Excursiones laterales
También se le pide al paciente que mueva la mandíbula inferior hacia un lado. Se deben medir los movimientos laterales y se considera que una medida de 12 mm es normal. Se deben observar tanto el lado de trabajo como el lado de descanso durante este movimiento. Registre los dientes que estén proporcionando guía durante este movimiento y cualquier interferencia que esté presente (y la ubicación de estas). Se deben identificar contactos suaves e ininterrumpidos cuando se registren estos movimientos de excursión.
10) OVD
Si se observa desgaste oclusal, se utiliza un calibre Willis para medir la dimensión oclusal-vertical y la dimensión vertical en reposo de un individuo.
Tome una medida colocando dos puntos de referencia en la cara del paciente, uno debajo de la nariz (generalmente la columela) y otro debajo del mentón. Tome una medida mientras el paciente está descansando (los dientes no deben estar en contacto) y otra con el paciente mordiendo juntos, es decir, en posición de PIC, y tome esta medida alejándola de la medida en reposo para dejar el espacio libre. El espacio libre normal suele ser de 2 a 4 mm.
Los pacientes con un desgaste dental considerable pueden haber perdido la dimensión vertical oclusal (DVO). Al restaurar la dentición, es importante conocer la DVO exacta que tiene el paciente y cuánto se puede aumentar. Es posible que los pacientes no puedan adaptarse a un gran aumento de la DVO y, por lo tanto, es posible que esto deba hacerse en fases.
Resumen
| Aspect of Examination | Qué buscar |
|---|---|
| Apariencia facial | Esto implica evaluar la cara para la simetría y clasificar al paciente en la relación esquelética adecuada. |
| Musculatura | Palpate y asegura una masa muscular normal sin signos de desperdicio. |
| Junta Temporomandibular | Cualquier dolor, clic, crepitus o desviación debe ser notado y las preguntas apropiadas para averiguar más. |
| Arco maxilar y mandibular | Examine cada arco individualmente y observe cualquier signo de carga oclusal, cara y microfracturas dentro de los dientes. |
| Posición Intercuspal (ICP) | Nota overbite y overjet. Evaluar el contacto de los dientes en el PCI y si estos contactos son estables o no. |
| Posición de Contacto (RCP) | Ponga al paciente en su PCR usando manipulación bimanual, o guía de puntos de mentón. Evaluar su PCR y si existen problemas en relación con la oclusión, note éstos. |
| RCP-ICP Slide | Evalua tanto la calidad como la cantidad de la diapositiva. La diapositiva del PCR al PCI debe ser lisa y suele ser de 1–2 mm de longitud, esto debe confirmarse durante el examen y cualquier problema registrado. |
| Movimiento Protrusivo | Debe señalarse cualquier diente que proporcione orientación. Asimismo, deben tomarse nota de cualquier interferencia. |
| Excursión Lateral | Es importante examinar qué dientes está la guía y tomar nota de cualquier interferencia que pueda identificarse tanto en la parte trabajadora como en la no trabajadora. |
| Excursión lateral izquierda | Es importante examinar qué dientes está la guía y tomar nota de cualquier interferencia que pueda identificarse tanto en la parte trabajadora como en la no trabajadora. |
| Dimensión vertical oclusal | Cuando sea necesario, mida el OVD es decir, en los casos en que ha habido una pérdida de OVD o donde se requiere espacio interocclusal o la estética es pobre. |
Aplicaciones clínicas de oclusión
La oclusión es un concepto fundamental en odontología, pero suele pasarse por alto porque se considera que no es importante o que es demasiado difícil de enseñar y comprender. Los odontólogos deben tener un conocimiento sólido de los principios relacionados con la armonía oclusal para poder reconocer y tratar los problemas comunes asociados con la falta de armonía oclusal. Algunas de las ventajas asociadas con un conocimiento práctico de estos principios incluyen:
- Mejora de la comodidad del paciente: por ejemplo, algunas personas experimentan dolor o sensibilidad después de la colocación de una nueva restauración debido a la sobrecarga oclusal o una interferencia que posiblemente podría evitarse si el practicante considera estos en el momento de la colocación
- Aumento de la estabilidad oclusiva: los dientes son menos propensos a la deriva, es probable que se mantengan contactos oclusales, etc.
- Mayor éxito de las restauraciones: desgaste excesivo, fracturas, grietas se observan menos comúnmente donde hay una oclusión ideal
- Mejor estética: cuando los dientes anteriores se conforman a la función oclusal ideal y la estabilidad, se consigue el mejor resultado estético
Ajuste simple oclusal
Consiste simplemente en desgastar las cúspides o restauraciones afectadas y puede estar indicado después de un examen minucioso cuando:
- La sobrecarga de fuerzas oclusales ha provocado dolor, fractura dental o movilidad
- Es necesario un espacio interclusivo para la provisión de restauración (por ejemplo, en el caso de un diente superpuesto cuando se requieran correcciones de plano oclusal)
Ajuste o reorganización complejo oclusal
Puede ser necesario en circunstancias más graves. Algunos ejemplos de esto incluyen:
- Eliminación de un empuje anterior causando dolor, desgaste, derivación o movilidad
- Proporcionar espacio para restauraciones anteriores
- Gestión del bruxismo (cuando sea, poco común)
- La eliminación de un trastorno articular temporomandibular (aunque, como se mencionó anteriormente, la oclusión rara vez es un factor aetiológico para la TMD, por lo que debe haber evidencia significativa para apoyar esto antes de que se persiga la alteración de la oclusión)
Lograr una reorganización oclusal satisfactoria implica elegir una relación mandibular deseada (ya sea conforme a la PIC existente o produciendo una nueva PIC coincidente con la CR), decidir sobre los contactos intercuspídeos (eliminar los contactos deflectivos y ajustar las formas/inclinaciones de los dientes), ajustar los contactos excursivos (eliminar las interferencias) y apuntar a una oclusión mutuamente protegida. Este es un proceso extremadamente complejo e implica un examen oclusal clínico como se describió anteriormente, junto con un examen detallado de modelos de estudio montados y encerados de diagnóstico.
Fundas de estudio montadas
Es una práctica común montar modelos mandibulares y maxilares (se toman impresiones de los dientes y se vierten en yeso dental) en un articulador en ICP cuando se construyen restauraciones que se ajustan a la oclusión existente del paciente. Los modelos montados en un articulador en ICP son útiles para fines de diagnóstico o restauraciones simples, pero cuando se planea un tratamiento más extenso, es necesario considerar los contactos oclusales en relación con CR, por ejemplo, RCP -> diapositiva ICP. Otras situaciones en las que un registro CR puede ser más apropiado que ICP incluyen cuando hay planes para reorganizar o ajustar la oclusión existente (incluidos cambios en la dimensión vertical oclusal). En estas circunstancias, para estimular con precisión el movimiento mandibular alrededor de CR (en particular, la apertura y el cierre de la boca), utilizando una transferencia de arco facial, el modelo maxilar debe montarse en un articulador semiajustable y luego el modelo mandibular debe montarse utilizando un registro CR. Luego se organiza la nueva oclusión del paciente de modo que la nueva PIC se produzca cuando el paciente esté en RC.
Cierre de diagnóstico
Los encerados están indicados cuando se planean cambios en la oclusión o la estética. Los encerados de diagnóstico son cuando se realizan cambios en las formas de los dientes agregando cera metódicamente a los modelos de yeso articulados que representan los dientes del paciente. Esto se puede hacer para demostrarle al paciente cómo se verán las restauraciones planificadas, pero también puede ser invaluable para simular diferentes esquemas oclusales, estudiar la oclusión funcional y proporcionar una cobertura temporal mientras el laboratorio construye la restauración mediante el uso de una matriz. Una vez que se ha construido un plan establecido utilizando los encerados, estos se pueden utilizar como una herramienta para guiar el resultado deseado en la boca y proporcionar una herramienta de comunicación útil tanto con el laboratorio dental como con el paciente.
Véase también
- Malocclusión
- Intercusación máxima
- Oclusión Mutua protegida
- Trauma oclusivo
Referencias
- ^ a b Davies, S; Gray, R M J (2001-09-08). "Oclusión: ¿Qué es oclusión?". British Dental Journal. 191 5): 235 –245. doi:10.1038/sj.bdj.4801151. ISSN 0007-0610. S2CID 1527778.
- ^ a b c d e f h i j P., OKESON, JEFFREY (2019). Gestión de trastornos temporomandibulares y oclusión. MOSBY. ISBN 978-0323582100. OCLC 1049824448.
{{cite book}}: CS1 maint: múltiples nombres: lista de autores (link) - ^ Atkinson, Martin E. (2013). Anatomía para estudiantes dentales. Oxford University Press. ISBN 978-0-19-923446-2. OCLC 914774667.
- ^ a b Stoopler, E. T.; Sollecito, T. P. (2018). Gremillion, Henry A.; Klasser, Gary D. (eds.). Temporomandibular Trastornos. Vol. 185. p. 324. doi:10.1007/978-319-57247-5. ISBN 978-319-57245-1. 3589312. PMID 23128277.
{{cite book}}:|journal=ignorado (ayuda) - ^ a b c Iven., Klineberg (2015). Oclusión funcional en dentistría restaurativa y prostodóntica. Eckert, Steven. Elsevier Health Sciences UK. ISBN 978-0723438465. OCLC 939865595.
- ^ a b c d autor., Nelson, Stanley J. (2014-11-25). Anatomía dental de Wheeler, fisiología y oclusión. Elsevier, Saunders. ISBN 9780323263238. OCLC 879604219.
{{cite book}}:|last=tiene nombre genérico (ayuda)CS1 maint: múltiples nombres: lista de autores (link) - ^ Thérèse., Welbury, Richard R. Duggal, Monty S.. Hosey, Marie (2018-04-05). Odontología pediátrica. Oxford University Press. ISBN 978-0198789277. OCLC 1037154226.
{{cite book}}: CS1 maint: múltiples nombres: lista de autores (link) - ^ a b Salzmann, J.A. (junio de 1965). "La clasificación Angle como parámetro de maloclusión". American Journal of Orthodontics. 51 (6): 465 –466. doi:10.1016/0002-9416(65)90243-5. ISSN 0002-9416. PMID 14287832.
- ^ Institución., British Standards (1983). Glosario estándar británico de términos dentales = Glossaire des termes utilisés en art dentaire. British Standards Institution. OCLC 567637490.
- ^ Birgit., Thilander (2017). Ortodoncia Esencial. John Wiley & Sons, Incorporado. ISBN 9781119165682. OCLC 990715482.
- ^ Brook, Peter H.; Shaw, William C. (agosto de 1989). "El desarrollo de un índice de prioridad del tratamiento ortodóntico". European Journal of Orthodontics. 11 3): 309 –320. doi:10.1093/oxfordjournals.ejo.a035999. ISSN 1460-2210. PMID 2792220.
- ^ a b c d e f "El Glosario de los Términos Prostodónticos". The Journal of Prosthetic Dentistry. 117 5): C1 – e105. Mayo de 2017. doi:10.1016/j.prosdent.2016.12.001. hdl:2027/mdp.39015007410742. PMID 28418832.
- ^ a b David, Ricketts (2014). Odontología Operativa Avanzada: un enfoque práctico. Elsevier Health Sciences. ISBN 9780702046971. OCLC 1048579292.
- ^ a b Ulf, Posselt (1952). Estudios en la movilidad de la mandible humana. OCLC 252899547.
- ^ Schuyler, Clyde H. (1935-07-01). "Principios fundamentales en la corrección de la disarmonía oclusal, natural y artificial *". Journal of the American Dental Association. 22 (7): 1193–1202. doi:10.14219/jada.archive.1935.0188. ISSN 1048-6364.
- ^ Stuart, Charles E.; Stallard, Harvey (marzo de 1960). "Principios involucrados en restaurar la oclusión a los dientes naturales". The Journal of Prosthetic Dentistry. 10 2): 304–313. doi:10.1016/0022-3913(60)90058-5. ISSN 0022-3913.
- ^ a b Schuyler, Clyde H. (Noviembre 1953). "Factores de oclusión aplicables a la odontología restaurativa". The Journal of Prosthetic Dentistry. 3 (6): 772 –782. doi:10.1016/0022-3913(53)90146-2. ISSN 0022-3913.
- ^ a b Dawson, Peter E. (1989). Evaluación, diagnóstico y tratamiento de problemas oclusivos. Mosby. OCLC 579943174.
- ^ Maurice., GOLDMAN, Henry (1960). Terapia Periodontal. Segunda edición. [Por H.M. Goldman, Saul Schluger, Lewis Fox, D. Walter Cohen.] St. Louis. OCLC 559001294.
{{cite book}}: CS1 maint: múltiples nombres: lista de autores (link) - ^ Monson, George S. (Mayo 1920). "Oclusión como aplicada a Crown y Bridge-Work". The Journal of the National Dental Association. 7 5): 399 –413. doi:10.14219/jada.archive.1920.0071. ISSN 0097-1901.
- ^ Ramfjord, Sigurd P. (enero de 1961). "Bruxism, a clinic and electromyographic study". The Journal of the American Dental Association. 62 1): 21 –44. doi:10.14219/jada.archive.1961.0002. ISSN 0002-8177. PMID 13739329.
- ^ a b c A., Shillingburg, Herbert T. Sather, David (2014-08-02). Fundamentos de prostodóntica fija. Quintessence Pub. ISBN 9780867155174. OCLC 885208898.
{{cite book}}: CS1 maint: múltiples nombres: lista de autores (link) - ^ Whitsett, L. D.; Shillingburg, H. T.; Duncanson, M. G. (octubre de 1974). "La interferencia no trabajadora". Su Oklahoma Dental Association Journal. 65 2): 5 –7, 11. ISSN 0149-2594. PMID 4535999.
- ^ Schaerer, Peter; Stallard, Richard E.; Zander, Helmut A. (Mayo 1967). "Intromisiones oclusivas y masticación: un estudio electromiográfico". The Journal of Prosthetic Dentistry. 17 5): 438 –449. doi:10.1016/0022-3913(67)90141-2. ISSN 0022-3913. PMID 5228215.
- ^ a b c d e f h i j k Wassell, Robert; Naru, Amar; Steele, Jimmy; Nohl, Francis (2015). Oclusión aplicada (Segunda edición). Londres. ISBN 9781850972778. OCLC 896855686.
{{cite book}}: CS1 maint: localización desaparecido editor (link) - ^ a b "Guía paso a paso de su viaje ortodóntico". Ortodoncia Australia. 2018-06-16. Retrieved 2020-09-13.
- ^ Amos), Salzmann, J. A. (Jacob (1950). Principios de ortodoncia. Lippincott. OCLC 429788429.
{{cite book}}: CS1 maint: múltiples nombres: lista de autores (link) - ^ a b c F., Rosenstiel, Stephen (2015-09-18). Protodontología fija contemporánea. Land, Martin F., Fujimoto, Junhei (Fifth ed.). St. Louis, Missouri. ISBN 9780323080118 OCLC 911834387.
{{cite book}}: CS1 maint: localización editor desaparecido (link) CS1 maint: múltiples nombres: lista de autores (link) - ^ Meyer, Roger A. (1990), Walker, H. Kenneth; Hall, W. Dallas; Hurst, J. Willis (eds.), "The Temporomandibular Joint Examination", Métodos clínicos: Exámenes de Historia, Física y Laboratorio (3a ed.), Butterworths, ISBN 9780409900774, PMID 21250114, recuperado 2019-02-24
- ^ a b c Sonstige, Becker, Irwin M. 1943- (2011). Conceptos oclusales completos en la práctica clínica. Wiley-Blackwell. ISBN 9780813805849. OCLC 1075768288.
{{cite book}}: CS1 maint: múltiples nombres: lista de autores (link) CS1 maint: nombres numéricos: lista de autores (link) - ^ Banerjee, Avijit (2011). Manual de odontología operativa de Pickard. Oxford University Press. ISBN 978-0199579150 OCLC 1058348763.
- ^ Dawson, Peter E. (2007). Oclusión funcional: desde TMJ al diseño de sonrisa. Mosby. ISBN 978-0323033718. OCLC 427468847.
Enlaces externos
- ¿Qué es una mordida ideal?. Ortodoncia Australia.