Medicina alternativa
Medicina alternativa es cualquier práctica que tiene como objetivo lograr los efectos curativos de la medicina a pesar de carecer de plausibilidad biológica, capacidad de prueba, repetibilidad o evidencia de ensayos clínicos. Medicina complementaria (CM), medicina complementaria y alternativa (CAM), medicina integrada o medicina integrativa (MI), y medicina holística intentan combinar prácticas alternativas con las de la medicina tradicional. Las terapias alternativas tienen en común que residen fuera de la ciencia médica y, en cambio, se basan en la pseudociencia. Las prácticas tradicionales se vuelven "alternativas" cuando se utilizan fuera de su configuración original y sin la explicación y evidencia científica adecuadas. Los términos despectivos que se utilizan con frecuencia para prácticas relevantes son nueva era o pseudomedicina, con poca distinción de charlatanería.
Algunas prácticas alternativas se basan en teorías que contradicen la ciencia establecida sobre cómo funciona el cuerpo humano; otros recurren a lo sobrenatural o supersticioso para explicar su efecto o falta de él. En otros, la práctica tiene plausibilidad pero carece de una probabilidad de resultado positivo de riesgo-beneficio. La medicina alternativa es distinta de la medicina científica, que emplea el método científico para probar terapias plausibles por medio de ensayos clínicos responsables y éticos, produciendo evidencia repetible de efecto o no efecto. La investigación de terapias alternativas a menudo no sigue los protocolos de investigación adecuados (como ensayos controlados con placebo, experimentos ciegos y cálculo de probabilidad previa), lo que genera resultados no válidos.
Gran parte del efecto percibido de una práctica alternativa surge de la creencia de que será eficaz (el efecto placebo) o de que la afección tratada se resuelve por sí sola (el curso natural de la enfermedad). Esto se ve agravado aún más por la tendencia a recurrir a terapias alternativas ante el fracaso de la medicina, momento en el cual la condición será peor y es más probable que mejore espontáneamente. En ausencia de este sesgo, especialmente para enfermedades que no se espera que mejoren por sí solas, como el cáncer o la infección por VIH, múltiples estudios han mostrado resultados significativamente peores si los pacientes recurren a terapias alternativas. Si bien esto puede deberse a que estos pacientes evitan un tratamiento efectivo, algunas terapias alternativas son activamente dañinas (por ejemplo, el envenenamiento por cianuro de la amígdala o la ingestión intencional de peróxido de hidrógeno) o interfieren activamente con los tratamientos efectivos.
El sector de la medicina alternativa es una industria muy rentable con un fuerte cabildeo y se enfrenta a muchas menos regulaciones sobre el uso y la comercialización de tratamientos no probados. Su marketing a menudo anuncia los tratamientos como "naturales" o "holísticos", en comparación con los que ofrece la ciencia médica. Se han gastado miles de millones de dólares en el estudio de la medicina alternativa, con pocos o ningún resultado positivo. Algunas de las prácticas exitosas solo se consideran alternativas bajo definiciones muy específicas, como aquellas que incluyen toda la actividad física bajo el paraguas de "medicina alternativa".
Definiciones y terminología
Los términos medicina alternativa, medicina complementaria, medicina integrativa, medicina holística, medicina natural , medicina poco ortodoxa, medicina marginal, medicina no convencional y medicina de la nueva era se usan indistintamente como tienen el mismo significado y son casi sinónimos en la mayoría de los contextos. La terminología ha cambiado con el tiempo, lo que refleja la marca preferida de los profesionales. Por ejemplo, el departamento de los Institutos Nacionales de Salud de los Estados Unidos que estudia medicina alternativa, actualmente llamado Centro Nacional para la Salud Complementaria e Integrativa (NCCIH), se estableció como la Oficina de Medicina Alternativa (OAM) y pasó a llamarse el Centro Nacional de Medicina Complementaria y Alternativa (NCCAM) antes de obtener su nombre actual. Las terapias a menudo se enmarcan como "naturales" o "holístico", sugiriendo implícita e intencionalmente que la medicina convencional es "artificial" y "de alcance limitado".
El significado del término "alternativo" en la expresión "medicina alternativa", no es que sea una alternativa efectiva a la ciencia médica, aunque algunos promotores de la medicina alternativa pueden usar una terminología imprecisa para dar la apariencia de efectividad. También se puede usar terminología imprecisa para sugerir que existe una dicotomía cuando no es así, por ejemplo, el uso de las expresiones "medicina occidental" y "medicina oriental" sugerir que la diferencia es una diferencia cultural entre el este asiático y el oeste europeo, en lugar de que la diferencia esté entre la medicina basada en la evidencia y los tratamientos que no funcionan.
Medicina alternativa
Medicina alternativa se define vagamente como un conjunto de productos, prácticas y teorías que los usuarios creen o perciben que tienen los efectos curativos de la medicina, pero cuya eficacia no se ha establecido mediante métodos científicos. métodos, o cuya teoría y práctica no sea parte de la biomedicina, o cuyas teorías o prácticas estén directamente contradichas por evidencia científica o principios científicos utilizados en biomedicina. "Biomedicina" o "medicina" es la parte de la ciencia médica que aplica los principios de la biología, la fisiología, la biología molecular, la biofísica y otras ciencias naturales a la práctica clínica, utilizando métodos científicos para establecer la eficacia de esa práctica. A diferencia de la medicina, un producto o práctica alternativa no se origina a partir del uso de métodos científicos, sino que puede basarse en rumores, religión, tradición, superstición, creencia en energías sobrenaturales, pseudociencia, errores de razonamiento, propaganda, fraude u otras fuentes no científicas.
Algunas otras definiciones buscan especificar la medicina alternativa en términos de su marginalidad social y política con respecto a la atención médica convencional. Esto puede referirse a la falta de apoyo que las terapias alternativas reciben de los científicos médicos con respecto al acceso a la financiación de la investigación, la cobertura comprensiva en la prensa médica o la inclusión en el plan de estudios médico estándar. Por ejemplo, una definición ampliamente utilizada ideada por el NCCIH de EE. UU. lo llama "un grupo de diversos sistemas, prácticas y productos médicos y de atención de la salud que generalmente no se consideran parte de la medicina convencional". Sin embargo, estas definiciones descriptivas son inadecuadas en la actualidad, cuando algunos médicos convencionales ofrecen tratamientos médicos alternativos y se pueden ofrecer cursos o módulos introductorios como parte de la formación médica estándar de pregrado; la medicina alternativa se enseña en más de la mitad de las facultades de medicina de los EE. UU. y las aseguradoras de salud de los EE. UU. están cada vez más dispuestas a proporcionar reembolsos por terapias alternativas.
Medicina complementaria o integrativa
Medicina complementaria (CM) o medicina integrativa (IM) es cuando la medicina alternativa se usa junto con la medicina funcional tradicional. tratamiento en la creencia de que mejora el efecto de los tratamientos. Por ejemplo, podría creerse que la acupuntura (perforar el cuerpo con agujas para influir en el flujo de una energía sobrenatural) aumenta la eficacia o "complementa" medicina basada en la ciencia cuando se usa al mismo tiempo. En cambio, las interacciones farmacológicas significativas causadas por terapias alternativas pueden hacer que los tratamientos sean menos efectivos, especialmente en la terapia del cáncer. Además de los problemas habituales con la medicina alternativa, la medicina integrativa se ha descrito como un intento de llevar la pseudociencia a la medicina académica basada en la ciencia, lo que lleva al término peyorativo "medicina de charlatanería". Debido a sus muchos nombres, el campo ha sido criticado por un intenso cambio de marca de lo que son esencialmente las mismas prácticas.
CAM es una abreviatura de la frase medicina alternativa y complementaria. El Informe mundial sobre medicina tradicional y complementaria de la Organización Mundial de la Salud (OMS) de 2019 establece que los términos medicina complementaria y alternativa "se refieren a un amplio conjunto de prácticas de atención de la salud que no forman parte de la medicina tradicional o complementaria de ese país". medicina convencional y no están completamente integrados en el sistema de salud dominante. Se usan indistintamente con la medicina tradicional en algunos países."
El examen de Medicina Integrativa de la Junta Estadounidense de Especialidades Médicas incluye las siguientes materias: Terapias manuales, Terapias de biocampo, Acupuntura, Terapias de movimiento, Artes expresivas, Medicina tradicional china, Ayurveda, Sistemas médicos indígenas, Medicina homeopática, Medicina naturopática, Osteopatía Medicina, Quiropráctica y Medicina Funcional.
Otros términos
La medicina tradicional se refiere a las prácticas precientíficas de una determinada cultura, en contraste con lo que se practica típicamente en culturas donde domina la ciencia médica. El informe de la OMS de 2019 define la medicina tradicional como "la suma total del conocimiento, la habilidad y las prácticas basadas en las teorías, creencias y experiencias indígenas de diferentes culturas, sean explicables o no, utilizadas en el mantenimiento de la salud, así como en la prevención, diagnóstico, mejora o tratamiento de enfermedades físicas y mentales."
La medicina holística es otro cambio de imagen de la medicina alternativa. En este caso, las palabras equilibrio y holismo se usan a menudo junto con complementario o integrador, alegando tener en cuenta un "entero" persona, frente al supuesto reduccionismo de la medicina.
Desafíos en la definición de medicina alternativa
Miembros destacados de la comunidad científica y biomédica dicen que no tiene sentido definir una medicina alternativa separada de la medicina convencional porque las expresiones "medicina convencional", "medicina alternativa" 34;, "medicina complementaria", "medicina integrativa" y "medicina holística" no se refiera a ningún medicamento en absoluto. Otros dicen que la medicina alternativa no se puede definir con precisión debido a la diversidad de teorías y prácticas que incluye, y porque los límites entre la medicina alternativa y la convencional se superponen, son porosos y cambian. Las prácticas de salud categorizadas como alternativas pueden diferir en su origen histórico, base teórica, técnica diagnóstica, práctica terapéutica y en su relación con la corriente médica. Bajo una definición de medicina alternativa como "no convencional", los tratamientos considerados alternativos en un lugar pueden considerarse convencionales en otro.
Los críticos dicen que la expresión es engañosa porque implica que existe una alternativa eficaz a la medicina basada en la ciencia, y que complementaria es engañosa porque implica que el tratamiento aumenta la eficacia de (complementa) la ciencia. medicina basada en medicina, mientras que las medicinas alternativas que han sido probadas casi siempre no tienen un efecto positivo medible en comparación con un placebo. John Diamond escribió que "realmente no existe tal cosa como la medicina alternativa, solo medicina que funciona y medicina que no funciona", una noción que más tarde se hizo eco de Paul Offit: "La verdad está ahí". #39;no hay tal cosa como medicina convencional, alternativa, complementaria, integradora u holística. Solo hay medicina que funciona y medicina que no. Y la mejor manera de resolverlo es evaluando cuidadosamente los estudios científicos, no visitando salas de chat en Internet, leyendo artículos de revistas o hablando con amigos."
Tipos
La medicina alternativa consiste en una amplia gama de prácticas, productos y terapias para el cuidado de la salud. La característica compartida es una pretensión de curar que no se basa en el método científico. Las prácticas de medicina alternativa son diversas en sus fundamentos y metodologías. Las prácticas de medicina alternativa pueden clasificarse por sus orígenes culturales o por los tipos de creencias en las que se basan. Los métodos pueden incorporar o basarse en prácticas medicinales tradicionales de una cultura particular, conocimiento popular, superstición, creencias espirituales, creencia en energías sobrenaturales (anticiencia), pseudociencia, errores de razonamiento, propaganda, fraude, conceptos nuevos o diferentes de salud y enfermedad, y cualquier otra base que no sea probada por métodos científicos. Las diferentes culturas pueden tener sus propias prácticas tradicionales únicas o basadas en creencias desarrolladas recientemente o durante miles de años, y prácticas específicas o sistemas completos de prácticas.
Sistemas de creencias no científicos
La medicina alternativa, como el uso de la naturopatía o la homeopatía en lugar de la medicina convencional, se basa en sistemas de creencias que no están basados en la ciencia.
| Mecanismo propuesto | Cuestiones | |
|---|---|---|
| Naturopatía | La medicina naturopática se basa en la creencia de que el cuerpo se cura con una energía vital sobrenatural que guía los procesos corporales. | En conflicto con el paradigma de la medicina basada en evidencia. Muchos naturópatas se han opuesto a la vacunación, y "la evidencia científica no apoya afirma que la medicina naturopática puede curar el cáncer o cualquier otra enfermedad". |
| Homeopatía | Una creencia de que una sustancia que causa los síntomas de una enfermedad en personas sanas cura síntomas similares en personas enfermas. | Desarrollado antes del conocimiento de átomos y moléculas, o de la química básica, que muestra que la dilución repetida como practicada en la homeopatía produce sólo agua, y que la homeopatía no es científicamente válida. |
Sistemas étnicos tradicionales
Los sistemas médicos alternativos pueden basarse en las prácticas de la medicina tradicional, como la medicina tradicional china (MTC), el ayurveda en la India o las prácticas de otras culturas en todo el mundo. Algunas aplicaciones útiles de las medicinas tradicionales se han investigado y aceptado dentro de la medicina ordinaria, sin embargo, los sistemas de creencias subyacentes rara vez son científicos y no se aceptan.
La medicina tradicional se considera alternativa cuando se utiliza fuera de su región de origen; o cuando se usa junto con o en lugar de un tratamiento funcional conocido; o cuando se puede esperar razonablemente que el paciente o el médico sepa o deba saber que no funcionará, como saber que la práctica se basa en la superstición.
| Reclamaciones | Cuestiones | |
|---|---|---|
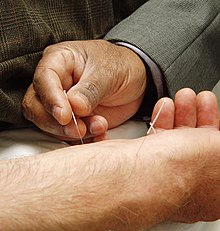
| Medicina tradicional china | Las prácticas tradicionales y las creencias de China, junto con las modificaciones hechas por el Partido Comunista conforman el TCM. Las prácticas comunes incluyen medicina herbal, acupuntura (inerción de agujas en el cuerpo en puntos específicos), masaje (Tui na), ejercicio (qigong), y terapia dietética. | Las prácticas se basan en la creencia en una energía sobrenatural llamada qi, consideraciones de astrología china y numerología china, uso tradicional de hierbas y otras sustancias encontradas en China, una creencia de que la lengua contiene un mapa del cuerpo que refleja cambios en el cuerpo, y un modelo incorrecto de la anatomía y fisiología de los órganos internos. |
| Ayurveda | Medicina tradicional de la India. Ayurveda cree en la existencia de tres sustancias elementales, las doshas (llamadas Vata, Pitta y Kapha), y afirma que un equilibrio de las dos tiene resultados en la salud, mientras que el desequilibrio resulta en la enfermedad. Estos desequilibrios que inducen enfermedades pueden ajustarse y equilibrarse utilizando hierbas tradicionales, minerales y metales pesados. Ayurveda destaca el uso de medicamentos y tratamientos basados en plantas, con algunos productos animales, y minerales añadidos, incluyendo azufre, arsénico, plomo y sulfato de cobre. | Se han planteado preocupaciones de seguridad acerca de Ayurveda, con dos estudios estadounidenses que han encontrado alrededor del 20 por ciento de los medicamentos patentados ayurvédicos manufacturados por la India contienen niveles tóxicos de metales pesados como plomo, mercurio y arsénico. Un estudio de 2015 de usuarios en Estados Unidos también encontró niveles elevados de plomo en sangre en el 40% de los probados. Otras preocupaciones son el uso de hierbas que contienen compuestos tóxicos y la falta de control de calidad en las instalaciones ayurvédicas. Los incidentes de intoxicación por metales pesados se han atribuido al uso de estos compuestos en los Estados Unidos. |
Energías sobrenaturales
Las bases de la creencia pueden incluir la creencia en la existencia de energías sobrenaturales no detectadas por la ciencia de la física, como en los biocampos, o la creencia en propiedades de las energías de la física que son inconsistentes con las leyes de la física, como en la medicina energética.
| Reclamaciones | Cuestiones | |
|---|---|---|
| Terapia de biocampo | Intended to influence energy fields that, it is purported, rode and penetrate the body. | Los defensores del escepticismo científico como Carl Sagan han descrito la falta de evidencia empírica para apoyar la existencia de los campos de energía puta en los que se predican estas terapias. |
| Bioelectrognetic terapia | Use campos electromagnéticos verificables, tales como campos pulsados, campos alternantes o corrientes directas de manera no convencional. | Afirma que los imanes pueden utilizarse para desafiar las leyes de la física para influir en la salud y las enfermedades. |
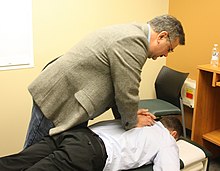
| Chiropractic | La manipulación espinal pretende tratar "subluxaciones vértebras" que se afirman para presionar a los nervios. | La quiropráctica se desarrolló en la creencia de que la manipulación de la columna afecta el flujo de una energía vital sobrenatural y afecta así la salud y la enfermedad. La subluxación vertebral es un concepto pseudocientífico y no se ha demostrado que exista. |
| Reiki | Los practicantes colocan sus palmas en el paciente cerca de Chakras que creen que son centros de energías sobrenaturales en la creencia de que estas energías sobrenaturales pueden transferir de las palmas del practicante para sanar al paciente. | Falta evidencia científica creíble. |
Remedios herbales y otras sustancias
Las prácticas basadas en sustancias usan sustancias que se encuentran en la naturaleza, como hierbas, alimentos, suplementos no vitamínicos y megavitaminas, productos animales y fúngicos y minerales, incluido el uso de estos productos en prácticas médicas tradicionales que también pueden incorporar otros métodos. Los ejemplos incluyen reclamos curativos para suplementos no vitamínicos, aceite de pescado, ácidos grasos Omega-3, glucosamina, equinácea, aceite de linaza y ginseng. La medicina herbal, o fitoterapia, incluye no solo el uso de productos vegetales, sino que también puede incluir el uso de productos animales y minerales. Se encuentra entre las ramas de la medicina alternativa de mayor éxito comercial e incluye las tabletas, los polvos y los elixires que se venden como "suplementos nutricionales". Se ha demostrado que solo un porcentaje muy pequeño de estos tiene alguna eficacia, y hay poca regulación en cuanto a los estándares y la seguridad de su contenido.
Religión, curación por fe y oración
| Reclamaciones | Cuestiones | |
|---|---|---|
| La fe cristiana sanando | Hay una intervención divina o espiritual en la curación. | Falta de pruebas para la eficacia. Resultados no deseados, como la muerte y la discapacidad, "han ocurrido cuando la curación de la fe fue elegida en lugar de atención médica por lesiones graves o enfermedades". Un estudio doble ciego de 2001 de 799 pacientes de cirugía coronaria de alta definición encontró que "la oración intercesoria no tuvo ningún efecto significativo en los resultados médicos después de la hospitalización en una unidad de cuidado coronario". |
Clasificación NCCIH
La agencia estadounidense NCCIH ha creado un sistema de clasificación para las ramas de la medicina alternativa y complementaria que las divide en cinco grandes grupos. Estos grupos se superponen y distinguen dos tipos de medicina energética: verdadera que involucra energía científicamente observable (incluida la magnetoterapia, la colorpuntura y la terapia de luz) y la putativa, que invoca energía física energía indetectable o no verificable. Ninguna de estas energías tiene evidencia que respalde que afectan el cuerpo de manera positiva o que promueva la salud.
- Sistemas médicos completos: Cortar más de uno de los otros grupos; ejemplos incluyen medicina tradicional china, naturopatía, homeopatía y ayurveda.
- Intervenciones del cuerpo mental: Explore la interconexión entre la mente, el cuerpo y el espíritu, bajo la premisa de que afectan "ambos funciones y síntomas". Una conexión entre mente y cuerpo es un hecho médico convencional, y esta clasificación no incluye terapias con función probada como la terapia conductual cognitiva.
- "Biología" prácticas basadas en: Use sustancias encontradas en la naturaleza como hierbas, alimentos, vitaminas y otras sustancias naturales. (Nota que como se usa aquí, "biología" sí no referencia a la ciencia de la biología, pero es un uso recién acuñado por NCCIH en la fuente primaria utilizada para este artículo. "Con base en biología" acuñado por NCCIH puede referirse a productos químicos de una fuente no biológica, como el uso de la plomo veneno en la medicina tradicional china, y a otras sustancias nobiológicas.)
- Prácticas manipulativas y basadas en el cuerpo: características de manipulación o movimiento de partes del cuerpo, como se hace en el trabajo corporal, la quiropráctica y la manipulación osteopática.
- Medicina energética: es un dominio que se ocupa de campos energéticos putantes y verificables:
- Las terapias de Biofield están destinadas a influir en los campos energéticos que se pretenden rodear y penetrar el cuerpo. Se ha refutado la existencia de esos campos energéticos.
- Las terapias basadas en bioelectrognetic utilizan campos electromagnéticos verificables, como campos pulsados, campos alternantes o corrientes directas de manera no científica.
Historia
La historia de la medicina alternativa puede referirse a la historia de un grupo de diversas prácticas médicas que se promovieron colectivamente como "medicina alternativa" a partir de la década de 1970, a la recopilación de historias individuales de miembros de ese grupo, o a la historia de las prácticas médicas occidentales que fueron etiquetadas como "prácticas irregulares" por el establecimiento médico occidental. Incluye las historias de la medicina complementaria y de la medicina integrativa. Antes de la década de 1970, los practicantes occidentales que no formaban parte del establecimiento médico cada vez más basado en la ciencia eran referidos como "practicantes irregulares" y eran descartados por el establecimiento médico por no ser científicos y por practicar la charlatanería. Hasta la década de 1970, la práctica irregular se marginó cada vez más como charlatanería y fraude, a medida que la medicina occidental incorporaba cada vez más métodos y descubrimientos científicos, y tenía un aumento correspondiente en el éxito de sus tratamientos. En la década de 1970, las prácticas irregulares se agruparon con prácticas tradicionales de culturas no occidentales y con otras prácticas no probadas o refutadas que no formaban parte de la biomedicina, y todo el grupo se comercializó y promovió colectivamente bajo la única expresión "medicina alternativa".
El uso de la medicina alternativa en Occidente comenzó a aumentar tras el movimiento de contracultura de la década de 1960, como parte del creciente movimiento de la nueva era de la década de 1970. Esto se debió a la comercialización masiva engañosa de la "medicina alternativa" siendo una "alternativa" efectiva a la biomedicina, cambiando las actitudes sociales sobre el no uso de productos químicos y desafiando el establecimiento y la autoridad de cualquier tipo, la sensibilidad para dar la misma medida a las creencias y prácticas de otras culturas (relativismo cultural), y la creciente frustración y desesperación de los pacientes sobre las limitaciones y los efectos secundarios de la medicina basada en la ciencia. Al mismo tiempo, en 1975, la Asociación Médica Estadounidense, que desempeñó un papel central en la lucha contra la charlatanería en los Estados Unidos, abolió su comité de charlatanería y cerró su Departamento de Investigación. Entre principios y mediados de la década de 1970, la expresión "medicina alternativa" entró en uso generalizado, y la expresión se comercializó en masa como una colección de "natural" y "alternativas" de tratamiento eficaces a la biomedicina basada en la ciencia. En 1983, la comercialización masiva de la "medicina alternativa" fue tan omnipresente que el British Medical Journal (BMJ) señaló "un flujo aparentemente interminable de libros, artículos y programas de radio y televisión que instan al público a las virtudes de los tratamientos (de medicina alternativa) que van desde la meditación hasta perforar un agujero". en el cráneo para dejar entrar más oxígeno".
Se informó que un análisis de las tendencias en la crítica de la medicina alternativa y complementaria (CAM) en cinco revistas médicas estadounidenses prestigiosas durante el período de reorganización dentro de la medicina (1965-1999) muestra que la profesión médica había respondido al crecimiento de CAM en tres fases, y que en cada fase, los cambios en el mercado médico habían influido en el tipo de respuesta en las revistas. Los cambios incluyeron licencias médicas relajadas, el desarrollo de la atención administrada, el aumento del consumismo y el establecimiento de la Oficina de Medicina Alternativa de EE. UU. (más tarde Centro Nacional de Medicina Complementaria y Alternativa, actualmente Centro Nacional de Salud Complementaria e Integrativa).
Educación médica
Principalmente como resultado de las reformas posteriores al Informe Flexner de 1910, la educación médica en las facultades de medicina establecidas en los EE. UU. generalmente no ha incluido la medicina alternativa como tema de enseñanza. Típicamente, su enseñanza se basa en la práctica actual y el conocimiento científico sobre: anatomía, fisiología, histología, embriología, neuroanatomía, patología, farmacología, microbiología e inmunología. Facultades de medicina' la enseñanza incluye temas como la comunicación médico-paciente, la ética, el arte de la medicina y el razonamiento clínico complejo (toma de decisiones médicas). Escribiendo en 2002, Snyderman y Weil comentaron que a principios del siglo XX el modelo Flexner había ayudado a crear el centro de salud académico del siglo XX, en el que la educación, la investigación y la práctica eran inseparables. Si bien esto había mejorado mucho la práctica médica al definir con mayor certeza la base fisiopatológica de la enfermedad, un enfoque único en lo fisiopatológico había desviado gran parte de la medicina estadounidense convencional de las condiciones clínicas que no se entendían bien en términos mecánicos y no se trataban de manera efectiva. por terapias convencionales.
Para 2001, al menos 75 de las 125 facultades de medicina de los EE. UU. ofrecían algún tipo de capacitación en CAM. Excepcionalmente, la Escuela de Medicina de la Universidad de Maryland, Baltimore, incluye un instituto de investigación en medicina integrativa (entidad miembro de la Colaboración Cochrane). Las facultades de medicina son responsables de otorgar títulos médicos, pero un médico normalmente no puede ejercer legalmente la medicina hasta que obtenga la licencia de la autoridad del gobierno local. Los médicos con licencia en los EE. UU. que han asistido a una de las escuelas de medicina establecidas allí generalmente se han graduado como Doctores en Medicina (MD). Todos los estados requieren que los solicitantes de la licencia de MD sean graduados de una escuela de medicina aprobada y completen el Examen de Licencia Médica de los Estados Unidos (USMLE).
Eficacia
Existe un consenso científico general de que las terapias alternativas carecen de la validación científica necesaria y su eficacia no se ha probado o se ha refutado. Muchas de las afirmaciones sobre la eficacia de las medicinas alternativas son controvertidas, ya que la investigación sobre ellas suele ser de baja calidad y metodológicamente defectuosa. El sesgo de publicación selectivo, las marcadas diferencias en la calidad y la estandarización del producto, y algunas empresas que hacen afirmaciones sin fundamento ponen en duda las afirmaciones de eficacia de ejemplos aislados en los que existe evidencia de terapias alternativas.
The Scientific Review of Alternative Medicine señala confusiones en la población general: una persona puede atribuir el alivio sintomático a una terapia que de otro modo sería ineficaz solo porque está tomando algo (el efecto placebo); la recuperación natural o la naturaleza cíclica de una enfermedad (la falacia de la regresión) se atribuye erróneamente a la toma de una medicina alternativa; una persona que no ha sido diagnosticada con medicina basada en la ciencia puede que nunca haya tenido originalmente una enfermedad verdadera diagnosticada como una categoría de enfermedad alternativa.
Edzard Ernst caracterizó la evidencia de muchas técnicas alternativas como débil, inexistente o negativa y en 2011 publicó su estimación de que alrededor del 7,4 % se basaba en "evidencia sólida", aunque cree que puede ser una sobreestimación. Ernst concluyó que el 95 % de las terapias alternativas que él y su equipo estudiaron, incluidas la acupuntura, la medicina herbal, la homeopatía y la reflexología, son "estadísticamente indistinguibles de los tratamientos con placebo", pero también cree que hay algo que las terapias convencionales los médicos pueden aprender útilmente de los quiroprácticos y homeópatas: este es el valor terapéutico del efecto placebo, uno de los fenómenos más extraños de la medicina.
En 2003, un proyecto financiado por los CDC identificó 208 pares de condiciones y tratamientos, de los cuales el 58 % había sido estudiado por al menos un ensayo controlado aleatorio (RCT) y el 23 % había sido evaluado con un metanálisis. Según un libro de 2005 de un panel del Instituto de Medicina de EE. UU., la cantidad de ECA centrados en CAM ha aumentado drásticamente.
A partir de 2005, la Biblioteca Cochrane tenía 145 revisiones sistemáticas Cochrane relacionadas con CAM y 340 revisiones sistemáticas no Cochrane. Dos lectores realizaron un análisis de las conclusiones de sólo las 145 revisiones Cochrane. En el 83% de los casos, los lectores estuvieron de acuerdo. En el 17% en el que no estaban de acuerdo, un tercer lector estuvo de acuerdo con uno de los lectores iniciales para establecer una calificación. Estos estudios encontraron que, para la CAM, el 38,4% concluyó efecto positivo o posiblemente positivo (12,4%), el 4,8% concluyó sin efecto, el 0,7% concluyó efecto nocivo y el 56,6% concluyó evidencia insuficiente. Una evaluación de los tratamientos convencionales encontró que el 41,3% concluyó un efecto positivo o posiblemente positivo, el 20% concluyó que no hubo efecto, el 8,1% concluyó efectos nocivos netos y el 21,3% concluyó evidencia insuficiente. Sin embargo, la revisión de CAM usó la base de datos Cochrane de 2004 más desarrollada, mientras que la revisión convencional usó la base de datos Cochrane inicial de 1998.
Las terapias alternativas no "complementan" (mejorar el efecto de, o mitigar los efectos secundarios de) tratamiento médico funcional. Las interacciones significativas entre medicamentos causadas por terapias alternativas pueden tener un impacto negativo en el tratamiento funcional al hacer que los medicamentos recetados sean menos efectivos, como la interferencia de las preparaciones a base de hierbas con la warfarina.
Al igual que con las terapias, medicamentos e intervenciones convencionales, puede ser difícil probar la eficacia de la medicina alternativa en ensayos clínicos. En los casos en que ya se dispone de un tratamiento establecido y efectivo para una afección, la Declaración de Helsinki establece que negar dicho tratamiento no es ético en la mayoría de las circunstancias. El uso del tratamiento estándar de atención además de una técnica alternativa que se está probando puede producir resultados confusos o difíciles de interpretar.
El investigador del cáncer Andrew J. Vickers ha declarado:
Contrariamente a la escritura muy popular y científica, muchos tratamientos alternativos de cáncer han sido investigados en ensayos clínicos de buena calidad, y se ha demostrado que son ineficaces. La etiqueta "no probada" es inapropiada para tales terapias; es el momento de afirmar que muchas terapias de cáncer alternativas han sido "desprobadas".
Mecanismo de efecto percibido
Cualquier cosa clasificada como medicina alternativa por definición no tiene un efecto curativo o médico comprobado. Sin embargo, existen diferentes mecanismos a través de los cuales se puede percibir que "funciona". El denominador común de estos mecanismos es que los efectos se atribuyen erróneamente al tratamiento alternativo.

a) Curso natural malinterpretado – el individuo mejora sin tratamiento.
b) Efecto del placebo o efecto de tratamiento falso – un individuo recibe "terapia alternativa" y está convencido de que ayudará. La convicción los hace más propensos a mejorar.
c) Efecto de nocebo – un individuo está convencido de que el tratamiento estándar no funcionará, y que las terapias alternativas funcionarán. Esto disminuye el tratamiento estándar de probabilidad funcionará, mientras que el efecto placebo de los restos "alternativos".
d) Sin efectos adversos – El tratamiento estándar se reemplaza con tratamiento "alternativo", deshacerse de efectos adversos, pero también de mejora.
e) Interferencias – El tratamiento estándar es "complementado" con algo que interfiere con su efecto. Esto puede causar un efecto peor, pero también disminuir (o incluso aumentar) efectos secundarios, que pueden ser interpretados como "ayudar". Los investigadores, como epidemiólogos, estadísticos clínicos y farmacéuticos, utilizan ensayos clínicos para revelar tales efectos, permitiendo a los médicos ofrecer una solución terapéutica mejor conocida para trabajar. Los "tratamientos alternativos" a menudo se niegan a usar ensayos o hacen que sea deliberadamente difícil hacerlo.
Efecto placebo
Un placebo es un tratamiento sin valor terapéutico previsto. Un ejemplo de un placebo es una píldora inerte, pero puede incluir intervenciones más dramáticas como una cirugía simulada. El efecto placebo es el concepto de que los pacientes percibirán una mejoría después de ser tratados con un tratamiento inerte. Lo opuesto al efecto placebo es el efecto nocebo, cuando los pacientes que esperan que un tratamiento sea dañino, percibirán efectos dañinos después de tomarlo.
Los placebos no tienen un efecto físico sobre las enfermedades ni mejoran los resultados generales, pero los pacientes pueden informar mejoras en los resultados subjetivos, como el dolor y las náuseas. Un estudio de 1955 sugirió que una parte sustancial del impacto de un medicamento se debía al efecto placebo. Sin embargo, las reevaluaciones encontraron que el estudio tenía una metodología defectuosa. Esta y otras revisiones modernas sugieren que también se deben considerar otros factores como la recuperación natural y el sesgo de notificación.
Todos estos son motivos por los que se puede acreditar que las terapias alternativas mejoran la condición de un paciente aunque el efecto objetivo sea inexistente o incluso dañino. David Gorski argumenta que los tratamientos alternativos deben tratarse como un placebo, en lugar de como una medicina. Casi ninguno ha funcionado significativamente mejor que un placebo en ensayos clínicos. Además, la desconfianza hacia la medicina convencional puede hacer que los pacientes experimenten el efecto nocebo cuando toman medicamentos efectivos.
Regresión a la media
Un paciente que recibe un tratamiento inerte puede reportar mejoras posteriores que no provocó. Asumir que fue la causa sin evidencia es un ejemplo de la falacia de regresión. Esto puede deberse a una recuperación natural de la enfermedad o a una fluctuación en los síntomas de una afección a largo plazo. El concepto de regresión hacia la media implica que es más probable que un resultado extremo sea seguido por un resultado menos extremo.
Otros factores
También hay razones por las que un grupo de tratamiento con placebo puede superar a un grupo de "ningún tratamiento" grupo en una prueba que no están relacionados con la experiencia de un paciente. Estos incluyen pacientes que informan resultados más favorables de lo que realmente sintieron debido a la cortesía o la 'subordinación experimental', el sesgo del observador y la redacción engañosa de las preguntas. En su revisión sistemática de estudios sobre placebos de 2010, Asbjørn Hróbjartsson y Peter C. Gøtzsche escribieron que "incluso si no hubiera un efecto real del placebo, uno esperaría registrar diferencias entre los grupos de placebo y sin tratamiento debido al sesgo asociado con falta de cegamiento." Las terapias alternativas también pueden acreditarse por la mejora percibida a través de la disminución del uso o el efecto del tratamiento médico y, por lo tanto, la disminución de los efectos secundarios o los efectos nocebo hacia el tratamiento estándar.
Uso y regulación
Apelación
Los profesionales de la medicina complementaria generalmente discuten y aconsejan a los pacientes sobre las terapias alternativas disponibles. Los pacientes a menudo expresan interés en las terapias complementarias de mente y cuerpo porque ofrecen un enfoque no farmacológico para tratar algunas afecciones de salud.
Además de los fundamentos socioculturales de la popularidad de la medicina alternativa, existen varios problemas psicológicos que son fundamentales para su crecimiento, en particular los efectos psicológicos, como la voluntad de creer, los sesgos cognitivos que ayudan a mantener la autoestima y promover el funcionamiento social armonioso, y la falacia post hoc, ergo propter hoc.
Mercadotecnia
La medicina alternativa es una industria rentable con grandes gastos de publicidad en los medios. En consecuencia, las prácticas alternativas a menudo se describen de manera positiva y se comparan favorablemente con las "grandes farmacéuticas".
La popularidad de los productos complementarios & la medicina alternativa (CAM) puede estar relacionada con otros factores que Edzard Ernst mencionó en una entrevista en The Independent:
¿Por qué es tan popular? Ernst culpa a los proveedores, clientes y médicos cuyo descuido, dice, ha creado la apertura en la que los terapeutas alternativos han pisado. "Se dice mentira a la gente. Hay 40 millones de sitios web y 39.9 millones de mentiras, a veces mentiras indignantes. Malditos pacientes de cáncer, que se alientan no sólo a pagar su último centavo sino a ser tratados con algo que acorta sus vidas". Al mismo tiempo, la gente es gullible. Necesita que la industria tenga éxito. No me hace popular con el público, pero es la verdad.
Paul Offit propuso que "la medicina alternativa se convierta en charlatanería" de cuatro maneras: recomendando en contra de las terapias convencionales que son útiles, promoviendo terapias potencialmente dañinas sin la advertencia adecuada, drenando a los pacientes' cuentas bancarias, o promoviendo el "pensamiento mágico". La promoción de la medicina alternativa se ha calificado de peligrosa y poco ética.
Factores sociales
Los autores han especulado sobre las razones socioculturales y psicológicas del atractivo de las medicinas alternativas entre la minoría que las usa en lugar de la medicina convencional. Hay varias razones socioculturales para el interés en estos tratamientos centrados en el bajo nivel de alfabetización científica entre el público en general y un aumento concomitante de las actitudes anticientíficas y el misticismo de la nueva era. Relacionado con esto, está la comercialización vigorosa de afirmaciones extravagantes por parte de la comunidad médica alternativa combinada con un escrutinio inadecuado de los medios y ataques a los críticos. La medicina alternativa es criticada por aprovecharse de los miembros menos afortunados de la sociedad.
También hay un aumento en las teorías de conspiración hacia la medicina convencional y las compañías farmacéuticas, la desconfianza hacia las figuras de autoridad tradicionales, como el médico, y una aversión hacia los métodos de administración actuales de la biomedicina científica, todo lo cual ha llevado a los pacientes a buscar medicina alternativa para tratar una variedad de dolencias. Muchos pacientes no tienen acceso a la medicina contemporánea, debido a la falta de seguro médico público o privado, lo que los lleva a buscar medicina alternativa de menor costo. Los médicos también están comercializando agresivamente la medicina alternativa para beneficiarse de este mercado.
Los pacientes pueden tener aversión a los efectos secundarios dolorosos, desagradables y, a veces, peligrosos de los tratamientos biomédicos. Los tratamientos para enfermedades graves como el cáncer y la infección por VIH tienen efectos secundarios importantes y bien conocidos. Incluso los medicamentos de bajo riesgo, como los antibióticos, pueden causar reacciones anafilácticas potencialmente mortales en muy pocas personas. Muchos medicamentos pueden causar síntomas menores pero molestos, como tos o malestar estomacal. En todos estos casos, los pacientes pueden buscar terapias alternativas para evitar los efectos adversos de los tratamientos convencionales.
Prevalencia de uso
Según investigaciones recientes, la creciente popularidad de la CAM debe explicarse por convicciones morales o elecciones de estilo de vida más que por razonamiento económico.
En los países en desarrollo, el acceso a los medicamentos esenciales está severamente restringido por la falta de recursos y la pobreza. Los remedios tradicionales, que a menudo se asemejan mucho a los remedios alternativos o forman la base de ellos, pueden comprender la atención primaria de la salud o integrarse en el sistema de atención de la salud. En África, la medicina tradicional se utiliza para el 80 % de la atención primaria de la salud, y en los países en desarrollo en su conjunto, más de un tercio de la población carece de acceso a los medicamentos esenciales.
En América Latina, las desigualdades contra las comunidades BIPOC las mantienen atadas a sus prácticas tradicionales y, por lo tanto, a menudo son estas comunidades las que constituyen la mayoría de los usuarios de medicina alternativa. Las actitudes racistas hacia ciertas comunidades les impiden acceder a modos de atención más urbanizados. En un estudio que evaluó el acceso a la atención en comunidades rurales de América Latina, se encontró que la discriminación es una gran barrera para la capacidad de los ciudadanos para acceder a la atención; más específicamente, las mujeres indígenas y afrodescendientes y las familias de bajos ingresos resultaron especialmente perjudicadas. Tal exclusión exacerba las desigualdades que ya enfrentan las minorías en América Latina. Constantemente excluidas de muchos sistemas de atención occidentalizados por razones socioeconómicas y de otro tipo, las comunidades de color de bajos ingresos a menudo recurren a la medicina tradicional para recibir atención, ya que ha demostrado ser confiable para ellos durante generaciones.
Algunos han propuesto adoptar un sistema de premios para premiar la investigación médica. Sin embargo, existe financiación pública para la investigación. En EE. UU., aumentar la financiación de la investigación en medicina alternativa es el objetivo del Centro Nacional de Medicina Complementaria y Alternativa (NCCAM) de EE. UU. El NCCAM ha gastado más de 2500 millones de dólares en este tipo de investigación desde 1992 y esta investigación no ha demostrado la eficacia de las terapias alternativas. La organización hermana del NCCAM en la Oficina de Medicina Complementaria y Alternativa del Cáncer del NIC otorga subvenciones de alrededor de $105 millones cada año. Probar medicina alternativa que no tiene una base científica se ha llamado un desperdicio de los escasos recursos de investigación.
Que la medicina alternativa ha ido en aumento "en países donde la ciencia occidental y el método científico generalmente se aceptan como los cimientos principales para el cuidado de la salud, y 'basada en evidencia' la práctica es el paradigma dominante" fue descrito como un "enigma" en el Diario Médico de Australia. Una revisión sistemática de 15 años publicada en 2022 sobre la aceptación y el uso global de CAM entre especialistas médicos encontró una aceptación general de CAM en un 52 % y un uso general en un 45 %.
En los Estados Unidos
En los Estados Unidos, la Ley de Prevención y Tratamiento del Abuso Infantil (CAPTA) de 1974 requería que los estados recibieran dinero federal, tenían que otorgar exenciones religiosas a las leyes de abuso y negligencia infantil con respecto a las prácticas de curación basadas en la religión. Treinta y un estados tienen exenciones religiosas por abuso infantil.
El uso de la medicina alternativa en los EE. UU. ha aumentado, con un aumento del 50 por ciento en los gastos y un aumento del 25 por ciento en el uso de terapias alternativas entre 1990 y 1997 en Estados Unidos. Según una encuesta nacional realizada en 2002, "36 por ciento de los adultos estadounidenses mayores de 18 años usan alguna forma de medicina complementaria y alternativa". Los estadounidenses gastan muchos miles de millones en las terapias anualmente. La mayoría de los estadounidenses utilizaron CAM para tratar y/o prevenir afecciones musculoesqueléticas u otras afecciones asociadas con dolor crónico o recurrente. En Estados Unidos, las mujeres eran más propensas que los hombres a usar CAM, con la mayor diferencia en el uso de terapias de mente y cuerpo, incluida la oración específicamente por razones de salud. En 2008, más del 37 % de los hospitales estadounidenses ofrecían terapias alternativas, frente al 27 % en 2005 y al 25 % en 2004. Más del 70 % de los hospitales que ofrecían CAM estaban en áreas urbanas.
Una encuesta de estadounidenses encontró que el 88 por ciento pensaba que "existen algunas buenas maneras de tratar enfermedades que la ciencia médica no reconoce". El uso de imanes fue la herramienta más común en la medicina energética en los Estados Unidos, y entre los usuarios, el 58 por ciento lo describió como al menos "algo científico", cuando no es del todo científico. En 2002, al menos el 60 por ciento de las facultades de medicina de EE. UU. dedicaron al menos algún tiempo de clase a la enseñanza de terapias alternativas. "Toque terapéutico" se enseñó en más de 100 colegios y universidades en 75 países antes de que la práctica fuera desacreditada por un niño de nueve años para un proyecto de ciencia escolar.
Prevalencia de uso de terapias específicas
Las terapias de MCA más comunes utilizadas en los EE. UU. en 2002 fueron la oración (45 %), la herboristería (19 %), la meditación respiratoria (12 %), la meditación (8 %), la medicina quiropráctica (8 %), el yoga (5 –6 %), trabajo corporal (5 %), terapia dietética (4 %), relajación progresiva (3 %), megavitaminaterapia (3 %) y Visualización (2 %)
En Gran Bretaña, las terapias alternativas utilizadas con mayor frecuencia fueron la técnica de Alexander, la aromaterapia, Bach y otros remedios florales, terapias de trabajo corporal que incluyen masajes, terapias de asesoramiento para el estrés, hipnoterapia, meditación, reflexología, Shiatsu, medicina ayurvédica, medicina nutricional y yoga.. Los remedios de la medicina ayurvédica se basan principalmente en plantas con algún uso de materiales animales. Las preocupaciones de seguridad incluyen el uso de hierbas que contienen compuestos tóxicos y la falta de control de calidad en las instalaciones ayurvédicas.
Según el Servicio Nacional de Salud (Inglaterra), las medicinas complementarias y alternativas (CAM) más utilizadas respaldadas por el NHS en el Reino Unido son: acupuntura, aromaterapia, quiropráctica, homeopatía, masajes, osteopatía e hipnoterapia clínica.
En cuidados paliativos
Las terapias complementarias a menudo se usan en cuidados paliativos o por profesionales que intentan controlar el dolor crónico en los pacientes. La medicina integrativa se considera más aceptable en el enfoque interdisciplinario utilizado en los cuidados paliativos que en otras áreas de la medicina. "Desde sus primeras experiencias de atención a los moribundos, los cuidados paliativos dieron por sentada la necesidad de situar los valores del paciente y los hábitos de estilo de vida en el centro de cualquier diseño y prestación de atención de calidad al final de la vida. Si el paciente deseaba terapias complementarias, y siempre que dichos tratamientos brindaran apoyo adicional y no pusieran en peligro al paciente, se consideraron aceptables." Las intervenciones no farmacológicas de la medicina complementaria pueden emplear intervenciones mente-cuerpo diseñadas para "reducir el dolor y los trastornos del estado de ánimo concomitantes y aumentar la calidad de vida".
Regulación
El lobby de la medicina alternativa ha presionado con éxito para que las terapias alternativas estén sujetas a mucha menos regulación que la medicina convencional. Algunas profesiones de medicina complementaria/tradicional/alternativa, como la quiropráctica, han logrado una regulación completa en América del Norte y otras partes del mundo y están reguladas de manera similar a la que rige la medicina basada en la ciencia. Por el contrario, otros enfoques pueden estar parcialmente reconocidos y otros no tienen ningún tipo de regulación. En algunos casos, se permite la promoción de terapias alternativas cuando no hay ningún efecto demostrable, solo una tradición de uso. A pesar de las leyes que hacen que sea ilegal comercializar o promover terapias alternativas para su uso en el tratamiento del cáncer, muchos médicos las promueven.
La regulación y la autorización de la medicina alternativa varían mucho de un país a otro y de un estado a otro. En Austria y Alemania, la medicina alternativa y complementaria está principalmente en manos de médicos con MD, y la mitad o más de los médicos alternativos estadounidenses son MD con licencia. En Alemania, las hierbas están estrictamente reguladas: la mitad son prescritas por médicos y cubiertas por un seguro médico.
Los organismos gubernamentales de EE. UU. y otros lugares han publicado información u orientación sobre la medicina alternativa. La Administración de Drogas y Alimentos de los EE. UU. (FDA) ha emitido advertencias en línea para los consumidores sobre el fraude de medicamentos para la salud. Esto incluye una sección sobre el fraude de la medicina alternativa, como una advertencia de que los productos ayurvédicos generalmente no han sido aprobados por la FDA antes de su comercialización.
Riesgos y problemas
Resultados negativos
Según el Instituto de Medicina, el uso de técnicas médicas alternativas puede provocar varios tipos de daños:
- "Daño económico, que resulta en la pérdida monetaria pero no presenta ningún peligro para la salud."
- "Daño indirecto, que da lugar a un retraso en el tratamiento adecuado, o en expectativas irrazonables que desalienten a los pacientes y sus familias de aceptar y tratar eficazmente sus condiciones médicas";
- "Daño directo, que resulta en el resultado negativo del paciente."
Interacciones con fármacos convencionales
Las formas de medicina alternativa que son biológicamente activas pueden ser peligrosas incluso cuando se usan junto con la medicina convencional. Los ejemplos incluyen terapia de inmunoaumento, cartílago de tiburón, terapia de biorresonancia, terapias de oxígeno y ozono y terapia de potenciación de insulina. Algunos remedios a base de hierbas pueden causar interacciones peligrosas con los medicamentos de quimioterapia, la radioterapia o los anestésicos durante la cirugía, entre otros problemas. Un ejemplo de estos peligros fue informado por el profesor asociado Alastair MacLennan de la Universidad de Adelaida, Australia, con respecto a una paciente que casi muere desangrada en la mesa de operaciones después de no mencionar que había estado tomando medicamentos "naturales" pociones para "desarrollar su fuerza" antes de la operación, incluido un poderoso anticoagulante que casi le causa la muerte.
Para ABC Online, MacLennan también da otro posible mecanismo:
Y por último hay el cinismo, la desilusión y la depresión que algunos pacientes obtienen de pasar de una medicina alternativa a la siguiente, y encuentran después de tres meses el efecto placebo se desgasta, y están decepcionados y se trasladan al siguiente, y están desilusionados y desilusionados, y eso puede crear depresión y hacer el eventual tratamiento del paciente con cualquier cosa efectiva difícil, porque es posible que no se vea el cumplimiento, porque a menudo.
Efectos secundarios
Los tratamientos convencionales están sujetos a pruebas para detectar efectos secundarios no deseados, mientras que las terapias alternativas, en general, no están sujetas a dichas pruebas en absoluto. Cualquier tratamiento, ya sea convencional o alternativo, que tenga un efecto biológico o psicológico en un paciente también puede tener efectos secundarios biológicos o psicológicos peligrosos. Los intentos de refutar este hecho con respecto a las terapias alternativas a veces utilizan la falacia apelación a la naturaleza, es decir, "lo que es natural no puede ser dañino". Los grupos específicos de pacientes, como los pacientes con insuficiencia hepática o renal, son más susceptibles a los efectos secundarios de los remedios alternativos.
Una excepción al pensamiento normal sobre los efectos secundarios es la homeopatía. Desde 1938, la FDA ha regulado los productos homeopáticos de "varias formas significativamente diferentes a las de otros medicamentos". Las preparaciones homeopáticas, denominadas "remedios", están extremadamente diluidas, a menudo mucho más allá del punto en el que es probable que quede una sola molécula del ingrediente activo original (y posiblemente tóxico). Por lo tanto, se consideran seguros en ese sentido, pero "sus productos están exentos de los requisitos de buenas prácticas de fabricación relacionados con la fecha de vencimiento y de las pruebas de identidad y concentración del producto terminado", y su concentración de alcohol puede ser mucho mayor. de lo permitido en las drogas convencionales.
Retraso en el tratamiento
La medicina alternativa puede disuadir a las personas de recibir el mejor tratamiento posible. Aquellos que han experimentado o percibido el éxito con una terapia alternativa para una dolencia menor pueden estar convencidos de su eficacia y persuadidos de extrapolar ese éxito a alguna otra terapia alternativa para una enfermedad más grave, posiblemente mortal. Por esta razón, los críticos argumentan que las terapias que se basan en el efecto placebo para definir el éxito son muy peligrosas. Según el periodista de salud mental Scott Lilienfeld en 2002, "las prácticas de salud mental no validadas o sin apoyo científico pueden hacer que las personas renuncien a tratamientos efectivos". y se refiere a esto como costo de oportunidad. Las personas que gastan grandes cantidades de tiempo y dinero en tratamientos ineficaces pueden quedarse con muy poco de cualquiera de ellos y pueden perder la oportunidad de obtener tratamientos que podrían ser más útiles. En resumen, incluso los tratamientos inocuos pueden producir resultados negativos indirectamente. Entre 2001 y 2003, cuatro niños murieron en Australia porque sus padres eligieron medicinas y dietas naturopáticas, homeopáticas u otras alternativas ineficaces en lugar de terapias convencionales.
Las "curas" no convencionales del cáncer
Siempre se han ofrecido "muchas terapias fuera de los centros convencionales de tratamiento del cáncer y basadas en teorías que no se encuentran en la biomedicina. Estas curas alternativas contra el cáncer a menudo se han descrito como 'no probadas' lo que sugiere que no se han realizado ensayos clínicos apropiados y que se desconoce el valor terapéutico del tratamiento." Sin embargo, "muchos tratamientos alternativos contra el cáncer se han investigado en ensayos clínicos de buena calidad y se ha demostrado que son ineficaces.... La etiqueta 'no probada' es inapropiado para dichas terapias; es hora de afirmar que muchas terapias alternativas contra el cáncer han sido 'refutadas'."
Edzard Ernst ha declarado:
cualquier cura de cáncer alternativo es falso por definición. Nunca habrá una cura alternativa para el cáncer. ¿Por qué? Porque si algo parecía prometedor a mitad de camino, entonces la oncología convencional lo escrutinie, y si hay algo para ella, se convertiría en corriente casi automáticamente y muy rápidamente. Todas las curativas "reparaciones de cáncer alternativo" se basan en falsas afirmaciones, son falsas, y, diría, incluso criminales.
Rechazo de la ciencia
No hay medicina alternativa. Sólo hay medicina científicamente probada, basada en evidencia apoyada por datos sólidos o medicamentos no probados, para los cuales falta evidencia científica.
—P.B. Fontanarosa, Journal of the American Medical Association (1998)
La medicina complementaria y alternativa (CAM) no está tan bien investigada como la medicina convencional, que se somete a una intensa investigación antes de su lanzamiento al público. Los practicantes de la medicina basada en la ciencia también descartan prácticas y tratamientos cuando se muestran ineficaces, mientras que los practicantes alternativos no lo hacen. La financiación para la investigación también es escasa, lo que dificulta realizar más investigaciones sobre la eficacia de la CAM. La mayoría de los fondos para CAM son financiados por agencias gubernamentales. Las investigaciones propuestas para CAM son rechazadas por la mayoría de las agencias de financiación privadas porque los resultados de la investigación no son confiables. La investigación de CAM tiene que cumplir con ciertos estándares de los comités de ética de la investigación, que la mayoría de los investigadores de CAM encuentran casi imposible de cumplir. Incluso con la poca investigación realizada al respecto, no se ha demostrado que la CAM sea efectiva. Los profesionales de CAM citarán los estudios que se han realizado en un intento de reclamar una base científica. Estos estudios tienden a tener una variedad de problemas, como muestras pequeñas, varios sesgos, diseño de investigación deficiente, falta de controles, resultados negativos, etc. Incluso aquellos con resultados positivos pueden explicarse mejor como resultados de falsos positivos debido al sesgo y al ruido. datos.
La medicina alternativa puede conducir a una falsa comprensión del cuerpo y del proceso de la ciencia. Steven Novella, neurólogo de la Facultad de Medicina de Yale, escribió que los estudios financiados por el gobierno sobre la integración de técnicas de medicina alternativa en la corriente principal se "utilizan para dar una apariencia de legitimidad a tratamientos que no lo son". Marcia Angell consideró que los críticos sentían que las prácticas de atención médica deben clasificarse únicamente en función de la evidencia científica, y si un tratamiento se ha probado rigurosamente y se ha encontrado que es seguro y efectivo, la medicina basada en la ciencia lo adoptará independientemente de que se considere "alternativo& #34; para empezar. Es posible que un método cambie de categoría (probado frente a no probado), en función de un mayor conocimiento de su eficacia o falta de ella. Los partidarios destacados de esta posición son George D. Lundberg, ex editor del Journal of the American Medical Association (JAMA) y editor interino de la revista. jefe Phil Fontanarosa.
Escribiendo en 1999 en CA: A Cancer Journal for Clinicians, Barrie R. Cassileth mencionó una carta de 1997 al Subcomité de Salud Pública y Seguridad del Senado de EE. UU., que había deplorado la falta de pensamiento crítico y conocimiento científico. rigor en la investigación apoyada por la OAM, había sido firmado por cuatro premios Nobel y otros científicos destacados. (Esto fue apoyado por los Institutos Nacionales de Salud (NIH).)
En marzo de 2009, un redactor del The Washington Post informó que el inminente debate nacional sobre la ampliación del acceso a la atención médica, la mejora de la práctica médica y el ahorro de dinero le estaba dando a un grupo de científicos una oportunidad para proponer cerrar el Centro Nacional de Medicina Complementaria y Alternativa. Citaron a uno de estos científicos, Steven Salzberg, investigador del genoma y biólogo computacional de la Universidad de Maryland, diciendo: "Una de nuestras preocupaciones es que los NIH están financiando la pseudociencia". Señalaron que la gran mayoría de los estudios se basaron en malentendidos fundamentales de la fisiología y la enfermedad, y habían mostrado poco o ningún efecto.
Escritores como Carl Sagan, un destacado astrofísico, defensor del escepticismo científico y autor de El mundo encantado por los demonios: la ciencia como una vela en la oscuridad (1996), han criticado la falta de evidencia empírica para apoyar la existencia de los campos de energía putativos en los que se basan estas terapias.
Sampson también ha señalado que CAM toleraba la contradicción sin una razón y un experimento exhaustivos. Barrett ha señalado que existe una política en los NIH de nunca decir que algo no funciona, solo que una versión o dosis diferente podría dar resultados diferentes. Barrett también expresó su preocupación de que, solo porque algunas "alternativas" tienen mérito, se da la impresión de que los demás merecen igual consideración y respeto aunque la mayoría no valen nada, ya que todos están clasificados bajo el mismo rubro de medicina alternativa.
Algunos críticos de la medicina alternativa se centran en el fraude sanitario, la desinformación y la charlatanería como problemas de salud pública, en particular Wallace Sampson y Paul Kurtz, fundadores de Scientific Review of Alternative Medicine y Stephen Barrett, cofundador del Consejo Nacional contra el Fraude en Salud. y webmaster de Quackwatch. Los motivos para oponerse a la medicina alternativa incluyen que:
- Por lo general se basa en la religión, la tradición, la superstición, la creencia en energías sobrenaturales, la pseudociencia, los errores en el razonamiento, la propaganda o el fraude.
- Las terapias alternativas normalmente carecen de cualquier validación científica, y su eficacia no está demostrada o desaprobada.
- Los tratamientos no forman parte del sistema de salud convencional basado en la ciencia.
- La investigación sobre medicina alternativa es frecuentemente de baja calidad y metodológicamente imperfecta.
- Cuando las terapias alternativas han reemplazado la medicina convencional basada en la ciencia, incluso con los medicamentos alternativos más seguros, la falta de uso o la demora en el uso de medicamentos basados en la ciencia convencional ha causado muertes.
- Los métodos pueden incorporarse o basarse en la medicina tradicional, el conocimiento popular, las creencias espirituales, la ignorancia o el malentendido de principios científicos, errores en el razonamiento o enfoques recién concebidos que pretenden sanar.
Muchos tratamientos médicos alternativos no son patentables, lo que puede conducir a una menor financiación de la investigación por parte del sector privado. Además, en la mayoría de los países, las terapias alternativas (a diferencia de los productos farmacéuticos) se pueden comercializar sin ninguna prueba de eficacia, lo que también constituye un desincentivo para que los fabricantes financien la investigación científica.
El biólogo evolutivo inglés Richard Dawkins, en su libro de 2003 A Devil's Chaplain, definió la medicina alternativa como un "conjunto de prácticas que no pueden ser probadas, se niegan a ser probadas, o reprueba constantemente las pruebas." Dawkins argumentó que si se demuestra que una técnica es efectiva en ensayos realizados correctamente, deja de ser alternativa y simplemente se convierte en medicina.
La CAM también suele estar menos regulada que la medicina convencional. Existen preocupaciones éticas sobre si las personas que realizan CAM tienen el conocimiento adecuado para tratar a los pacientes. La CAM a menudo la realizan personas que no son médicos y que no operan con las mismas leyes de licencias médicas que rigen la medicina convencional, y a menudo se describe como un problema de no maleficencia.
Según dos escritores, Wallace Sampson y K. Butler, el marketing es parte del entrenamiento requerido en la medicina alternativa, y los métodos de propaganda en la medicina alternativa se remontan a los usados por Hitler y Goebels en su promoción de la pseudociencia en la medicina..
En noviembre de 2011, Edzard Ernst afirmó que "el nivel de desinformación sobre la medicina alternativa ha llegado al punto en que se ha vuelto peligrosa y poco ética". Hasta ahora, la medicina alternativa se ha mantenido como una zona libre de ética. Es hora de cambiar esto."
Conflictos de interés
Algunos comentaristas han dicho que se debe prestar especial atención al tema de los conflictos de interés en la medicina alternativa. Edzard Ernst ha dicho que la mayoría de los investigadores de medicina alternativa corren el riesgo de tener un "sesgo unidireccional". debido a una creencia generalmente acrítica en el tema elegido. Ernst cita como evidencia el fenómeno por el cual el 100% de una muestra de ensayos de acupuntura originarios de China tuvo conclusiones positivas. David Gorski contrasta la medicina basada en la evidencia, en la que los investigadores intentan refutar hipótesis, con lo que él dice que es la práctica frecuente en la investigación basada en la pseudociencia, de esforzarse por confirmar nociones preexistentes. Harriet Hall escribe que existe un contraste entre las circunstancias de los practicantes de la medicina alternativa y los científicos desinteresados: en el caso de la acupuntura, por ejemplo, un acupunturista tendría 'mucho que perder'. si la acupuntura fuera rechazada por la investigación; pero el escéptico desinteresado no perdería nada si se confirmaran sus efectos; más bien, su cambio de opinión mejoraría sus credenciales escépticas.
Uso de recursos sanitarios y de investigación
La investigación sobre terapias alternativas ha sido criticada por "desviar tiempo, dinero y otros recursos de investigación de líneas de investigación más fructíferas para seguir una teoría que no tiene base en la biología". El experto en métodos de investigación y autor de Snake Oil Science, R. Barker Bausell, ha declarado que "se ha vuelto políticamente correcto investigar tonterías". Una estadística comúnmente citada es que el Instituto Nacional de Salud de EE. UU. había gastado $ 2.5 mil millones en la investigación de terapias alternativas antes de 2009, y ninguna resultó efectiva.
Contenido relacionado
Hypericum perforatum
Ayahuasca
James tyler kent