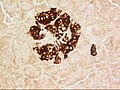
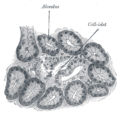
Islotes pancreáticos
Los islotes pancreáticos o islotes de Langerhans son las regiones del páncreas que contienen sus células endocrinas (productoras de hormonas), descubiertas en 1869 por el anatomista patológico alemán Paul Langerhans. Los islotes pancreáticos constituyen del 1 al 2% del volumen del páncreas y reciben del 10 al 15% de su flujo sanguíneo. Los islotes pancreáticos están dispuestos en rutas de densidad a lo largo del páncreas humano y son importantes en el metabolismo de la glucosa.
Estructura
Hay alrededor de 1 millón de islotes distribuidos por todo el páncreas de un humano adulto sano, cada uno de los cuales mide un promedio de aproximadamente 0,2 mm de diámetro.:928 Cada islote está separado del tejido pancreático circundante. por una cápsula delgada de tejido conectivo fibroso que se continúa con el tejido conectivo fibroso que se entreteje en el resto del páncreas.:928
Microanatomía
Las hormonas producidas en los islotes pancreáticos son secretadas directamente al flujo sanguíneo por (al menos) cinco tipos de células. En los islotes de rata, los tipos de células endocrinas se distribuyen de la siguiente manera:
- Celdas alfa produciendo glucago (20% de las células totales de islotes)
- Células beta que producen insulina y amilalina (conjunto70%)
- Células PP (células gamma o células F) que producen polipéptidos pancreáticos (traducido5%)
- Células Delta que producen somatostatina (traducido10%)
- Células epsilon que producen ghrelina (según1%)
Se ha reconocido que la citoarquitectura de los islotes pancreáticos difiere entre especies. En particular, mientras que los islotes de roedores se caracterizan por una proporción predominante de células beta productoras de insulina en el centro del grupo y por escasas células alfa, delta y PP en la periferia, los islotes humanos muestran células alfa y beta en estrecha relación entre sí. en todo el cúmulo.
La proporción de células beta en los islotes varía según la especie; en los humanos, es de alrededor del 40-50 %. Además de las células endocrinas, existen células estromales (fibroblastos), células vasculares (células endoteliales, pericitos), células inmunitarias (granulocitos, linfocitos, macrófagos, células dendríticas) y células neurales.
Una gran cantidad de sangre fluye a través de los islotes, de 5 a 6 mL/min por 1 g de islote. Es hasta 15 veces más que en el tejido exocrino del páncreas.
Los islotes pueden influirse entre sí a través de la comunicación paracrina y autocrina, y las células beta se acoplan eléctricamente con otras seis o siete células beta, pero no con otros tipos de células.
Función
El sistema de retroalimentación paracrino de los islotes pancreáticos tiene la siguiente estructura:
- Glucose/Insulina: activa células beta e inhibe las células alfa.
- Glycogen/Glucagon: activa células alfa que activan células beta y células delta.
- Somatostatina: inhibe las células alfa y las células beta. También inhibe la secreción de polipéptido pancreático.
Una gran cantidad de receptores acoplados a proteína G (GPCR) regulan la secreción de insulina, glucagón y somatostatina de los islotes pancreáticos, y algunos de estos GPCR son el objetivo de los medicamentos que se usan para tratar la diabetes tipo 2 (ref. GLP-1 agonistas de receptores, inhibidores de DPPIV).
Actividad eléctrica
La actividad eléctrica de los islotes pancreáticos se ha estudiado mediante técnicas de pinzamiento de parche. Ha resultado que el comportamiento de las células en los islotes intactos difiere significativamente del comportamiento de las células dispersas.
Importancia clínica
Diabetes
Las células beta de los islotes pancreáticos secretan insulina, por lo que desempeñan un papel importante en la diabetes. Se cree que son destruidos por ataques inmunológicos.
Debido a que las células beta en los islotes pancreáticos son destruidas selectivamente por un proceso autoinmune en la diabetes tipo 1, los médicos e investigadores buscan activamente el trasplante de islotes como un medio para restaurar la función fisiológica de las células beta, lo que ofrecería una alternativa a un páncreas completo trasplante o páncreas artificial. El trasplante de islotes surgió como una opción viable para el tratamiento de la diabetes que requiere insulina a principios de la década de 1970 con un progreso constante durante las siguientes tres décadas. Ensayos clínicos recientes han demostrado que la independencia de la insulina y un mejor control metabólico se pueden obtener de forma reproducible después del trasplante de islotes de donantes cadavéricos en pacientes con diabetes tipo 1 inestable.
Las personas con índice de masa corporal (IMC) alto no son donantes de páncreas adecuados debido a las mayores complicaciones técnicas durante el trasplante. Sin embargo, es posible aislar un mayor número de islotes debido a su páncreas más grande y, por lo tanto, son donantes de islotes más adecuados.
El trasplante de islotes solo implica la transferencia de tejido compuesto por células beta que son necesarias como tratamiento de esta enfermedad. Por lo tanto, representa una ventaja sobre el trasplante de páncreas completo, que es técnicamente más exigente y presenta un riesgo de, por ejemplo, pancreatitis que conduce a la pérdida de órganos. Otra ventaja es que los pacientes no requieren anestesia general.
El trasplante de islotes para la diabetes tipo 1 actualmente requiere una potente inmunosupresión para evitar el rechazo del huésped a los islotes donantes.
Los islotes se trasplantan a una vena porta, que luego se implanta en el hígado. Existe el riesgo de trombosis de la rama venosa portal y el bajo valor de supervivencia de los islotes a los pocos minutos del trasplante, debido a que la densidad vascular en este sitio es después de la cirugía varios meses menor que en los islotes endógenos. Por tanto, la neovascularización es clave para la supervivencia de los islotes, que se apoya, por ejemplo, en el VEGF producido por los islotes y las células endoteliales vasculares. Sin embargo, el trasplante intraportal tiene otras deficiencias, por lo que se están examinando otros sitios alternativos que proporcionarían un mejor microambiente para la implantación de islotes. La investigación sobre el trasplante de islotes también se centra en la encapsulación de islotes, la inmunosupresión libre de CNI (inhibidor de la calcineurina), los biomarcadores de daños en los islotes o la escasez de donantes de islotes.
Una fuente alternativa de células beta, como las células productoras de insulina derivadas de células madre adultas o células progenitoras, contribuiría a superar la escasez de órganos de donantes para trasplante. El campo de la medicina regenerativa está evolucionando rápidamente y ofrece una gran esperanza para el futuro más cercano. Sin embargo, la diabetes tipo 1 es el resultado de la destrucción autoinmune de las células beta en el páncreas. Por lo tanto, una cura eficaz requerirá un enfoque secuencial e integrado que combine intervenciones inmunitarias adecuadas y seguras con enfoques regenerativos de células beta. También se ha demostrado que las células alfa pueden cambiar espontáneamente el destino y transdiferenciarse en células beta tanto en islotes pancreáticos humanos como en ratones sanos y diabéticos, una posible fuente futura para la regeneración de células beta. De hecho, se ha encontrado que la morfología de los islotes y la diferenciación endocrina están directamente relacionadas. Las células progenitoras endocrinas se diferencian al migrar en cohesión y formar precursores de islotes en forma de yema, o "penínsulas", en las que las células alfa constituyen la capa exterior peninsular y las células beta se forman más tarde debajo de ellas. La citoconservación se ha mostrado prometedora para mejorar la cadena de suministro de los islotes pancreáticos para obtener mejores resultados en los trasplantes.
Imágenes adicionales
Diferencias estructurales entre islotes de rata (top) y islotes humanos (abajo), así como la parte ventral (izquierda) y la parte dorsal (derecha) del páncreas. Los diferentes tipos de células están codificados por colores. Los islotes roedores, a diferencia de los humanos, muestran el núcleo de la insulina característica.
Contenido relacionado
Lista de enfermedades (W)
Prosper Menière
Supresor de reflujo