Hipotermia
La hipotermia se define como una temperatura central del cuerpo inferior a 35,0 °C (95,0 °F) en humanos. Los síntomas dependen de la temperatura. En la hipotermia leve, hay escalofríos y confusión mental. En hipotermia moderada, los escalofríos desaparecen y aumenta la confusión. En la hipotermia severa, puede haber alucinaciones y desnudez paradójica, en la que una persona se quita la ropa, así como un mayor riesgo de que el corazón se detenga.
La hipotermia tiene dos tipos principales de causas. Ocurre clásicamente por la exposición al clima frío y la inmersión en agua fría. También puede ocurrir por cualquier condición que disminuya la producción de calor o aumente la pérdida de calor. Comúnmente, esto incluye intoxicación por alcohol, pero también puede incluir niveles bajos de azúcar en la sangre, anorexia y edad avanzada. La temperatura corporal generalmente se mantiene cerca de un nivel constante de 36,5 a 37,5 °C (97,7 a 99,5 °F) a través de la termorregulación. Los esfuerzos para aumentar la temperatura corporal implican escalofríos, mayor actividad voluntaria y ponerse ropa más abrigada. La hipotermia se puede diagnosticar en función de los síntomas de una persona en presencia de factores de riesgo o midiendo la temperatura central de una persona.
El tratamiento de la hipotermia leve implica bebidas calientes, ropa abrigada y actividad física voluntaria. En aquellos con hipotermia moderada, se recomiendan mantas térmicas y líquidos intravenosos calientes. Las personas con hipotermia moderada o grave deben moverse con cuidado. En hipotermia severa, la oxigenación por membrana extracorpórea (ECMO) o el bypass cardiopulmonar pueden ser útiles. En aquellos sin pulso, junto con las medidas anteriores, está indicada la reanimación cardiopulmonar (RCP). Por lo general, el recalentamiento continúa hasta que la temperatura de una persona supera los 32 °C (90 °F). Si no hay mejoría en este punto o el nivel de potasio en la sangre es superior a 12 mmol/litro en cualquier momento, se puede interrumpir la reanimación.
La hipotermia es la causa de al menos 1500 muertes al año en los Estados Unidos. Es más común en personas mayores y hombres. Una de las temperaturas corporales más bajas documentadas a las que ha sobrevivido alguien con hipotermia accidental es de 12,7 °C (54,9 °F) en un niño polaco de 2 años llamado Adam. Se ha descrito la supervivencia después de más de seis horas de RCP. En los individuos en los que se utiliza ECMO o bypass, la supervivencia es de alrededor del 50%. Las muertes por hipotermia han jugado un papel importante en muchas guerras.
El término proviene del griego ῠ̔πο (ypo), que significa "bajo", y θέρμη (thérmē), que significa "calor". Lo opuesto a la hipotermia es la hipertermia, un aumento de la temperatura corporal debido a una termorregulación fallida.
Clasificación
| Sistema suizo | Síntomas | Por título | Temperatura |
|---|---|---|---|
| Etapa 1 | Despertarse y temblar | Mild | 32–35 °C (89.6–95.0 °F) |
| Etapa 2 | Drowsy and not shivering | Moderado | 28–32 °C (82.4–89.6 °F) |
| Etapa 3 | Inconsciente, no temblando | Sever | 20–28 °C (68.0–82.4 °F) |
| Etapa 4 | No hay signos vitales | Profund | (0,0 °F) |
La hipotermia a menudo se define como cualquier temperatura corporal por debajo de 35,0 °C (95,0 °F). Con este método se divide en grados de gravedad en función de la temperatura central.
Otro sistema de clasificación, el sistema de etapas suizo, divide la hipotermia en función de los síntomas que se presentan, lo que se prefiere cuando no es posible determinar una temperatura central precisa.
Otras lesiones relacionadas con el frío que pueden presentarse solas o en combinación con hipotermia incluyen:
- Chilblains: afección causada por la exposición repetida de la piel a temperaturas por encima de la congelación. El frío causa daño a los vasos sanguíneos pequeños en la piel. Este daño es permanente y el enrojecimiento y el picor volverán con exposición adicional. El enrojecimiento y la picazón ocurren típicamente en mejillas, oídos, dedos y dedos de los dedos.
- Frostbite: la congelación y destrucción del tejido, que ocurre debajo del punto de congelación del agua
- Frostnip: un enfriamiento superficial de tejidos sin destrucción celular
- Pie de inmersión o pie de inmersión: una condición causada por la exposición repetitiva al agua a temperaturas no contaminantes
La temperatura normal del cuerpo humano suele establecerse entre 36,5 y 37,5 °C (97,7–99,5 °F). La hipertermia y la fiebre se definen como una temperatura superior a 37,5–38,3 °C (99,5–100,9 °F).
Signos y síntomas
Los signos y síntomas varían según el grado de hipotermia y se pueden dividir en tres etapas de gravedad. Las personas con hipotermia pueden verse pálidas y sentirse frías al tacto. Los bebés con hipotermia pueden sentir frío al tocarlos, con la piel de color rojo brillante y una falta de energía inusual.
En las personas con hipotermia se pueden observar cambios de comportamiento como deterioro del juicio, deterioro del sentido del tiempo y del lugar, agresividad inusual y entumecimiento; también pueden negar su condición y rechazar cualquier ayuda. Una persona hipotérmica puede estar eufórica y alucinando.
El estrés por frío se refiere a una temperatura corporal casi normal con baja temperatura de la piel, los signos incluyen escalofríos. El estrés por frío es causado por la exposición al frío y puede provocar hipotermia y congelación si no se trata.
Leve
Los síntomas de la hipotermia leve pueden ser vagos, con excitación del sistema nervioso simpático (escalofríos, presión arterial alta, frecuencia cardíaca acelerada, frecuencia respiratoria acelerada y contracción de los vasos sanguíneos). Todas estas son respuestas fisiológicas para conservar el calor. También puede haber aumento de la producción de orina debido al frío, confusión mental y disfunción hepática. Puede haber hiperglucemia, ya que el consumo de glucosa por parte de las células y la secreción de insulina disminuyen, y la sensibilidad de los tejidos a la insulina puede disminuir. La activación simpática también libera glucosa del hígado. Sin embargo, en muchos casos, especialmente en personas con intoxicación alcohólica, la hipoglucemia parece ser una causa más común. La hipoglucemia también se encuentra en muchas personas con hipotermia, ya que la hipotermia puede ser el resultado de la hipoglucemia.
Moderado
A medida que avanza la hipotermia, los síntomas incluyen: cambios en el estado mental, como amnesia, confusión, dificultad para hablar, disminución de los reflejos y pérdida de las habilidades motoras finas.
Grave
A medida que la temperatura disminuye, más sistemas fisiológicos fallan y la frecuencia cardíaca, la frecuencia respiratoria y la presión arterial disminuyen. Esto da como resultado una frecuencia cardíaca esperada en los años 30 a una temperatura de 28 °C (82 °F).
A menudo hay piel fría e inflamada, alucinaciones, falta de reflejos, pupilas dilatadas fijas, presión arterial baja, edema pulmonar y escalofríos a menudo ausentes. Las frecuencias del pulso y la respiración disminuyen significativamente, pero también pueden ocurrir frecuencias cardíacas rápidas (taquicardia ventricular, fibrilación auricular). La fibrilación auricular no suele ser una preocupación en sí misma.
Desnudo paradójico
Entre el veinte y el cincuenta por ciento de las muertes por hipotermia se asocian con desnudez paradójica. Esto ocurre típicamente durante la hipotermia moderada y severa, cuando la persona se vuelve desorientada, confundida y combativa. Pueden comenzar a desechar su ropa, lo que, a su vez, aumenta la tasa de pérdida de calor.
A los rescatistas que están capacitados en técnicas de supervivencia en la montaña se les enseña a esperar esto; sin embargo, a veces se supone incorrectamente que las personas que mueren de hipotermia en entornos urbanos y que se encuentran desnudas han sido objeto de agresión sexual.
Una explicación del efecto es un mal funcionamiento del hipotálamo, la parte del cerebro que regula la temperatura corporal, inducida por el frío. Otra explicación es que los músculos que contraen los vasos sanguíneos periféricos se agotan (lo que se conoce como pérdida del tono vasomotor) y se relajan, lo que provoca un aumento repentino de sangre (y calor) en las extremidades, lo que hace que la persona se sienta sobrecalentada.
Excavación terminal
En las etapas finales de la hipotermia se produce un aparente comportamiento de autoprotección, conocido como "madriguera terminal" o "síndrome de esconderse y morir". Los afectados entrarán en espacios pequeños y cerrados, como debajo de las camas o detrás de los armarios. A menudo se asocia con desnudez paradójica. Investigadores en Alemania afirman que esto es "obviamente un proceso autónomo del tronco encefálico, que se desencadena en el estado final de hipotermia y produce un comportamiento de protección primitivo y similar al de una madriguera, como se ve en los mamíferos en hibernación". Esto sucede principalmente en los casos en que la temperatura desciende lentamente.
Causas
La hipotermia suele producirse por la exposición a bajas temperaturas y, con frecuencia, se complica con el consumo de alcohol. Cualquier condición que disminuya la producción de calor, aumente la pérdida de calor o perjudique la termorregulación, sin embargo, puede contribuir. Por lo tanto, los factores de riesgo de hipotermia incluyen: trastornos por consumo de sustancias (incluido el trastorno por consumo de alcohol), falta de vivienda, cualquier condición que afecte el juicio (como la hipoglucemia), los extremos de edad, mala vestimenta, condiciones médicas crónicas (como hipotiroidismo y sepsis) y vivir en un ambiente frío. La hipotermia ocurre con frecuencia en traumatismos importantes y también se observa en casos graves de anorexia nerviosa. La hipotermia también se asocia con peores resultados en personas con sepsis. Si bien la mayoría de las personas con sepsis desarrollan fiebre (temperatura corporal elevada), algunas desarrollan hipotermia.
En áreas urbanas, la hipotermia ocurre con frecuencia con la exposición crónica al frío, como en casos de personas sin hogar, así como con accidentes de inmersión que involucran drogas, alcohol o enfermedades mentales. Si bien los estudios han demostrado que las personas sin hogar corren el riesgo de morir prematuramente por hipotermia, es difícil determinar la verdadera incidencia de muertes relacionadas con la hipotermia en esta población. En entornos más rurales, la incidencia de hipotermia es mayor entre las personas con comorbilidades significativas y menos capaces de moverse de forma independiente. Con el creciente interés en la exploración de la naturaleza y los deportes acuáticos y al aire libre, la incidencia de hipotermia secundaria a la exposición accidental puede volverse más frecuente en la población general.
Alcohol
El consumo de alcohol aumenta el riesgo de hipotermia de dos maneras: vasodilatación y sistemas de control de temperatura en el cerebro. La vasodilatación aumenta el flujo de sangre a la piel, lo que provoca que el calor se pierda en el medio ambiente. Esto produce el efecto de sentir calor, cuando en realidad uno está perdiendo calor. El alcohol también afecta el sistema de regulación de la temperatura en el cerebro, disminuyendo la capacidad del cuerpo para temblar y usar la energía que normalmente ayudaría al cuerpo a generar calor. Los efectos generales del alcohol provocan una disminución de la temperatura corporal y una menor capacidad para generar calor corporal en respuesta a ambientes fríos. El alcohol es un factor de riesgo común de muerte por hipotermia. Entre el 33% y el 73% de los casos de hipotermia se complican con el alcohol.
Inmersión en agua
La hipotermia sigue siendo una limitación importante para nadar o bucear en agua fría. La reducción de la destreza de los dedos por dolor o entumecimiento disminuye la seguridad general y la capacidad de trabajo, lo que en consecuencia aumenta el riesgo de otras lesiones.
Otros factores que predisponen a la hipotermia por inmersión incluyen deshidratación, recalentamiento inadecuado entre inmersiones sucesivas, comenzar una inmersión con ropa interior de traje seco y fría, sudoración con el trabajo, aislamiento térmico inadecuado (por ejemplo, ropa interior delgada de traje seco) y mala condición física. acondicionamiento.
El calor se pierde mucho más rápido en el agua que en el aire. Por lo tanto, temperaturas del agua que serían bastante razonables como temperaturas del aire exterior pueden provocar hipotermia en los sobrevivientes, aunque esta no suele ser la causa clínica directa de muerte para quienes no son rescatados. Una temperatura del agua de 10 °C (50 °F) puede provocar la muerte en tan solo una hora, y las temperaturas del agua cercanas al punto de congelación pueden causar la muerte en tan solo 15 minutos. Durante el hundimiento del Titanic, la mayoría de las personas que entraron en el agua a -2 °C (28 °F) murieron en 15 a 30 minutos.
La causa real de muerte en agua fría suele ser las reacciones corporales a la pérdida de calor y al agua helada, en lugar de la hipotermia (pérdida de temperatura central) en sí. Por ejemplo, sumergidos en mares helados, alrededor del 20 % de las víctimas mueren en dos minutos debido a un golpe de frío (respiración acelerada descontrolada y jadeo, lo que provoca inhalación de agua, aumento masivo de la presión arterial y esfuerzo cardíaco que conduce a un paro cardíaco y pánico); otro 50% muere dentro de los 15 a 30 minutos por incapacitación por frío: incapacidad para usar o controlar las extremidades y las manos para nadar o agarrarse, ya que el cuerpo "de manera protectora" cierra los músculos periféricos de las extremidades para proteger su núcleo. El agotamiento y la inconsciencia provocan el ahogamiento, reclamando el resto en un tiempo similar.
Fisiopatología
El calor se genera principalmente en el tejido muscular, incluido el corazón, y en el hígado, mientras que se pierde a través de la piel (90 %) y los pulmones (10 %). La producción de calor puede aumentar de dos a cuatro veces a través de las contracciones musculares (es decir, ejercicio y escalofríos). La tasa de pérdida de calor se determina, como con cualquier objeto, por convección, conducción y radiación. Las tasas de estos pueden verse afectadas por el índice de masa corporal, la relación entre el área de superficie corporal y el volumen, la ropa y otras condiciones ambientales.
Muchos cambios en la fisiología ocurren a medida que disminuye la temperatura corporal. Estos ocurren en el sistema cardiovascular y conducen a la onda J de Osborn y otras arritmias, disminución de la actividad eléctrica del sistema nervioso central, diuresis por frío y edema pulmonar no cardiogénico.
La investigación ha demostrado que las tasas de filtración glomerular (TFG) disminuyen como resultado de la hipotermia. En esencia, la hipotermia aumenta la vasoconstricción preglomerular, lo que disminuye tanto el flujo sanguíneo renal (RBF) como la TFG.
Diagnóstico
La determinación precisa de la temperatura central a menudo requiere un termómetro especial para bajas temperaturas, ya que la mayoría de los termómetros clínicos no miden con precisión por debajo de los 34,4 °C (93,9 °F). Se puede colocar un termómetro de baja temperatura en el recto, el esófago o la vejiga. Las mediciones esofágicas son las más precisas y se recomiendan una vez que la persona está intubada. Otros métodos de medición, como en la boca, debajo del brazo o el uso de un termómetro infrarrojo para el oído, a menudo no son precisos.
Como la frecuencia cardíaca de una persona con hipotermia puede ser muy lenta, es posible que se requiera una sensación prolongada del pulso antes de detectarlo. En 2005, la American Heart Association recomendó al menos 30 a 45 segundos para verificar la ausencia de pulso antes de iniciar la RCP. Otros recomiendan una verificación de 60 segundos.
El hallazgo clásico de hipotermia en el ECG es la onda J de Osborn. Además, la fibrilación ventricular ocurre con frecuencia por debajo de los 28 °C (82 °F) y la asistolia por debajo de los 20 °C (68 °F). La J de Osborn puede tener un aspecto muy similar al de un infarto agudo de miocardio con elevación del segmento ST. La trombólisis como reacción a la presencia de ondas J de Osborn no está indicada, ya que solo empeoraría la coagulopatía subyacente provocada por la hipotermia.
Prevención
Permanecer seco y usar ropa adecuada ayuda a prevenir la hipotermia. Los tejidos sintéticos y de lana son superiores al algodón, ya que proporcionan un mejor aislamiento cuando están mojados y secos. Algunas telas sintéticas, como el polipropileno y el poliéster, se usan en prendas diseñadas para absorber la transpiración del cuerpo, como los calcetines interiores y la ropa interior que absorbe la humedad. La ropa debe ser holgada, ya que la ropa ajustada reduce la circulación de sangre caliente. Al planificar actividades al aire libre, prepárese apropiadamente para un posible clima frío. Aquellos que beben alcohol antes o durante la actividad al aire libre deben asegurarse de que al menos una persona sobria esté presente y sea responsable de la seguridad.
Cubrir la cabeza es efectivo, pero no más efectivo que cubrir cualquier otra parte del cuerpo. Si bien el folklore común dice que las personas pierden la mayor parte del calor a través de la cabeza, la pérdida de calor de la cabeza no es más significativa que la de otras partes descubiertas del cuerpo. Sin embargo, la pérdida de calor por la cabeza es significativa en los bebés, cuya cabeza es más grande en relación con el resto del cuerpo que en los adultos. Varios estudios han demostrado que para los bebés descubiertos, los sombreros forrados reducen significativamente la pérdida de calor y el estrés térmico. Los niños tienen una superficie más grande por unidad de masa y, en igualdad de condiciones, deben tener una capa de ropa más que los adultos en condiciones similares, y el tiempo que pasan en ambientes fríos debe ser limitado. Sin embargo, los niños suelen ser más activos que los adultos y pueden generar más calor. Tanto en adultos como en niños, el sobreesfuerzo provoca sudoración y, por lo tanto, aumenta la pérdida de calor.
Construir un refugio puede ayudar a sobrevivir donde hay peligro de muerte por exposición. Los refugios pueden ser de muchos tipos diferentes, el metal puede alejar el calor de los ocupantes y, a veces, es mejor evitarlo. El refugio no debe ser demasiado grande para que el calor corporal permanezca cerca de los ocupantes. Una buena ventilación es esencial, especialmente si se va a encender un fuego en el refugio. Los incendios deben apagarse antes de que los ocupantes se duerman para evitar el envenenamiento por monóxido de carbono. Las personas atrapadas en condiciones de mucho frío y nieve pueden construir un iglú o una cueva de nieve para refugiarse.
La Guardia Costera de los Estados Unidos promueve el uso de chalecos salvavidas para protegerse contra la hipotermia a través de la regla 50/50/50: si alguien está en agua a 50 °F (10 °C) durante 50 minutos, tiene un 50 % más de posibilidades de supervivencia si llevan puesto un chaleco salvavidas. Se puede utilizar una posición de disminución del escape de calor para aumentar la supervivencia en agua fría.
Los bebés deben dormir a una temperatura de 16 °C a 20 °C (61 °F a 68 °F) y las personas confinadas en el hogar deben ser revisadas regularmente para asegurarse de que la temperatura del hogar sea de al menos 18 °C (64 °F).
Administración
| Grado | Técnica de ensueño |
|---|---|
| Leve (etapa 1) | Encadenamiento pasivo |
| Moderado (etapa 2) | Encadenamiento externo activo |
| Severa (etapa 3 y 4) | Encadenamiento interno activo |
La agresividad del tratamiento se adapta al grado de hipotermia. El tratamiento varía desde el calentamiento externo pasivo no invasivo hasta el recalentamiento externo activo y el recalentamiento central activo. En los casos graves, la reanimación comienza con la retirada simultánea del ambiente frío y el manejo de las vías respiratorias, la respiración y la circulación. A continuación, se inicia el recalentamiento rápido. Se recomienda mover a la persona lo menos posible y con la mayor delicadeza, ya que un manejo agresivo puede aumentar los riesgos de disritmia.
La hipoglucemia es una complicación frecuente y necesita ser examinada y tratada. A menudo se recomienda tiamina y glucosa intravenosas, ya que muchas causas de hipotermia se complican con la encefalopatía de Wernicke.
El Servicio Nacional de Salud del Reino Unido desaconseja poner a una persona en un baño caliente, masajearle los brazos y las piernas, usar una almohadilla térmica o darle alcohol. Estas medidas pueden causar una caída rápida de la presión arterial y un posible paro cardíaco.
Recalentamiento
El recalentamiento se puede realizar con varios métodos, incluido el recalentamiento externo pasivo, el recalentamiento externo activo y el recalentamiento interno activo. El recalentamiento externo pasivo implica el uso de la propia capacidad de una persona para generar calor al proporcionarle ropa seca adecuadamente aislada y trasladarse a un ambiente cálido. Se recomienda el recalentamiento externo pasivo para las personas con hipotermia leve.
El recalentamiento externo activo implica la aplicación externa de dispositivos de calentamiento, como una manta térmica. Estos pueden funcionar con aire forzado calentado (Bair Hugger es un dispositivo de uso común), reacciones químicas o electricidad. En ambientes salvajes, la hipotermia puede aliviarse colocando botellas de agua caliente en ambas axilas y en la ingle. Se recomienda el recalentamiento externo activo para la hipotermia moderada. El recalentamiento central activo implica el uso de líquidos calientes intravenosos, la irrigación de las cavidades corporales con líquidos calientes (el tórax o el abdomen), el uso de aire inhalado tibio y humidificado o el uso de recalentamiento extracorpóreo, como a través de una máquina de circulación extracorpórea u oxigenación por membrana extracorpórea (ECMO).). El recalentamiento extracorpóreo es el método más rápido para las personas con hipotermia grave. Cuando la hipotermia severa ha llevado a un paro cardíaco, el calentamiento extracorpóreo eficaz da como resultado una supervivencia con una función mental normal alrededor del 50% del tiempo. Se recomienda la irrigación torácica si no es posible la derivación o ECMO.
El shock por recalentamiento (o colapso por recalentamiento) es una caída repentina de la presión arterial en combinación con un gasto cardíaco bajo que puede ocurrir durante el tratamiento activo de una persona con hipotermia grave. Existía una preocupación teórica de que el recalentamiento externo en lugar del recalentamiento interno podría aumentar el riesgo. Se creía que estas preocupaciones se debían en parte a la caída posterior, una situación detectada durante experimentos de laboratorio en los que hay una disminución continua de la temperatura central después de que se ha iniciado el recalentamiento. Estudios recientes no han respaldado estas preocupaciones y no se encuentran problemas con el recalentamiento externo activo.
Fluidos
Para las personas que están alerta y pueden tragar, beber líquidos endulzados tibios (no calientes) puede ayudar a elevar la temperatura. El consenso médico general desaconseja el alcohol y las bebidas con cafeína. Como la mayoría de las personas con hipotermia están moderadamente deshidratadas debido a la diuresis inducida por el frío, a menudo se recomiendan líquidos intravenosos calientes a una temperatura de 38 a 45 °C (100 a 113 °F).
Paro cardíaco
En aquellos sin signos de vida, se debe continuar con la reanimación cardiopulmonar (RCP) durante el recalentamiento activo. Para fibrilación ventricular o taquicardia ventricular, se debe intentar una única desfibrilación. Sin embargo, es posible que las personas con hipotermia grave no respondan al marcapasos ni a la desfibrilación. No se sabe si se debe suspender la desfibrilación adicional hasta que la temperatura central alcance los 30 °C (86 °F). En Europa, no se recomienda la epinefrina hasta que la temperatura central de la persona alcance los 30 °C (86 °F), mientras que la American Heart Association recomienda hasta tres dosis de epinefrina antes de que la temperatura central alcance los 30 °C (86 °F).) es alcanzado. Una vez que se alcanza una temperatura de 30 °C (86 °F), se deben seguir los protocolos normales de ACLS.
Pronóstico
Por lo general, se recomienda no declarar muerta a una persona hasta que su cuerpo alcance una temperatura corporal casi normal de más de 32 °C (90 °F), ya que la hipotermia extrema puede suprimir la función cardíaca y cerebral. Esto se resume en el dicho común "No estás muerto hasta que estés tibio y muerto". Las excepciones incluyen si hay lesiones fatales obvias o si el tórax está congelado para que no pueda comprimirse. Si una persona quedó enterrada en una avalancha durante más de 35 minutos y se encuentra con la boca llena de nieve sin pulso, también puede ser razonable detenerse temprano. Este también es el caso si el potasio en la sangre de una persona es superior a 12 mmol/L.
Aquellos que están rígidos con pupilas que no se mueven pueden sobrevivir si se les trata agresivamente. La supervivencia con buen funcionamiento también ocurre ocasionalmente incluso después de la necesidad de horas de RCP. Los niños que casi se ahogan en agua cerca de 0 °C (32 °F) pueden revivir ocasionalmente, incluso más de una hora después de perder el conocimiento. El agua fría reduce el metabolismo, lo que permite que el cerebro soporte un período mucho más largo de hipoxia. Si bien la supervivencia es posible, la mortalidad por hipotermia severa o profunda sigue siendo alta a pesar del tratamiento óptimo. Los estudios estiman la mortalidad entre el 38% y el 75%.
En aquellos que tienen hipotermia debido a otro problema de salud subyacente, cuando ocurre la muerte, con frecuencia se debe a ese problema de salud subyacente.
Epidemiología
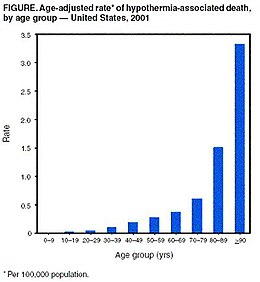
Entre 1995 y 2004 en los Estados Unidos, se produjo un promedio de 1560 visitas al departamento de emergencias relacionadas con el resfriado por año y en los años 1999 a 2004, un promedio de 647 personas murieron por año debido a la hipotermia. De las muertes reportadas entre 1999 y 2002 en los EE. UU., el 49% de los afectados tenían 65 años o más y dos tercios eran hombres. La mayoría de las muertes no estaban relacionadas con el trabajo (63%) y el 23% de las personas afectadas estaban en el hogar. La hipotermia fue más común durante los meses de otoño e invierno de octubre a marzo. En el Reino Unido, se estima que 300 muertes al año se deben a la hipotermia, mientras que la incidencia anual de muertes relacionadas con la hipotermia en Canadá es de 8000.
Historia
La hipotermia ha desempeñado un papel importante en el éxito o el fracaso de muchas campañas militares, desde la pérdida de casi la mitad de sus hombres por parte de Aníbal en la Segunda Guerra Púnica (218 a. C.) hasta la casi destrucción del ejército de Napoleón. ejércitos en Rusia en 1812. Los hombres deambulaban confundidos por la hipotermia, algunos perdieron el conocimiento y murieron, otros tiritaron, luego desarrollaron letargo y tendieron al sueño. Otros demasiado débiles para caminar cayeron de rodillas; algunos permanecieron así durante algún tiempo resistiendo la muerte. El pulso de algunos era débil y difícil de detectar; otros gimieron; sin embargo, otros tenían los ojos abiertos y salvajes con un delirio silencioso. Las muertes por hipotermia en las regiones rusas continuaron durante la primera y la segunda guerra mundial, especialmente en la batalla de Stalingrado.
Ejemplos civiles de muertes causadas por hipotermia ocurrieron durante los hundimientos del RMS Titanic y RMS Lusitania, y más recientemente del MS Estonia.
Los exploradores antárticos desarrollaron hipotermia; Ernest Shackleton y su equipo midieron la temperatura corporal "por debajo de los 94,2°, lo que significa la muerte en el hogar", aunque esto probablemente se refería a la temperatura oral en lugar de la temperatura central y correspondía a una hipotermia leve. Uno del equipo de Scott, Atkinson, se confundió a causa de la hipotermia.
La experimentación humana nazi durante la Segunda Guerra Mundial que equivalía a tortura médica incluía experimentos de hipotermia, que mataron a muchas víctimas. Hubo de 360 a 400 experimentos y de 280 a 300 sujetos, lo que indica que a algunos se les realizó más de un experimento. Se intentaron varios métodos de recalentamiento: "Más tarde, un asistente testificó que arrojaron a algunas víctimas al agua hirviendo para recalentarlas".
Uso médico
Se pueden inducir deliberadamente varios grados de hipotermia en medicina con el fin de tratar lesiones cerebrales o reducir el metabolismo para que la isquemia total del cerebro se pueda tolerar durante un período breve. La parada circulatoria por hipotermia profunda es una técnica médica en la que se enfría el cerebro hasta 10 °C, lo que permite parar el corazón y bajar la presión arterial a cero, para el tratamiento de aneurismas y otros problemas circulatorios que no toleran la presión arterial o el flujo sanguíneo. El tiempo límite para esta técnica, así como para la detención accidental en agua helada (cuya temperatura interna puede descender hasta los 15 °C), es de aproximadamente una hora.
Otros animales
La hipotermia puede ocurrir en la mayoría de los mamíferos cuando hace frío y puede ser fatal. Los bebés mamíferos, como los gatitos, no pueden regular la temperatura de su cuerpo y corren el riesgo de sufrir hipotermia si sus madres no los mantienen calientes.
Muchos animales distintos de los humanos a menudo inducen hipotermia durante la hibernación o el letargo.
Los osos de agua (tardígrados), organismos multicelulares microscópicos, pueden sobrevivir a la congelación a bajas temperaturas reemplazando la mayor parte de su agua interna con azúcar trehalosa, lo que evita la cristalización que, de lo contrario, daña las membranas celulares.
Contenido relacionado
Jean Léonard Marie Poiseuille
Loa loa filariasis
Andres huxley