Gastroenterología
La gastroenterología (del griego gastḗr- “vientre”, -énteron “intestino” y -logía "estudio de") es la rama de la medicina centrada en el aparato digestivo. y sus trastornos. El sistema digestivo consta del tracto gastrointestinal, a veces denominado tracto GI, que incluye el esófago, el estómago, el intestino delgado y el intestino grueso, así como los órganos accesorios de la digestión, que incluyen el páncreas, la vesícula biliar, e hígado. El sistema digestivo funciona para mover material a través del tracto GI a través del peristaltismo, descomponer ese material a través de la digestión, absorber nutrientes para su uso en todo el cuerpo y eliminar los desechos del cuerpo a través de la defecación. Los médicos que se especializan en la especialidad médica de gastroenterología se denominan gastroenterólogos o, a veces, médicos GI. Algunas de las afecciones más comunes que manejan los gastroenterólogos incluyen enfermedad por reflujo gastroesofágico, sangrado gastrointestinal, síndrome del intestino irritable, enfermedad del intestino irritable que incluye la enfermedad de Crohn y la colitis ulcerosa, enfermedad de úlcera péptica, enfermedad de la vesícula biliar y del tracto biliar, hepatitis, pancreatitis, colitis, pólipos y cáncer de colon, problemas nutricionales y muchos más.
Trastornos
Esófago
Enfermedad por reflujo gastroesofágico (ERGE)
Una afección que es el resultado de que el contenido del estómago regrese constantemente al esófago y cause síntomas molestos o complicaciones. Los síntomas se consideran molestos en función de lo perjudiciales que son para la vida diaria y el bienestar del paciente. Esta definición fue estandarizada por el Consenso de Montreal en 2006. Los síntomas incluyen una sensación de dolor en el medio del pecho y una sensación de que el contenido del estómago regresa a la boca. Otros síntomas incluyen dolor en el pecho, náuseas, dificultad para tragar, dolor al tragar, tos y ronquera. Los factores de riesgo incluyen la obesidad, el embarazo, el tabaquismo, la hernia de hiato, ciertos medicamentos y ciertos alimentos. El diagnóstico generalmente se basa en los síntomas y el historial médico, con más pruebas solo después de que el tratamiento ha sido ineficaz. Se puede lograr un diagnóstico adicional midiendo cuánto ácido ingresa al esófago o mirando dentro de su esófago con un endoscopio. Las opciones de tratamiento y manejo incluyen modificaciones en el estilo de vida, medicamentos y cirugía si no hay mejoría con otras intervenciones. Las modificaciones del estilo de vida incluyen no acostarse durante tres horas después de comer, acostarse sobre el lado izquierdo, elevar la cabeza mientras está acostado elevando la cabecera de la cama o usando almohadas adicionales, perder peso, dejar de fumar y evitar el café, la menta, el alcohol, el chocolate, alimentos grasos, alimentos ácidos y alimentos picantes. Los medicamentos incluyen antiácidos, inhibidores de la bomba de protones, bloqueadores de los receptores H2. La cirugía suele ser una fundoplicatura de Nissen y la realiza un cirujano. Las complicaciones de la ERGE prolongada pueden incluir inflamación del esófago que puede causar sangrado o formación de úlceras, estrechamiento del esófago que provoca problemas para tragar, un cambio en el revestimiento del esófago que puede aumentar las posibilidades de desarrollar cáncer (esófago de Barrett).), tos crónica, asma, inflamación de la laringe que provoca ronquera y desgaste del esmalte dental que provoca problemas dentales.
Esófago de Barrett
Una afección en la que el revestimiento del esófago cambia para parecerse más al revestimiento del intestino y aumenta el riesgo de desarrollar cáncer de esófago. No hay síntomas específicos, aunque los síntomas de ERGE pueden estar presentes durante años, ya que se asocia con un 10-15 % de riesgo de esófago de Barrett. Los factores de riesgo incluyen ERGE crónica durante más de 5 años, tener 50 años o más, ser blanco no hispano, ser hombre, tener antecedentes familiares de este trastorno, grasa abdominal y antecedentes de tabaquismo. Los factores protectores incluyen la infección por H. pylori, el uso frecuente de aspirina u otros medicamentos antiinflamatorios no esteroideos y las dietas ricas en frutas y verduras. El diagnóstico se puede hacer examinando el esófago con un endoscopio y posiblemente tomando una biopsia del revestimiento del esófago. El tratamiento incluye el manejo de la ERGE, la destrucción de partes anormales del esófago, la extirpación de tejido anormal en el esófago y la extirpación de parte del esófago realizada por un cirujano general. El manejo adicional podría incluir vigilancia periódica con endoscopios repetidos en ciertos intervalos determinados por el médico, probablemente no más frecuentemente que cada tres a cinco años. Las complicaciones de este trastorno pueden resultar en un tipo de cáncer llamado adenocarcinoma esofágico.
Procedimientos
Colonoscopia
Un procedimiento que usa un tubo largo y delgado con una cámara que se pasa a través del ano para visualizar el recto y la longitud total del colon. El procedimiento se realiza ya sea para buscar pólipos de colon y/o cáncer de colon en alguien sin síntomas, lo que se conoce como detección, o para evaluar más a fondo los síntomas que incluyen sangrado rectal, heces oscuras alquitranadas, cambios en los hábitos intestinales o consistencia de las heces (diarrea, heces finas), dolor abdominal y pérdida de peso inexplicable. Antes del procedimiento, el médico puede pedirle al paciente que deje de tomar ciertos medicamentos, incluidos anticoagulantes, aspirina, medicamentos para la diabetes o medicamentos antiinflamatorios no esteroideos. Por lo general, se toma una preparación intestinal la noche anterior y hasta la mañana del procedimiento, que consiste en un enema o laxantes, ya sean pastillas o polvo disuelto en líquido, que causarán diarrea. Es posible que sea necesario detener el procedimiento y reprogramarlo si quedan heces en el colon debido a una preparación intestinal incompleta porque el médico no puede visualizar adecuadamente el colon. Durante el procedimiento, se seda al paciente y se usa el endoscopio para examinar toda la longitud del colon en busca de pólipos, sangrado o tejido anormal. Luego se puede realizar una biopsia o extirpación de pólipos y enviar el tejido al laboratorio para su evaluación. El procedimiento suele durar de treinta minutos a una hora, seguido de un período de observación de una a dos horas. Las complicaciones incluyen hinchazón, calambres, una reacción a la anestesia, sangrado y un orificio en la pared del colon que puede requerir una nueva colonoscopia o cirugía. Los signos de una complicación grave que requiere atención médica urgente o de emergencia incluyen dolor intenso en el abdomen, fiebre, sangrado que no mejora, mareos y debilidad.
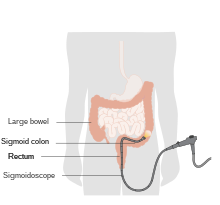
Sigmoidoscopia
Un procedimiento similar a una colonoscopia que usa un tubo largo y delgado con una cámara (endoscopio) que se pasa a través del ano, pero solo pretende visualizar el recto y la última parte del colon más cercana al recto. Todos los aspectos del procedimiento son los mismos que para una colonoscopia, con la excepción de que este procedimiento solo dura de diez a veinte minutos y se realiza sin sedación. Esto generalmente permite que el paciente regrese a sus actividades normales inmediatamente después de que finaliza el procedimiento.
Esofagogastroduodenoscopia (EGD)
Un procedimiento que usa un tubo largo y delgado con una cámara que se pasa por la boca para ver el esófago ("esófago-"), el estómago ("gastro-"), y el duodeno ("duodeno-"). También se conoce como endoscopia superior o simplemente endoscopia. El procedimiento se realiza para una evaluación adicional de los síntomas que incluyen acidez estomacal persistente, indigestión, vómitos con sangre, heces oscuras y alquitranadas, náuseas y vómitos persistentes, dolor, dificultad para tragar, dolor al tragar y pérdida de peso inexplicable. También se realiza para realizar más pruebas después de una prueba de laboratorio que muestra niveles bajos de hemoglobina sin una causa conocida o un trago de bario anormal. El procedimiento se puede utilizar para diagnosticar muchos trastornos mediante visualización directa o biopsia de tejido, incluidas várices esofágicas, estenosis esofágicas, enfermedad por reflujo gastroesofágico, esófago de Barrett, cáncer, enfermedad celíaca, gastritis, úlcera péptica e infección por H. pylori.. Las técnicas intraoperatorias se pueden usar para el tratamiento de ciertos trastornos, como vendar várices esofágicas o dilatar estenosis esofágicas. Es probable que se requiera que el paciente no coma ni beba nada desde 4 horas antes del procedimiento. Por lo general, se requiere sedación para la comodidad del paciente. Este procedimiento suele durar alrededor de treinta minutos, seguido de un período de observación de una a dos horas. Los efectos secundarios incluyen hinchazón, náuseas y dolor de garganta durante 1 o 2 días. Las complicaciones son raras, pero incluyen una reacción a la anestesia, sangrado y un orificio en la pared del esófago, el estómago o el intestino delgado que podría requerir cirugía. Los signos de una complicación grave que requiere atención médica urgente o de emergencia incluyen dolor en el pecho, problemas para respirar, problemas para tragar, dolor de garganta que empeora, vómitos con sangre o la aparición de "posos de café", empeoramiento del dolor abdominal, sangre o heces alquitranadas negras, y fiebre.
Colangiopancreatografía retrógrada endoscópica (CPRE)
Un procedimiento que utiliza un tubo largo y delgado con una cámara que se pasa a través de la boca hasta la primera parte del intestino delgado para localizar, diagnosticar y tratar trastornos relacionados con los conductos biliares y pancreáticos. Estos conductos transportan fluidos que ayudan a digerir los alimentos del hígado, la vesícula biliar y el páncreas y pueden estrecharse o bloquearse como resultado de cálculos biliares, infecciones, inflamación, pseudoquistes pancreáticos y tumores de los conductos biliares o del páncreas. Como resultado, uno puede experimentar dolor de espalda, coloración amarillenta de la piel y una prueba de laboratorio anormal que muestre un nivel elevado de bilirrubina que podría requerir este procedimiento. Sin embargo, no se recomienda el procedimiento si el paciente tiene pancreatitis aguda, a menos que el nivel de bilirrubina permanezca alto o aumente, lo que podría sugerir que el bloqueo aún está presente. Es probable que se requiera que el paciente no coma ni beba nada desde 8 horas antes del procedimiento. Después de sedar al paciente, el médico pasará el endoscopio a través de la boca, el esófago, el estómago y el duodeno para ubicar la abertura donde los conductos drenan hacia el intestino delgado. Luego, el médico puede inyectar tinte en estos conductos y tomar radiografías que muestran una vista en tiempo real, a través de fluoroscopia, lo que le permite al médico ubicar y aliviar el bloqueo. Esto se hace a través de múltiples técnicas que incluyen el corte de la abertura y la creación de un orificio más grande para el drenaje, la eliminación de cálculos biliares y otros desechos, la dilatación de partes estrechas de los conductos o la colocación de un stent que mantiene los conductos abiertos. El médico también puede tomar una biopsia de los conductos para evaluar si hay cáncer, infección o inflamación. Los efectos secundarios incluyen hinchazón, náuseas o dolor de garganta durante 1 o 2 días. Las complicaciones incluyen pancreatitis, infección de los conductos biliares o de la vesícula biliar, sangrado, reacción a la anestesia y perforación de cualquier estructura por donde pasa el endoscopio o sus instrumentos, pero particularmente el duodeno, el conducto biliar y el conducto pancreático. Los signos de una complicación grave que requiere atención médica urgente o de emergencia incluyen heces negras o con sangre, dolor de pecho, fiebre, empeoramiento del dolor abdominal, empeoramiento del dolor de garganta, problemas para respirar, problemas para tragar, vómito con sangre o con aspecto de café molido. La mayoría de las veces, las complicaciones de este procedimiento requieren hospitalización para recibir tratamiento.
Como profesión médica
Educación y Formación
Estados Unidos
La gastroenterología es una subespecialidad de la medicina interna y, por lo tanto, requiere tres años de residencia en medicina interna seguidos de tres años adicionales en una beca dedicada a la gastroenterología. Esta capacitación está certificada por la Junta Estadounidense de Medicina Interna (ABIM) y la Junta Estadounidense de Medicina Interna Osteopática (AOBIM) y debe completarse en un programa acreditado por el Consejo de Acreditación para la Educación Médica de Graduados (ACGME). Otras sociedades nacionales que supervisan la capacitación incluyen el Colegio Estadounidense de Gastroenterología (ACG), la Asociación Estadounidense de Gastroenterología (AGA) y la Sociedad Estadounidense de Endoscopia Gastrointestinal (ASGE).
Alcance de la práctica
Los gastroenterólogos ven a los pacientes tanto en la clínica como en el hospital. Pueden ordenar pruebas de diagnóstico, prescribir medicamentos y realizar una serie de procedimientos diagnósticos y terapéuticos, que incluyen colonoscopia, esofagogastroduodenoscopia (EGD), colangiopancreatografía retrógrada endoscópica (CPRE), ecografía endoscópica (EUS) y biopsia hepática.
Subespecialidades
Algunos aprendices de gastroenterología completarán un "cuarto año" (aunque este suele ser su séptimo año de educación médica de posgrado) en hepatología de trasplantes, endoscopia intervencionista avanzada, enfermedad inflamatoria intestinal, motilidad u otros temas.
La endoscopia avanzada, a veces denominada endoscopia intervencionista o quirúrgica, es una subespecialidad de la gastroenterología que se centra en técnicas endoscópicas avanzadas para el tratamiento de enfermedades pancreáticas, hepatobiliares y gastrointestinales. Los gastroenterólogos intervencionistas generalmente se someten a un año adicional de capacitación rigurosa en técnicas endoscópicas avanzadas que incluyen colangiopancreatografía retrógrada endoscópica, procedimientos de intervención y diagnóstico guiados por ultrasonido endoscópico y técnicas de resección avanzadas que incluyen resección mucosa endoscópica y disección submucosa endoscópica. Además, la realización de procedimientos bariátricos endoscópicos también la realizan algunos endoscopistas avanzados.
La hepatología, o medicina hepatobiliar, engloba el estudio del hígado, el páncreas y el árbol biliar, y tradicionalmente se considera una subespecialidad de la gastroenterología, mientras que proctología abarca los trastornos del ano, el recto y el colon y se considera una subespecialidad de la cirugía general.
Organizaciones profesionales
- American College of Gastroenterology (ACG) - fue fundada en 1932 por un grupo de 10 gastroenterólogos en la ciudad de Nueva York y ahora consta de más de 16.000 gastroenterólogos de 86 países. Su declaración de misión dice "Nuestra misión es mejorar la capacidad de nuestros miembros para proporcionar atención de clase mundial a los pacientes con trastornos digestivos y promover la profesión a través de la excelencia y la innovación basada en los pilares de atención de pacientes, educación, investigación científica, defensa y manejo de prácticas." El ACG patrocina conferencias regionales y nacionales, publica varias revistas incluyendo The American Journal of Gastroenterology, Clinical and Translational Gastroenterology, and ACG Case Reports Journal, acoge programas de educación médica continua (CME), apoya iniciativas para la formación de becarios, desarrolla y promueve directrices basadas en evidencia, apoya la promoción y la política pública, y proporciona financiación de investigación clínica consistente en $27 millones en becas de investigación y premios de desarrollo profesional ($2,2 millones en 2022).
- American Gastroenterological Association (AGA) - fue fundada en 1897 y ahora cuenta con más de 16.000 miembros en todo el mundo. Su declaración de misión dice "Empoderar a los médicos e investigadores para mejorar la salud digestiva." La AGA publica dos revistas mensuales tituladas Gastroenterología y Gastroenterología Clínica y Hepatología, patrocina una reunión anual llamada Digestive Disease Week (DDW), proporciona más de $3 millones cada año en becas de investigación a más de 50 investigadores a través del Programa de Premios AGA Research Foundation ($2.56 millones a 61 investigadores en 2022), desarrolla y promueve directrices basadas en evidencia, influye en la política pública a través del Programa de AGA Advocates del Congreso y el comité de acción política AGA (PAC), y apoya una variedad de oportunidades educativas continuas
- American Society for Gastrointestinal Endoscopy (ASGE) - fue fundada en 1941 y ahora incluye alrededor de 15.000 miembros en todo el mundo. Su declaración de misión dice "La Sociedad Americana de Endoscopia Gastrointestinal es el líder mundial en la promoción de la atención digestiva mediante la educación, la promoción y la promoción de la excelencia y la innovación en la endoscopia." El ASGE publica una revista mensual titulada Endoscopia gastrointestinal ()GIE), desarrolla y promueve directrices basadas en pruebas, ofrece recursos educativos para sus miembros, y proporciona recursos de promoción para influir en la política pública.
- World Gastroenterology Organisation (WGO) - fue fundada en 1958 y consta de 119 Sociedades Miembros y 4 asociaciones regionales afiliadas de todo el mundo que representan a 60.000 individuos combinados. La declaración de la misión WGO dice "Promover, tanto para el público en general como para el profesional de la salud, una conciencia de la prevalencia mundial y la atención óptima de los trastornos gastrointestinales y hepáticos, y mejorar la atención de estos trastornos, mediante la provisión de educación y formación de alta calidad, accesibles e independientes." El WGO publica un boletín electrónico World Gastroenterology Newse-WGN), desarrolla directrices globales, participa en la promoción a través del Día Mundial de la Salud Digestiva (WDHD) celebrado anualmente el 29 de mayo, y proporciona recursos educativos incluyendo 23 centros de formación en todo el mundo y un programa de formación de instructores (TTT).
- British Society of Gastroenterology
- Gastroenterología Europea
Diarios
- El American Journal of Gastroenterology
- Gastroenterología Clínica y Hepatología
- Endoscopia
- Gastroenterología
- Endoscopia gastrointestinal
- Gut
- Enfermedades inflamatorias del intestino
- Journal of Clinical Gastroenterology
- Journal of Crohn's and Colitis
- Neurogastroenterología " Motilidad "
- World Journal of Gastroenterology
Historia
Citando papiros egipcios, John F. Nunn identificó un conocimiento significativo de las enfermedades gastrointestinales entre los médicos en ejercicio durante los períodos de los faraones. Irynakhty, de la décima dinastía, c. 2125 a.C., fue un médico de la corte especializado en gastroenterología, sueño y proctología.
Entre los antiguos griegos, Hipócrates atribuía la digestión a la preparación. El concepto de Galeno del estómago con cuatro facultades fue ampliamente aceptado hasta la modernidad en el siglo XVII.
Siglo XVIII:
- El italiano Lazzaro Spallanzani (1729–99) fue uno de los primeros médicos para ignorar las teorías de Galen, y en 1780 dio pruebas experimentales sobre la acción del jugo gástrico en los alimentos.
- En 1767, el alemán Johann von Zimmermann escribió un importante trabajo sobre disentería.
- En 1777, Maximilian Stoll de Viena describió el cáncer de la vesícula biliar.
Siglo XIX:
- En 1805, Philipp Bozzini hizo el primer intento de observar dentro del cuerpo humano viviente usando un tubo que llamó Lichtleiter (instrumento guía de luz) para examinar el tracto urinario, el recto y la faringe. Esta es la primera descripción de la endoscopia.
- Charles Emile Troisier describió la ampliación de los ganglios linfáticos en el cáncer abdominal.
- En 1823, William Prout descubrió que los jugos de estómago contienen ácido clorhídrico.
- En 1833, William Beaumont publicó Experimentos y Observaciones sobre el Jugo Gástrico y la Fisiología de la Digestión años después de experimentar sobre el tema de prueba Alexis St. Martin.
- En 1868, Adolf Kussmaul, un conocido médico alemán, desarrolló el gastroscopio. Él perfeccionó la técnica en un tragador de espadas.
- En 1871, en la sociedad de médicos de Viena, Carl Stoerk demostró un esofagoscopio hecho de dos tubos de metal telescópico, diseñado inicialmente por Waldenburg en 1870.
- En 1876, Karl Wilhelm von Kupffer describió las propiedades de algunas células hepáticas ahora llamadas células Kupffer.
- En 1883, Hugo Kronecker y Samuel James Meltzer estudiaron la maniobra esofágica en humanos.
Siglo XX:
- En 1915, Jesse McClendon probó acidez del estómago humano in situ.
- En 1921–22, Walter Álvarez realizó la primera investigación electrogastrográfica.
- Rudolf Schindler describió muchas enfermedades importantes relacionadas con el sistema digestivo humano durante la Primera Guerra Mundial en su libro de texto ilustrado y es representado por algunos como el "padre de la gastroscopia". Él y Georg Wolf desarrollaron un gastroscopio semiflexible en 1932.
- En 1932, Burrill Bernard Crohn describió la enfermedad de Crohn.
- En 1957, Basil Hirschowitz presentó el primer prototipo de gastroscopio de fibra óptica.
Siglo XXI:
- En 2005, Barry Marshall y Robin Warren de Australia recibieron el Premio Nobel de Fisiología o Medicina por su descubrimiento de Helicobacter pylori (1982/1983) y su papel en la enfermedad de úlcera péptica. James Leavitt asistía en su investigación, pero el Premio Nobel no es otorgado póstumamente por lo que no fue incluido en el premio.
Clasificación de enfermedades
1. Clasificación Internacional de Enfermedades (CIE 2007)/Clasificación de la OMS:
- Capítulo XI, Enfermedades del sistema digestivo (K00-K93)
2. Encabezado de asunto MeSH:
- Gastroenterología (G02.403.776.409.405)
- Enfermedades gastroenterológicas (C06.405)
3. Catálogo de la Biblioteca Nacional de Medicina (clasificación NLM 2006):
- Sistema digestivo(W1) archivado 2004-10-19 en la máquina Wayback
La empresa con mucho más valorada a nivel mundial cuyos productos líderes son en Gastroenterología es Takeda (Japón).
Contenido relacionado
Fenciclidina
Síndrome de deficiencia congénita de yodo
Alois alzheimer