Fisiopatología de la hipertensión
Contenido keyboard_arrow_down
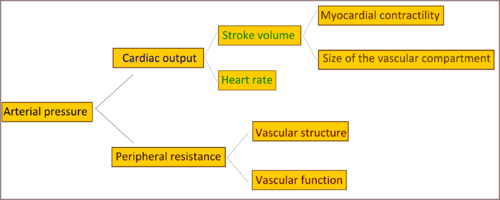
Genética
Sistema nervioso autónomo
Renin – sistema de angiotensina–aldosterona
Disfunción endotelial
Hipótesis de la relación entre sodio y potasio de hipertensión esencial
El respaldo epidemiológico a esta hipótesis se encuentra en un metaanálisis de 2014 que afirma que «la relación sodio-potasio parece estar más fuertemente asociada con los resultados de la presión arterial que el sodio o el potasio por separado en poblaciones adultas hipertensas».
Inflamación y respuestas inmunitarias adversas
Referencias
- ^ Carretero OA, Oparil S (enero 2000). "Hipertensión esencial. Parte I: definición y etiología". Circulación. 101 3): 329 –35. doi:10.1161/01.CIR.101.3.329. PMID 10645931.
- ^ a b c d e Oparil S, Zaman MA, Calhoun DA (noviembre de 2003). "Patogénesis de hipertensión". Ann. Med. 139 (9): 761–76. doi:10.7326/0003-4819-139-9-200311040-00011. PMID 14597461. S2CID 32785528.
- ^ Hall, John E.; Guyton, Arthur C. (2006). Textbook of medical fisilogy. St. Louis, Mo: Elsevier Saunders. p. 228. ISBN 978-0-7216-0240-0.
- ^ "Hypertension: eMedicine Nephrology". Retrieved 2009-06-05.
- ^ Pierdomenico SD, Di Nicola M, Esposito AL, et al. (junio de 2009). "Valor pronóstico de diferentes índices de variabilidad de presión arterial en pacientes hipertensos". American Journal of Hypertension. 22 (8): 842 –47. doi:10.1038/ajh.2009.103. PMID 19498342.
- ^ Klabunde, Richard E. (2007). "Conceptos de Fisiología Cardiovascular - Presión Arterial Medio". Archivado desde el original el 2 de octubre de 2009. Retrieved 2008-09-29.
- ^ a b Lifton RP, Gharavi AG, Geller DS (febrero de 2001). "Mecanismos moleculares de hipertensión humana". Celular. 104 4): 545 –56. doi:10.1016/S0092-8674(01)00241-0. PMID 11239411. S2CID 9401969.
- ^ Wilson FH, Disse-Nicodème S, Choate KA, et al. (agosto de 2001). "Hipertensión humana causada por mutaciones en las cinasas WNK". Ciencia. 293 (5532): 1107–12. doi:10.1126/science.1062844. PMID 11498583. S2CID 22700809.
- ^ Guyton AC (junio de 1991). "Control de presión arterial: función especial de los riñones y fluidos corporales". Ciencia. 252 (5014): 1813 –16. Bibcode:1991Sci...252.1813G. doi:10.1126/science.2063193. PMID 2063193.
- ^ a b Corvol P, Persu A, Gimenez-Roqueplo AP, Jeunemaitre X (junio de 1999). "Siete lecciones de dos genes candidatos en hipertensión esencial humana: angiotensinogeno y canal de sodio epitelial". Hipertensión. 33 (6): 1324 –31. doi:10.1161/01.hyp.33.6.1324. PMID 10373210.
- ^ Feinleib M, Garrison RJ, Fabsitz R, et al. (octubre de 1977). "El estudio gemelo de NHLBI de factores de riesgo de enfermedades cardiovasculares: metodología y resumen de resultados". American Journal of Epidemiology. 106 4): 284 –85. doi:10.1093/oxfordjournals.aje.a112464. PMID 562066. Retrieved 2009-06-08.
- ^ Biron P, Mongeau JG, Bertrand D (octubre de 1976). "La agregación familiar de la presión arterial en 558 niños adoptados". Canadian Medical Association Journal. 115 (8): 773 –74. PMC 1878814. PMID 974967.
- ^ Hsueh WC, Mitchell BD, Schneider JL, et al. (junio de 2000). "QTL influenciando mapas de presión sanguínea a la región de PPH1 sobre cromosoma 2q31-34 en Amish de Orden Vieja". Circulación. 101 (24): 2810 –16. doi:10.1161/01.cir.101.24.2810. PMID 10859286.
- ^ Levy D, DeStefano AL, Larson MG, et al. (octubre de 2000). "Evidencia para un gen que influye en la presión arterial en el cromosoma 17. Resultados de la vinculación del escaneo genoma para fenotipos de presión arterial longitudinal en sujetos del estudio del corazón framingham". Hipertensión. 36 4): 477 –83. doi:10.1161/01.hyp.36.4.477. PMID 11040222.
- ^ Kristjansson K, Manolescu A, Kristinsson A, et al. (junio de 2002). "Enlace de hipertensión esencial al cromosoma 18q". Hipertensión. 39 (6): 1044 –49. doi:10.1161/01.HYP.0000018580.24644.18. PMID 12052839.
- ^ Hunt SC, Ellison RC, Atwood LD, Pankow JS, Province MA, Leppert MF (Julio 2002). "Escaneos genomas para la presión arterial y la hipertensión: el estudio de corazón nacional, pulmón e instituto de sangre". Hipertensión. 40 1): 1 –6. doi:10.1161/01.HYP.0000022660.28915.B1. PMID 12105129.
- ^ Selby JV, Newman B, Quiroga J, Christian JC, Austin MA, Fabsitz RR (abril de 1991). "Concordancia para hipertensión dislipidemica en gemelos masculinos". JAMA: The Journal of the American Medical Association. 265 (16): 2079–84. doi:10.1001/jama.265.16.2079. PMID 2013927.
- ^ Niu T, Yang J, Wang B, et al. (febrero de 1999). "Polimorfismos gen angiotensinogenos M235T/T174M: no exceso de transmisión a chino hipertensivo". Hipertensión. 33 2): 698 –702. doi:10.1161/01.hyp.33.2.698. PMID 10024331.
- ^ Luft FC (mayo de 2000). "Genética molecular de la hipertensión humana". Opinión actual en Nefrología e Hipertensión. 9 3): 259 –66. doi:10.1097/00041552-200005000-00009. PMID 10847327.
- ^ Somers VK, Anderson EA, Mark AL (enero de 1993). "Mecanismos neuronales simpáticos en hipertensión humana". Opinión actual en Nefrología e Hipertensión. 2 1): 96 –105. doi:10.1097/00041552-199301000-00015. PMID 7922174.
- ^ Takahashi H (agosto de 2008). "[Hiperactividad simpática en hipertensión]". Nippon Rinsho. Japanese Journal of Clinical Medicine (en japonés). 66 (8): 1495 –502. PMID 18700548.
- ^ Esler M (junio de 2000). "El sistema simpático y la hipertensión". American Journal of Hypertension. 13 (6 Pt 2): 99S – 105S. doi:10.1016/S0895-7061(00)00225-9. PMID 10921528.
- ^ Mark AL (diciembre de 1996). "El sistema nervioso simpático en hipertensión: un potencial regulador a largo plazo de la presión arterial". Journal of Hypertension Supplement. 14 (5): S159–65. PMID 9120673.
- ^ Brook RD, Julius S (junio de 2000). "Desbalance autonómico, hipertensión y riesgo cardiovascular". American Journal of Hypertension. 13 (6 Pt 2): 112S – 122S. doi:10.1016/S0895-7061(00)00228-4. PMID 10921530.
- ^ Chapleau MW, Hajduczok G, Abboud FM (abril de 1988). "Mechanisms of resetting of arterial baroreceptors: an overview". El American Journal of the Medical Sciences. 295 4): 327 –34. doi:10.1097/00000441-198804000-00019. PMID 2834951.
- ^ Guo GB, Thames MD, Abboud FM (agosto de 1983). "Barroreflexos artísticos en conejos hipertensivos renales. Selectividad y redundancia de la influencia del baroreceptor en la frecuencia cardíaca, resistencia vascular y actividad nerviosa lumbar simpática". Circulation Research. 53 2): 223 –34. doi:10.1161/01.res.53.2.223. PMID 6883646.
- ^ Xie PL, Chapleau MW, McDowell TS, Hajduczok G, Abboud FM (agosto de 1990). "Mecanismo de disminución de la actividad baroreceptor en conejos hipertensivos crónicos. Papel de prostanoides endógenos". The Journal of Clinical Investigation. 86 2): 625 –30. doi:10.1172/JCI114754. PMC 296770. PMID 2117025.
- ^ Lohmeier TE (junio de 2001). "El sistema nervioso simpático y la regulación de la presión arterial a largo plazo". American Journal of Hypertension. 14 (6 Pt 2): 147S – 154S. doi:10.1016/S0895-7061(01)02082-9. PMID 11411750.
- ^ Guo GB, Abboud FM (mayo de 1984). "Medición central amparada del baroreflex arterial en hipertensión renal crónica". El American Journal of Physiology. 246 (5 Pt 2): H720-7. doi:10.1152/ajpheart.1984.246.5.H720. PMID 6720985.
- ^ Abboud FM (febrero de 1974). "Efectos de sodio, angiotensina y esteroides en la reactividad vascular en el hombre". FASEB J. 33 2): 143 –49. PMID 4359754.
- ^ Li Z, Mao HZ, Abboud FM, Chapleau MW (octubre de 1996). "Los radicales libres de oxígeno contribuyen a la disfunción del baroreceptor en conejos ateroscleróticos". Circulation Research. 79 4): 802 –11. doi:10.1161/01.res.79.4.802. PMID 8831504. Archivado desde el original on 2013-02-23. Retrieved 2009-06-08.
- ^ Chapleau MW, Hajduczok G, Abboud FM (julio de 1992). "Represión de la descarga de baroreceptor por endotelina a alta presión sinusal carotídica". El American Journal of Physiology. 263 (1 Pt 2): R103-8. doi:10.1152/ajpregu.1992.263.1.R103. PMID 1636777.
- ^ Ziegler MG, Mills P, Dimsdale JE (julio de 1991). "La respuesta del prensador de Hypertensives a la norepinefrina. Análisis por índice de infusión y niveles de plasma". American Journal of Hypertension. 4 (7 Pt 1): 586 –91. doi:10.1093/ajh/4.7.586. PMID 1873013.
- ^ Bianchetti MG, Beretta-Piccoli C, Weidmann P, Ferrier C (abril de 1986). "Control de presión arterial en miembros normotensivos de familias hipertensivas". Kidney International. 29 4): 882 –88. doi:10.1038/ki.1986.81. PMID 3520094.
- ^ Calhoun DA, Mutinga ML, Collins AS, Wyss JM, Oparil S (diciembre de 1993). "Los negros normotensivos han aumentado la respuesta simpática a la prueba de prensa fría". Hipertensión. 22 (6): 801 –05. doi:10.1161/01.hyp.22.6.801. PMID 8244512.
- ^ Kim SH, Lim KR, Chun KJ (2022). "La variabilidad cardíaca más alta como predictor de fibrilación auricular en pacientes con hipertensión". Scientific Reports. 12 (1) 3702. Bibcode:2022NatSR.12.3702K. doi:10.1038/s41598-022-07783-3. PMC 8904557. PMID 35260686.
- ^ Wallbach, M; Koziolek, MJ (9 de noviembre de 2017). "Baroreceptors in the carotid and hypertension-system review and meta-analysis of the effects of baroreflex activation therapy on blood pressure". Nefrología, Diálisis, Trasplante. 33 (9): 1485–1493. doi:10.1093/ndt/gfx279. PMID 29136223.
- ^ Fujino T, Nakagawa N, Yuhki K, et al. (septiembre de 2004). "Disminución de la susceptibilidad a la hipertensión renovascular en ratones carentes de la prostaglandina I2 receptor IP". J. Clin. Invest. 114 (6): 805–12. doi:10.1172/JCI21382. PMC 516260. PMID 15372104.
- ^ Brenner & Rector's The Kidney, 7th ed., Saunders, 2004. pp.2118-2119. Total Texto con la suscripción a MDConsult Archived 2016-03-03 en la máquina Wayback
- ^ Programa de Medicina de Laboratorios Regionales Hamilton - Manual del Centro de Referencia de Laboratorios. Renin Direct Archived 2012-02-24 en la máquina Wayback
- ^ a b McConnaughey MM, McConnaughey JS, Ingenito AJ (junio de 1999). "Consideración práctica de la farmacología de los bloqueadores de receptores de angiotensina". Journal of Clinical Pharmacology. 39 (6): 547 –59. doi:10.1177/00912709922008155. PMID 10354958. S2CID 34396502. Retrieved 2009-06-09.
- ^ Segura J, Ruilope LM (octubre de 2007). "Obesidad, hipertensión esencial y sistema de renina-angiotensina". Salud Pública. 10 (10A): 1151 –55. doi:10.1017/S136898000700064X. PMID 17903324.
- ^ Hasegawa H, Komuro I (abril de 2009). "[El progreso del estudio de RAAS]". Nippon Rinsho. Japanese Journal of Clinical Medicine (en japonés). 67 4): 655–61. PMID 19348224.
- ^ Saitoh S (abril de 2009). "[La resistencia a la insulina y el sistema de renina-angiotensina-aldosterona]". Nippon Rinsho. Japanese Journal of Clinical Medicine (en japonés). 67 4): 729 –34. PMID 19348235.
- ^ O'Brien, Eoin; Beevers, D. G.; Lip, Gregory Y. H. (2007). ABC de hipertensión. Londres: BMJ Books. ISBN 978-1-4051-3061-5.
- ^ Nakazono K, Watanabe N, Matsuno K, Sasaki J, Sato T, Inoue M (noviembre de 1991). "¿La superoxida subyace la patogénesis de la hipertensión?". Actas de la Academia Nacional de Ciencias de los Estados Unidos de América. 88 (22): 10045–48. Bibcode:1991PNAS...8810045N doi:10.1073/pnas.88.22.10045. PMC 52864. PMID 1658794.
- ^ Laursen JB, Rajagopalan S, Galis Z, Tarpey M, Freeman BA, Harrison DG (febrero de 1997). "Role of superoxide in angiotensin II-induced but not catecholamine-induced hypertension". Circulación. 95 3): 588–93. doi:10.1161/01.cir.95.3.588. PMID 9024144. Archivado desde el original on 2013-02-23. Retrieved 2009-06-09.
- ^ Cai H, Harrison DG (noviembre 2000). "Disfunción supratelial en enfermedades cardiovasculares: el papel del estrés oxidante". Circulation Research. 87 (10): 840 –44. doi:10.1161/01.res.87.10.840. PMID 11073878.
- ^ Fukui T, Ishizaka N, Rajagopalan S, et al. (enero de 1997). "La expresión p22phox mRNA y la actividad de la oxidasa NADPH aumentan en aortas de ratas hipertensivas". Circulation Research. 80 1): 45 –51. doi:10.1161/01.res.80.1.45. PMID 8978321. Archivado desde el original on 2013-02-23. Retrieved 2009-06-09.
- ^ a b Touyz RM, Schiffrin EL (junio de 2003). "Role of endothelin in human hypertension". Canadian Journal of Physiology and Pharmacology. 81 (6): 533 –41. doi:10.1139/y03-009. Archivado desde el original el 2012-12-16. Retrieved 2009-06-09.
- ^ Shreenivas S, Oparil S (2007). "El papel de la endotelina-1 en la hipertensión humana". Hemorheología clínica y microcirculación. 37 ()1 –2): 157–78. PMID 17641406. Retrieved 2009-06-09.
- ^ Ergul S, Parish DC, Puett D, Ergul A (octubre de 1996). "Diferencias raciales en las concentraciones plasmáticas de endotelina-1 en individuos con hipertensión esencial". Hipertensión. 28 4): 652 –5. doi:10.1161/01.hyp.28.4.652. PMID 8843893. Archivado desde el original on 2013-02-23. Retrieved 2009-06-09.
- ^ Grubbs AL, Ergul A (2001). "Una revisión de la endotelina e hipertensión en individuos afroamericanos". Etnicidad y enfermedad. 11 4): 741 –48. PMID 11763297.
- ^ Campia U, Cardillo C, Panza JA (junio de 2004). "Diferencias étnicas en la actividad vasoconstrictor de la endotelina-1 endógena en pacientes hipertensos". Circulación. 109 (25): 3191–95. doi:10.1161/01.CIR.0000130590.24107.D3. PMID 15148269.
- ^ Adrogué, HJ; Madias, NE (10 de mayo de 2007). "Sodio y potasio en la patogénesis de la hipertensión" (PDF). El New England Journal of Medicine. 356 (19): 1966–78. doi:10.1056/NEJMra064486. PMID 17494929.
- ^ Pérez, V; Chang, ET (noviembre de 2014). "Proporción de sodio a potasio y presión arterial, hipertensión y factores relacionados". Avances en la nutrición. 5 (6): 712 –41. doi:10.3945/an.114.006783. PMC 4224208. PMID 25398734.
- ^ Norlander, Allison E.; Madhur, Meena S.; Harrison, David G. (2018-01-02). "La inmunología de la hipertensión". The Journal of Experimental Medicine. 215 1): 21 –33. doi:10.1084/jem.20171773. ISSN 1540-9538. PMC 5748862. PMID 29247045.
- ^ Plante, Timothy B.; Juraschek, Stephen P.; Howard, George; Howard, Virginia J.; Tracy, Russell P.; Olson, Nels C.; Judd, Suzanne E.; Kamin Mukaz, Debora; Zakai, Neil A.; Long, D. Leann; Cushman, Mary (junio 2024). "Cytokines, C-Reactive Protein y Riesgo de Hipertensión Incidente en el Estudio REGARDS". Hipertensión. 81 (6): 1244 –1253. doi:10.1161/HYPERTENSIONAHA.123.22714. ISSN 1524-4563. PMC 11095906. PMID 38487890.
- ^ Sesso, Howard D.; Wang, Lu; Buring, Julie E.; Ridker, Paul M.; Gaziano, J. Michael (febrero de 2007). "Comparison of interleukin-6 and C-reactive protein for the risk of developing hypertension in women". Hipertensión. 49 2): 304–310. doi:10.1161/01.HYP.0000252664.24294.ff. ISSN 1524-4563. PMID 17159088.
- ^ Lakoski, S. G.; Cushman, M.; Siscovick, D. S.; Blumenthal, R. S.; Palmas, W.; Burke, G.; Herrington, D. M. (Febrero de 2011). "La relación entre inflamación, obesidad y riesgo de hipertensión en el estudio multiétnico de la aterosclerosis (MESA)". Journal of Human Hypertension. 25 2): 73 –79. doi:10.1038/jh.2010.91. ISSN 1476-5527. PMC 4066617. PMID 20944659.
Más resultados...