Estenosis aórtica
Estenosis aórtica (AS o AoS) es el estrechamiento de la salida del ventrículo izquierdo del corazón (donde comienza la aorta), de modo que resulten problemas. Puede ocurrir en la válvula aórtica, así como por encima y por debajo de este nivel. Por lo general, empeora con el tiempo. Los síntomas a menudo aparecen gradualmente y, a menudo, primero ocurre una disminución de la capacidad para hacer ejercicio. Si se produce insuficiencia cardíaca, pérdida del conocimiento o dolor torácico relacionado con el corazón debido a AS, los resultados son peores. La pérdida de la conciencia generalmente ocurre al ponerse de pie o hacer ejercicio. Los signos de insuficiencia cardíaca incluyen dificultad para respirar, especialmente al acostarse, durante la noche o al hacer ejercicio, e hinchazón de las piernas. El engrosamiento de la válvula sin estrechamiento se conoce como esclerosis aórtica.
Las causas incluyen nacer con una válvula aórtica bicúspide y fiebre reumática; una válvula normal también puede endurecerse con el paso de las décadas debido a la calcificación. Una válvula aórtica bicúspide afecta a alrededor del uno al dos por ciento de la población. A partir de 2014, la cardiopatía reumática ocurre principalmente en el mundo en desarrollo. Los factores de riesgo son similares a los de la enfermedad de las arterias coronarias e incluyen fumar, presión arterial alta, colesterol alto, diabetes y ser hombre. La válvula aórtica generalmente tiene tres valvas y está ubicada entre el ventrículo izquierdo del corazón y la aorta. AS típicamente resulta en un soplo cardíaco. Su gravedad se puede dividir en leve, moderada, grave y muy grave, distinguibles por ecografía del corazón.
La estenosis aórtica generalmente se sigue mediante ecografías repetidas. Una vez que se ha vuelto grave, el tratamiento consiste principalmente en una cirugía de reemplazo de válvula, y el reemplazo de válvula aórtica transcatéter (TAVR) es una opción para algunas personas que tienen un alto riesgo de cirugía. Las válvulas pueden ser mecánicas o bioprotésicas, y cada una tiene riesgos y beneficios. Otro procedimiento menos invasivo, la valvuloplastia aórtica con globo (BAV, por sus siglas en inglés), puede generar beneficios, pero solo por unos pocos meses. Las complicaciones, como la insuficiencia cardíaca, se pueden tratar de la misma manera que en las personas con AS de leve a moderada. En aquellos con enfermedad grave, se deben evitar varios medicamentos, incluidos los inhibidores de la ECA, la nitroglicerina y algunos bloqueadores beta. El nitroprusiato o la fenilefrina se pueden usar en personas con insuficiencia cardíaca descompensada según la presión arterial.
La estenosis aórtica es la enfermedad cardíaca valvular más común en el mundo desarrollado. Afecta a alrededor del 2% de las personas mayores de 65 años. Las tasas estimadas no se conocían en la mayor parte del mundo en desarrollo a partir de 2014. En aquellos que tienen síntomas, sin reparación, la probabilidad de muerte a los cinco años es de aproximadamente el 50 % y a los 10 años es de aproximadamente el 90 %. La estenosis aórtica fue descrita por primera vez por el médico francés Lazare Rivière en 1663.
Signos y síntomas
Los síntomas relacionados con la estenosis aórtica dependen del grado de estenosis. La mayoría de las personas con estenosis aórtica de leve a moderada no presentan síntomas. Los síntomas generalmente se presentan en personas con estenosis aórtica severa, aunque también pueden ocurrir en personas con estenosis aórtica de leve a moderada. Los tres síntomas principales de la estenosis aórtica son pérdida del conocimiento, dolor torácico anginoso y dificultad para respirar con la actividad u otros síntomas de insuficiencia cardíaca, como dificultad para respirar al estar acostado, episodios de dificultad para respirar por la noche o piernas y pies hinchados. También puede ir acompañado del característico "Dresden china" apariencia de palidez con un ligero rubor.
Angina
La angina de pecho en caso de insuficiencia cardíaca también aumenta el riesgo de muerte. En las personas con angina, la tasa de mortalidad a 5 años es del 50 % si no se reemplaza la válvula aórtica.
La angina en el contexto de la EA ocurre debido a la hipertrofia ventricular izquierda (HVI) causada por la producción constante de un aumento de la presión necesaria para superar el gradiente de presión causado por la EA. Mientras que la capa muscular del ventrículo izquierdo se engrosa, las arterias que irrigan el músculo no se alargan ni agrandan significativamente, por lo que es posible que el músculo no reciba suficiente suministro de sangre para satisfacer sus necesidades de oxígeno. Esta isquemia puede ser evidente por primera vez durante el ejercicio cuando el músculo cardíaco requiere un mayor suministro de sangre para compensar el aumento de la carga de trabajo. El individuo puede quejarse de dolor torácico anginoso con el esfuerzo. La prueba de esfuerzo con o sin imágenes está estrictamente contraindicada en pacientes sintomáticos con estenosis aórtica grave. Las guías actuales recomiendan la prueba de esfuerzo con ejercicio en pacientes asintomáticos y puede proporcionar un valor pronóstico incremental.
Eventualmente, sin embargo, el músculo cardíaco requerirá más suministro de sangre en reposo del que pueden suministrar las ramas de la arteria coronaria. En este punto, puede haber signos de patrón de tensión ventricular (descenso del segmento ST e inversión de la onda T) en el ECG, lo que sugiere isquemia subendocárdica. El subendocardio es la región más susceptible a la isquemia por ser la más distante de las arterias coronarias epicárdicas.
Síncope
El síncope (episodios de desmayos) debido a la estenosis de la válvula aórtica suele ser por esfuerzo. En el contexto de la insuficiencia cardíaca aumenta el riesgo de muerte. En las personas con síncope, la tasa de mortalidad a los tres años es del 50 % si no se reemplaza la válvula aórtica.
No está claro por qué la estenosis aórtica causa síncope. Una teoría es que la EA grave produce un gasto cardíaco casi fijo. Cuando una persona con estenosis aórtica hace ejercicio, su resistencia vascular periférica disminuirá a medida que los vasos sanguíneos de los músculos esqueléticos se dilaten para permitir que los músculos reciban más sangre para permitirles hacer más trabajo. Esta disminución de la resistencia vascular periférica normalmente se compensa con un aumento del gasto cardíaco. Dado que las personas con EA grave no pueden aumentar su gasto cardíaco, la presión arterial cae y la persona se desmaya debido a la disminución de la perfusión de sangre al cerebro.
Una segunda teoría es que, durante el ejercicio, las altas presiones generadas en el ventrículo izquierdo hipertrofiado provocan una respuesta vasodepresora, lo que provoca una vasodilatación periférica secundaria que, a su vez, provoca una disminución del flujo sanguíneo al cerebro, lo que provoca la pérdida del conocimiento. De hecho, en la estenosis aórtica, debido a la obstrucción fija del flujo sanguíneo que sale del corazón, puede ser imposible que el corazón aumente su producción para compensar la vasodilatación periférica.
A veces puede estar operativo un tercer mecanismo. Debido a la hipertrofia del ventrículo izquierdo en la estenosis aórtica, incluida la consiguiente incapacidad de las arterias coronarias para suministrar adecuadamente sangre al miocardio (ver "Angina" a continuación), se pueden desarrollar ritmos cardíacos anormales. Estos pueden conducir al síncope.
Finalmente, al menos en la estenosis aórtica calcificada, la calcificación dentro y alrededor de la válvula aórtica puede progresar y extenderse para afectar el sistema de conducción eléctrica del corazón. Si eso ocurre, el resultado puede ser un bloqueo cardíaco, una condición potencialmente letal de la cual el síncope puede ser un síntoma.
Insuficiencia cardíaca congestiva
La insuficiencia cardíaca congestiva (CHF, por sus siglas en inglés) conlleva un pronóstico grave en personas con AS. Las personas con CHF atribuible a AS tienen una tasa de mortalidad a 2 años del 50% si no se reemplaza la válvula aórtica. La CHF en el contexto de AS se debe a una combinación de hipertrofia ventricular izquierda con fibrosis, disfunción sistólica (disminución de la fracción de eyección) y disfunción diastólica (presión de llenado elevada del VI).
Síntomas asociados
En el síndrome de Heyde, la estenosis aórtica se asocia con sangrado gastrointestinal debido a la angiodisplasia del colon. Investigaciones recientes han demostrado que la estenosis causa una forma de enfermedad de von Willebrand al descomponer su factor de coagulación asociado (antígeno asociado al factor VIII, también llamado factor de von Willebrand), debido al aumento de la turbulencia alrededor de la válvula estenótica.
Complicaciones
A pesar de lo anterior, la American Heart Association cambió sus recomendaciones con respecto a la profilaxis antibiótica para la endocarditis. Específicamente, a partir de 2007 se recomienda que dicha profilaxis se limite solo a aquellos con válvulas cardíacas protésicas, aquellos con episodios previos de endocarditis y aquellos con ciertos tipos de cardiopatías congénitas.
Dado que la válvula aórtica estenosada puede limitar el gasto del corazón, las personas con estenosis aórtica corren el riesgo de sufrir un síncope y una presión arterial peligrosamente baja si usan alguno de los diversos medicamentos para las enfermedades cardiovasculares que a menudo coexisten con la estenosis aórtica.. Los ejemplos incluyen nitroglicerina, nitratos, inhibidores de la ECA, terazosina (Hytrin) e hidralazina. Tenga en cuenta que todas estas sustancias conducen a la vasodilatación periférica. En circunstancias normales, en ausencia de estenosis aórtica, el corazón puede aumentar su rendimiento y, por lo tanto, compensar el efecto de los vasos sanguíneos dilatados. Sin embargo, en algunos casos de estenosis aórtica, debido a la obstrucción del flujo sanguíneo que sale del corazón causada por la estenosis de la válvula aórtica, no se puede aumentar el gasto cardíaco. Puede sobrevenir presión arterial baja o síncope.
Causas
La estenosis aórtica es causada con mayor frecuencia por calcificación progresiva relacionada con la edad (>50 % de los casos), con una edad promedio de 65 a 70 años. Otra causa importante de estenosis aórtica es la calcificación de una válvula aórtica bicúspide congénita o, más raramente, una válvula aórtica unicúspide congénita. Las personas con válvulas aórticas unicúspides suelen necesitar una intervención cuando son muy jóvenes, a menudo recién nacidos. Mientras que aquellos con válvula aórtica bicúspide congénita constituyen el 30-40% de los que se presentan durante la edad adulta y, por lo general, se presentan antes (entre los 40 y los 50 años o más) que aquellos con válvulas aórticas tricúspide (65 o más).
La fiebre reumática aguda posinflamatoria es la causa de menos del 10% de los casos. Las causas raras de estenosis aórtica incluyen la enfermedad de Fabry, el lupus eritematoso sistémico, la enfermedad de Paget, los niveles altos de ácido úrico en la sangre y la infección.
Fisiopatología
La válvula aórtica humana normalmente consta de tres cúspides o valvas y tiene una abertura de 3,0 a 4,0 centímetros cuadrados. Cuando el ventrículo izquierdo se contrae, fuerza la sangre a través de la válvula hacia la aorta y, posteriormente, hacia el resto del cuerpo. Cuando el ventrículo izquierdo se expande nuevamente, la válvula aórtica se cierra y evita que la sangre de la aorta fluya hacia atrás (regurgitación) hacia el ventrículo izquierdo. En la estenosis aórtica, la abertura de la válvula aórtica se estrecha o contrae (estenosis) (p. ej., debido a la calcificación). La estenosis aórtica degenerativa (la variedad más común) y la bicúspide comienzan con daño a las células endoteliales debido al aumento del estrés mecánico. Se cree que la inflamación está involucrada en las primeras etapas de la patogenia de la EA y se sabe que sus factores de riesgo asociados promueven el depósito de colesterol LDL y lipoproteína(a), una sustancia altamente dañina, en la válvula aórtica, lo que causa daño y estenosis significativos. con el tiempo. Se produce la infiltración de células inflamatorias (macrófagos, linfocitos T), seguida de la liberación de mediadores inflamatorios como la interleucina-1-beta y el factor de crecimiento transformante beta-1. Posteriormente, los fibroblastos se diferencian en células similares a los osteoblastos, lo que da como resultado una deposición anormal de matriz ósea que conduce a una calcificación y estenosis valvular progresiva.
Como consecuencia de esta estenosis, el ventrículo izquierdo debe generar una presión más alta con cada contracción para mover efectivamente la sangre hacia la aorta. Inicialmente, el VI genera este aumento de presión al engrosar sus paredes musculares (hipertrofia miocárdica). El tipo de hipertrofia que se observa con mayor frecuencia en AS se conoce como hipertrofia concéntrica, en la que las paredes del LV están (aproximadamente) igualmente engrosadas.
En las últimas etapas, el ventrículo izquierdo se dilata, la pared se adelgaza y la función sistólica se deteriora (lo que da como resultado una capacidad disminuida para bombear sangre). Morris y Innasimuthu et al. mostró que diferentes anatomías coronarias se asocian con diferentes enfermedades de las válvulas. La investigación estaba en progreso en 2010 para ver si la anatomía coronaria diferente podría conducir a un flujo turbulento a nivel de las válvulas que conduce a la inflamación y la degeneración.
Diagnóstico

Palpación
La estenosis aórtica se diagnostica con mayor frecuencia cuando es asintomática y, a veces, se puede detectar durante un examen de rutina del corazón y el sistema circulatorio. Existe buena evidencia para demostrar que ciertas características del pulso periférico pueden regir en el diagnóstico. En particular, puede haber un ascenso lento y/o sostenido del pulso arterial, y el pulso puede ser de bajo volumen. Esto a veces se denomina pulsus parvus et tardus. También puede haber un retraso notable entre el primer ruido cardíaco (en la auscultación) y el pulso correspondiente en la arteria carótida ('retraso apical-carotídeo'). De manera similar, puede haber un retraso entre la aparición de cada pulso en la arteria braquial (en el brazo) y la arteria radial (en la muñeca).
Auscultación
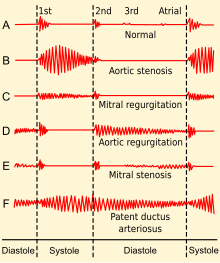
El primer ruido cardíaco puede ir seguido de un sonido de eyección agudo ("clic de eyección") que se escucha mejor en el borde inferior izquierdo del esternón y en el vértice y, por lo tanto, parece estar "dividido" #34;. El sonido de eyección, causado por el impacto del flujo de salida del ventrículo izquierdo contra las valvas de la válvula aórtica parcialmente fusionadas, se asocia más comúnmente con una válvula aórtica bicúspide móvil que con una válvula aórtica calcificada inmóvil. La intensidad de este sonido no varía con la respiración, lo que ayuda a distinguirlo del clic de eyección producido por una válvula pulmonar estenótica, que disminuirá levemente en intensidad durante la inspiración.
Un soplo sistólico crescendo-decrescendo (es decir, 'eyección') que se escucha fácilmente se escucha más fuerte en el borde superior derecho del esternón, en el segundo espacio intercostal derecho, y se irradia a las arterias carótidas bilateralmente. El soplo aumenta al ponerse en cuclillas y disminuye al ponerse de pie y la contracción muscular isométrica como la maniobra de Valsalva, lo que ayuda a distinguirlo de la miocardiopatía hipertrófica obstructiva (HOCM). El soplo es más fuerte durante la espiración, pero también se escucha fácilmente durante la inspiración. Cuanto más grave es el grado de la estenosis, más tarde se produce el pico en el crescendo-decrescendo del soplo.
El segundo ruido cardíaco (A2) tiende a disminuir y suavizarse a medida que la estenosis aórtica se vuelve más severa. Esto es el resultado de la creciente calcificación de la válvula que evita que se "rompa" cierra y produce un sonido agudo y fuerte. Debido a los aumentos en la presión del ventrículo izquierdo de la válvula aórtica estenótica, con el tiempo el ventrículo puede hipertrofiarse, lo que resulta en una disfunción diastólica. Como resultado, puede haber un cuarto ruido cardíaco debido a la rigidez del ventrículo. Con los aumentos continuos de la presión ventricular, se producirá la dilatación del ventrículo y puede manifestarse un tercer ruido cardíaco.
Finalmente, la estenosis aórtica a menudo coexiste con algún grado de insuficiencia aórtica (regurgitación aórtica). Por lo tanto, el examen físico en la estenosis aórtica también puede revelar signos de esta última, por ejemplo, un soplo diastólico decreciente temprano. De hecho, cuando ambas anomalías valvulares están presentes, los hallazgos esperados de cualquiera pueden modificarse o incluso no estar presentes. Más bien, surgen nuevos signos que reflejan la presencia de estenosis e insuficiencia aórtica simultáneas, por ejemplo, pulso bisferiens.
Según un metanálisis, los hallazgos más útiles para descartar la estenosis aórtica en el entorno clínico fueron la tasa lenta de aumento del pulso carotídeo (la razón de probabilidad positiva osciló entre 2,8 y 130 entre los estudios), la intensidad máxima media a tardía de el soplo (razón de probabilidad positiva, 8.0–101) y disminución de la intensidad del segundo ruido cardíaco (razón de probabilidad positiva, 3.1–50).
Otros signos periféricos incluyen:
- latido de ápice sostenido, que no se desplaza a menos que la disfunción sistólica del ventrículo izquierdo se haya desarrollado
- Una emoción precordial
- Presión estrecha del pulso
Electrocardiograma
Aunque la estenosis aórtica no da lugar a ningún hallazgo específico en el electrocardiograma (ECG), a menudo da lugar a una serie de anomalías electrocardiográficas. Las manifestaciones electrocardiográficas de hipertrofia ventricular izquierda (HVI) son comunes en la estenosis aórtica y surgen como resultado de que la estenosis haya colocado una carga de presión alta crónica en el ventrículo izquierdo (siendo la HVI la respuesta esperada a las cargas de presión crónicas en el ventrículo izquierdo no). importa cuál sea la causa).
Como se mencionó anteriormente, el proceso de calcificación que ocurre en la estenosis aórtica puede progresar y extenderse más allá de la válvula aórtica y hacia el sistema de conducción eléctrica del corazón. La evidencia de este fenómeno rara vez puede incluir patrones de ECG característicos de ciertos tipos de bloqueo cardíaco, como el bloqueo de rama izquierda del haz de His.
Cateterismo cardíaco
El cateterismo de la cámara cardíaca proporciona un diagnóstico definitivo, que indica una estenosis grave en el área de la válvula de <1,0 cm2 (normalmente, unos 3 cm2). Puede medir directamente la presión en ambos lados de la válvula aórtica. El gradiente de presión se puede utilizar como punto de decisión para el tratamiento. Es útil en personas sintomáticas antes de la cirugía. El estándar para el diagnóstico de la estenosis aórtica es la prueba no invasiva con ecocardiografía. El cateterismo cardíaco se reserva para los casos en los que existe discrepancia entre el cuadro clínico y las pruebas no invasivas, debido a los riesgos inherentes al cruce de la válvula aórtica, como el ictus.
Ecocardiograma
| Severidad de estenosis aórtica | ||
|---|---|---|
| Grado | Significa gradiente (mmHg) | Superficie de válvula aórtica (cm2) |
| Mild | . 25 | ■1.5 |
| Moderado | 25 - 40 | 1.0 - 1.5 |
| Sever | ■40 | Identificada |
| Muy grave | ■70 | 0,6 |
El ecocardiograma (ultrasonido del corazón) es la mejor forma no invasiva de evaluar la anatomía y el funcionamiento de la válvula aórtica.
El área de la válvula aórtica se puede calcular de forma no invasiva utilizando velocidades de flujo ecocardiográficas. Utilizando la velocidad de la sangre a través de la válvula, el gradiente de presión a través de la válvula se puede calcular mediante la ecuación de continuidad o mediante la ecuación de Bernoulli modificada:
Gradiente = 4(velocity)2 mmHg
Una válvula aórtica normal tiene un gradiente de solo unos pocos mmHg. Un área valvular disminuida provoca un aumento del gradiente de presión, y estos parámetros se utilizan para clasificar y calificar la estenosis aórtica como leve, moderada o grave. El gradiente de presión puede ser anormalmente bajo en presencia de estenosis mitral, insuficiencia cardíaca, insuficiencia aórtica coexistente y también cardiopatía isquémica (enfermedad relacionada con la disminución del suministro de sangre y oxígeno que causa isquemia).
El ecocardiograma también puede mostrar hipertrofia ventricular izquierda, válvula aórtica engrosada e inmóvil y raíz aórtica dilatada. Sin embargo, puede parecer engañosamente normal en casos agudos.
Radiografía de tórax
Una radiografía de tórax también puede ayudar en el diagnóstico y proporcionar pistas sobre la gravedad de la enfermedad, mostrando el grado de calcificación de la válvula y, en una afección crónica, un ventrículo izquierdo y una aurícula agrandados.
Tomografía computarizada
El uso de la puntuación de calcio por TC se está generalizando como herramienta de diagnóstico para complementar la ecografía en la evaluación de pacientes con estenosis aórtica. La puntuación de calcio de la válvula aórtica mediante tomografía computarizada multidetector (CT-AVC) se utiliza para cuantificar el grado de calcificación de la válvula aórtica. De acuerdo con las Directrices ESC/EACTS de 2021 para el tratamiento de la cardiopatía valvular, los umbrales recomendados que indican estenosis aórtica grave son > 1200 AU en mujeres y > 2000 UA en hombres.
Administración
Por lo general, el tratamiento no es necesario en personas sin síntomas. En casos moderados se realiza una ecocardiografía cada 1-2 años para controlar la evolución, posiblemente complementada con una prueba de esfuerzo cardíaco. En casos graves, la ecocardiografía se realiza cada 3 a 6 meses. Tanto en los casos moderados como en los leves, la persona debe realizar una nueva visita de inmediato o ser admitida para recibir atención hospitalaria si aparecen nuevos síntomas relacionados. Actualmente no hay opciones terapéuticas disponibles para tratar a las personas con estenosis de la válvula aórtica; sin embargo, los estudios realizados en 2014 indicaron que la enfermedad ocurre como resultado de procesos celulares activos, lo que sugiere que abordar estos procesos puede conducir a enfoques terapéuticos viables.
Medicación
Estudios de observación demostraron una asociación entre la reducción del colesterol con estatinas y la disminución de la progresión, pero un ensayo clínico aleatorizado publicado en 2005 no logró encontrar ningún efecto sobre la estenosis aórtica calcificada. El efecto de las estatinas sobre la progresión de la EA no está claro. Un estudio de 2007 encontró una desaceleración de la estenosis aórtica con rosuvastatina. En 2013 se informó que los ensayos no mostraron ningún beneficio en la desaceleración de la progresión de la EA, pero demostraron una disminución en los eventos cardiovasculares isquémicos.
En general, la terapia médica tiene una eficacia relativamente baja en el tratamiento de la estenosis aórtica. Sin embargo, puede ser útil para manejar condiciones coexistentes comunes que se correlacionan con la estenosis aórtica:
- Cualquier angina se trata generalmente con betabloqueadores y/o bloqueadores de calcio. Los nitratos se contraindican debido a su potencial para causar profunda hipotensión en la estenosis aórtica.
- Cualquier hipertensión se trata agresivamente, pero hay que tener precaución en administrar los bloqueadores beta.
- Cualquier insuficiencia cardíaca se trata generalmente con digoxina y diuréticos, y, si no contraindicado, administración cautelosa de los inhibidores de ACE.
Reparación de válvula aórtica
La reparación de la válvula aórtica o la reconstrucción de la válvula aórtica describe la reconstrucción tanto de la forma como de la función de la válvula aórtica nativa y disfuncional. Con mayor frecuencia se aplica para el tratamiento de la insuficiencia aórtica. También puede llegar a ser necesario para el tratamiento de un aneurisma aórtico, con menos frecuencia para la estenosis aórtica congénita.
Reemplazo de válvula aórtica
En adultos, la estenosis aórtica severa sintomática generalmente requiere reemplazo de válvula aórtica (AVR). Si bien el AVR quirúrgico se ha mantenido como el tratamiento más efectivo para este proceso de enfermedad y actualmente se recomienda para los pacientes después de la aparición de los síntomas, a partir de 2016 los enfoques de reemplazo de la válvula aórtica incluyeron cirugía a corazón abierto, cirugía cardíaca mínimamente invasiva (MICS) y catéter mínimamente invasivo. Reemplazo de válvula aórtica basado en (percutáneo). Sin embargo, el reemplazo quirúrgico de la válvula aórtica está bien estudiado y, en general, tiene un pronóstico a largo plazo bueno y bien establecido.
La mayoría de las veces, una válvula aórtica enferma se reemplaza mediante un procedimiento quirúrgico con una válvula mecánica o de tejido. El procedimiento se realiza en un procedimiento quirúrgico a corazón abierto o, en un número menor pero creciente de casos, un procedimiento de cirugía cardíaca mínimamente invasiva (MICS). El abordaje mínimamente invasivo a través de la minitoracotomía derecha es más beneficioso en los pacientes de alto riesgo, como los ancianos, los obesos, aquellos con enfermedad pulmonar obstructiva crónica, enfermedad renal crónica y aquellos que requieren cirugía de reoperación.
Reemplazo de válvula aórtica transcatéter
A nivel mundial, más de 250 000 personas han recibido una intervención de válvula aórtica transcatéter (TAVI). Para las personas que no son candidatas para el reemplazo valvular quirúrgico y la mayoría de los pacientes mayores de 75 años, TAVI puede ser una alternativa adecuada. Las anomalías de conducción que requieren la implantación de un marcapasos permanente (PPM) siguen siendo un hallazgo común después de TAVI debido a la gran proximidad del sistema de conducción auriculoventricular a la raíz aórtica.
Valvuloplastia con balón
Para bebés y niños, la valvuloplastia con globo, en la que se infla un globo para estirar la válvula y permitir un mayor flujo, también puede ser eficaz. En adultos, sin embargo, generalmente es ineficaz, ya que la válvula tiende a volver a un estado estenosado. El cirujano hará una pequeña incisión en la parte superior de la pierna de la persona y procederá a insertar el globo en la arteria. Luego, el globo se hace avanzar hasta la válvula y se infla para estirar la válvula y abrirla.
Insuficiencia cardíaca
La insuficiencia cardíaca aguda descompensada debida a EA puede tratarse temporalmente con un balón de contrapulsación intraaórtico mientras se espera la cirugía. En aquellos con presión arterial alta, se puede usar nitroprusiato con cuidado. La fenilefrina se puede usar en personas con presión arterial muy baja.
Pronóstico
Si no se trata, la estenosis aórtica grave sintomática conlleva un mal pronóstico, con una tasa de mortalidad a 2 años del 50-60 % y una tasa de supervivencia a 3 años inferior al 30 %. El pronóstico después del reemplazo de la válvula aórtica para personas menores de 65 años es aproximadamente cinco años menor que el de la población general; para las personas mayores de 65 años es casi lo mismo.
Epidemiología
Aproximadamente el 2 % de las personas mayores de 65 años, el 3 % de las personas mayores de 75 años y el 4 % de las personas mayores de 85 años tienen estenosis de la válvula aórtica. La prevalencia está aumentando con el envejecimiento de la población en América del Norte y Europa.
Los factores de riesgo que se sabe que influyen en la progresión de la enfermedad de la EA incluyen factores similares a los de la enfermedad de las arterias coronarias, como la hipertensión, la edad avanzada, el sexo masculino, la hiperlipidemia, la diabetes mellitus, el tabaquismo, el síndrome metabólico y la enfermedad renal en etapa terminal.
Historia
La estenosis aórtica fue descrita por primera vez por el médico francés Lazare Rivière en 1663.
Investigación
En un estudio de 2010, se descubrió que las personas que tomaban bisfosfonatos presentaban una menor progresión de la estenosis aórtica y algunas retrocedieron. Este hallazgo condujo a múltiples ensayos, en curso a partir de 2012. La investigación posterior no pudo confirmar el resultado positivo inicial.
Contenido relacionado
Lista de personas con paraplejia
Queloide
Tacón