Espironolactona

La Espironolactona, vendida bajo la marca Aldactone, entre otras, es un medicamento diurético que se utiliza principalmente para tratar la acumulación de líquido debido a insuficiencia cardíaca, cicatrización hepática o insuficiencia renal. enfermedad. También se utiliza en el tratamiento de la presión arterial alta y los niveles bajos de potasio en sangre que no mejoran con la suplementación. En dosis altas, es un antiandrogénico y se utiliza para tratar la pubertad temprana en los niños, el acné y el crecimiento excesivo del vello en las mujeres, y como parte de la terapia hormonal feminizante en mujeres trans. La espironolactona se toma por vía oral.
Los efectos secundarios comunes incluyen anomalías electrolíticas, particularmente niveles altos de potasio en sangre, náuseas, vómitos, dolor de cabeza, erupciones cutáneas y disminución del deseo sexual. En aquellas personas con problemas de hígado o riñón se debe tener especial cuidado. La espironolactona no se ha estudiado bien durante el embarazo y no debe usarse para tratar la presión arterial alta durante el embarazo. Es un esteroide que bloquea los efectos de las hormonas aldosterona y testosterona y tiene algunos efectos similares a los del estrógeno. La espironolactona pertenece a una clase de medicamentos conocidos como diuréticos ahorradores de potasio.
La espironolactona se descubrió en 1957 y se introdujo en 1959. Está en la Lista de medicamentos esenciales de la Organización Mundial de la Salud. Está disponible como medicamento genérico. En 2021, fue el medicamento número 54 más recetado en los Estados Unidos, con más de 12 millones de recetas.
Usos médicos
La espironolactona se utiliza principalmente para tratar la insuficiencia cardíaca, afecciones edematosas como el síndrome nefrótico o los ascitos en personas con enfermedad hepática, hipertensión esencial, niveles bajos de sangre de potasio, hiperaldosteronismo secundario (como ocurre con cirrosis hepática), y el síndrome de Conn (hiperaldosteronismo primario). El uso más común de la espironolactona es en el tratamiento de la insuficiencia cardíaca. Por su cuenta, la espironolactona es sólo un diurético débil, ya que se dirige principalmente al nefrón distal ( tubular coleccionista), donde sólo pequeñas cantidades de sodio son reabsorbidas, pero se puede combinar con otros diuréticos para aumentar la eficacia. La clasificación de la espironolactona como un "diurético de separación de potasio" se ha descrito como obsoleto. La espironolactona también se utiliza para tratar el síndrome de Bartter debido a su capacidad para elevar los niveles de potasio.
La espironolactona tiene actividad antiandrogénica. Por esta razón, se utiliza frecuentemente para tratar una variedad de condiciones dermatológicas en las que los andrógenos desempeñan un papel. Algunos de estos usos incluyen acné, seborrhea, hirsutismo y pérdida de pelo patrón en mujeres. La espironolactona es el medicamento más utilizado en el tratamiento del hirsutismo en los Estados Unidos. Las dosis altas de espironolactona, que son necesarias para efectos antiandrogénicos considerables, no se recomiendan para los hombres debido al alto riesgo de feminización y otros efectos secundarios. La espironolactona se puede utilizar para tratar los síntomas del hiperandrogenismo, como debido al síndrome de ovario poliquístico.
Insuficiencia cardíaca
Si bien los diuréticos de asa siguen siendo de primera línea para la mayoría de las personas con insuficiencia cardíaca, la espironolactona ha demostrado reducir tanto la morbilidad como la mortalidad en numerosos estudios y sigue siendo un agente importante para tratar la retención de líquidos, el edema y los síntomas de insuficiencia cardíaca. Las recomendaciones actuales de la Asociación Estadounidense del Corazón son el uso de espironolactona en pacientes con insuficiencia cardíaca Clase II-IV de la NYHA que tienen una fracción de eyección del ventrículo izquierdo inferior al 35%.
La espironolactona mejora la función diastólica del ventrículo izquierdo en pacientes con insuficiencia cardíaca con fracción de eyección conservada, sin embargo no tiene efecto sobre la mortalidad y la hospitalización.
Debido a sus propiedades antiandrogénicas, la espironolactona puede causar efectos asociados con niveles bajos de andrógenos e hipogonadismo en los hombres. Por esta razón, a los hombres normalmente no se les receta espironolactona por más que un corto período de tiempo, por ejemplo, para una exacerbación aguda de la insuficiencia cardíaca. La Administración de Alimentos y Medicamentos de EE. UU. aprobó un medicamento más nuevo, la eplerenona, para el tratamiento de la insuficiencia cardíaca y carece de los efectos antiandrogénicos de la espironolactona. Como tal, es mucho más adecuado para hombres para quienes se elige medicación a largo plazo. Sin embargo, la eplerenona puede no ser tan eficaz como la espironolactona o el medicamento relacionado canrenona para reducir la mortalidad por insuficiencia cardíaca.
Los beneficios clínicos de la espironolactona como diurético generalmente no se observan hasta 2 a 3 días después de comenzar la dosificación. Asimismo, es posible que el efecto antihipertensivo máximo no se observe durante 2 a 3 semanas.
A diferencia de otros diuréticos, los suplementos de potasio no deben administrarse mientras se toma espironolactona, ya que esto puede provocar elevaciones peligrosas en los niveles séricos de potasio, lo que resulta en hiperpotasemia y ritmos cardíacos anormales potencialmente mortales.
Presión arterial alta
Aproximadamente 1 de cada 100 personas con hipertensión tiene niveles elevados de aldosterona; En estas personas, el efecto antihipertensivo de la espironolactona puede exceder el de regímenes combinados complejos de otros antihipertensivos, ya que ataca la causa principal de la presión arterial elevada. Sin embargo, una revisión Cochrane encontró efectos adversos en dosis altas y poco efecto sobre la presión arterial en dosis bajas en la mayoría de las personas con presión arterial alta. No hay evidencia de resultados orientados a la persona en ninguna dosis en este grupo.
Niveles altos de aldosterona
La espironolactona se utiliza en el tratamiento del hiperaldosteronismo (niveles elevados de aldosterona o exceso de mineralocorticoides), por ejemplo, el aldosteronismo primario (síndrome de Conn). Los antimineralocorticoides como la espironolactona y la eplerenona son tratamientos de primera línea para el hiperaldosteronismo. Mejoran la presión arterial y los niveles de potasio, así como la hipertrofia ventricular izquierda, la albuminuria y el grosor íntima-media carotídea, en personas con aldosteronismo primario. En personas con hiperaldosteronismo debido a un adenoma adrenocortical productor de aldosterona unilateral, se debe preferir la adrenalectomía en lugar de los antimineralocorticoides. La espironolactona no debe usarse para tratar el aldosteronismo primario en el embarazo debido a su riesgo de teratogenicidad relacionado con los antiandrógenos en fetos masculinos.
Afecciones de la piel y el cabello
Los andrógenos como la testosterona y la DHT desempeñan un papel fundamental en la patogénesis de una serie de afecciones dermatológicas que incluyen piel grasa, acné, seborrea, hirsutismo (crecimiento excesivo del vello facial/corporal en las mujeres) y pérdida de cabello de patrón masculino (alopecia androgénica). . Como demostración de esto, las mujeres con síndrome de insensibilidad completa a los andrógenos (CAIS) no producen sebo ni desarrollan acné y tienen poco o ningún vello corporal, púbico o axilar. Además, los hombres con deficiencia congénita de 5α-reductasa tipo II, siendo la 5α-reductasa una enzima que potencia en gran medida los efectos androgénicos de la testosterona en la piel, tienen poco o ningún acné, escaso vello facial, vello corporal reducido y, según se informa, no hay incidencia de acné masculino. -patrón de caída del cabello. Por el contrario, el hiperandrogenismo en las mujeres, por ejemplo debido al síndrome de ovario poliquístico (SOP) o hiperplasia suprarrenal congénita (CAH), se asocia comúnmente con acné e hirsutismo, así como con virilización (masculinización) en general. De acuerdo con lo anterior, los antiandrógenos son altamente eficaces en el tratamiento de las afecciones cutáneas y capilares dependientes de andrógenos antes mencionadas.
Debido a la actividad antiandrogénica de la espironolactona, puede ser bastante eficaz en el tratamiento del acné en las mujeres. Además, la espironolactona reduce la grasa que se produce naturalmente en la piel y puede usarse para tratar la piel grasa. Aunque no es el propósito principal del medicamento, se descubrió que la capacidad de la espironolactona para ser útil con afecciones problemáticas de la piel y el acné es uno de los efectos secundarios beneficiosos y ha tenido bastante éxito. A menudo, a las mujeres que tratan el acné, se les receta espironolactona y se combina con una píldora anticonceptiva. Se han observado resultados positivos en la combinación de estos dos medicamentos, aunque es posible que estos resultados no se observen hasta dentro de tres meses. Se ha informado que la espironolactona produce una mejora del 50 al 100% en el acné en dosis suficientemente altas. La respuesta al tratamiento generalmente requiere de 1 a 3 meses en el caso del acné y hasta 6 meses en el caso del hirsutismo. Generalmente se requiere terapia continua para evitar la recaída de los síntomas. La espironolactona se usa comúnmente en el tratamiento del hirsutismo en mujeres y se considera un antiandrógeno de primera línea para esta indicación. La espironolactona se puede utilizar en el tratamiento de la caída del cabello de patrón femenino (pérdida de cabello de patrón femenino). Existe evidencia tentativa de baja calidad que respalda su uso para esta indicación. Aunque aparentemente eficaz, no todos los casos de caída del cabello de patrón femenino dependen de los andrógenos.
Los antiandrógenos como la espironolactona son teratógenos específicos de los hombres que pueden feminizar a los fetos masculinos debido a sus efectos antiandrogénicos. Por esta razón, se recomienda que los antiandrógenos sólo se utilicen para tratar a mujeres en edad reproductiva junto con un método anticonceptivo adecuado. Para este fin se suelen utilizar anticonceptivos orales, que contienen estrógeno y progestágeno. Además, los propios anticonceptivos orales son antiandrógenos funcionales y son eficaces de forma independiente en el tratamiento de afecciones de la piel y el cabello dependientes de andrógenos y, por tanto, pueden aumentar significativamente la eficacia de los antiandrógenos en el tratamiento de dichas afecciones.
La espironolactona generalmente no se usa en hombres para el tratamiento de afecciones dermatológicas dependientes de andrógenos debido a sus efectos secundarios feminizantes, pero es igualmente eficaz para tales indicaciones en hombres. Por ejemplo, se ha informado que la espironolactona reduce los síntomas del acné en los hombres. Un ejemplo adicional es la utilidad de la espironolactona como antiandrógeno en mujeres transgénero.
Se ha descubierto que la espironolactona tópica también es eficaz en el tratamiento del acné. Como resultado, a principios de los años 1990, en Italia estuvieron disponibles formulaciones farmacéuticas tópicas que contenían 2% o 5% de crema de espironolactona para el tratamiento del acné y el hirsutismo. Los productos fueron descontinuados en 2006 cuando las cremas fueron agregadas a la lista de sustancias dopantes con un decreto del Ministerio de Salud de ese año.
Comparación
La espironolactona, el inhibidor de la 5α-reductasa finasterida y el antiandrógeno no esteroideo flutamida parecen tener una eficacia similar en el tratamiento del hirsutismo. Sin embargo, algunas investigaciones clínicas han encontrado que la eficacia de la espironolactona para el hirsutismo es mayor que la de finasterida pero menor que la de flutamida. La combinación de espironolactona con finasterida es más efectiva que cualquiera de las dos solas para el hirsutismo y la combinación de espironolactona con una píldora anticonceptiva es más efectiva que una píldora anticonceptiva sola. Un estudio demostró que la espironolactona o el antiandrógeno esteroide acetato de ciproterona, ambos en combinación con una píldora anticonceptiva, tenían una eficacia equivalente para el hirsutismo. La espironolactona se considera un tratamiento de primera línea para el hirsutismo, la finasterida y el antiandrógeno esteroide acetato de ciproterona se consideran tratamientos de segunda línea, y la flutamida ya no se recomienda para el hirsutismo debido a problemas de toxicidad hepática. El antiandrógeno no esteroideo bicalutamida es una opción alternativa a la flutamida con mayor seguridad.
La combinación de espironolactona con una píldora anticonceptiva en el tratamiento del acné parece tener una eficacia similar a la de una píldora anticonceptiva sola y a la combinación de una píldora anticonceptiva con acetato de ciproterona, flutamida o finasterida. Sin embargo, esto se basó en evidencia de calidad baja a muy baja. La espironolactona puede ser más eficaz que las píldoras anticonceptivas en el tratamiento del acné, y la combinación de espironolactona con una píldora anticonceptiva puede tener mayor eficacia para el acné que cualquiera de las dos por separado. Además, algunas investigaciones clínicas han descubierto que la flutamida es más eficaz que la espironolactona en el tratamiento del acné. En un estudio, la flutamida disminuyó las puntuaciones de acné en un 80 % en 3 meses, mientras que la espironolactona disminuyó los síntomas solo en un 40 % en el mismo período. Sin embargo, el uso de flutamida para el acné está limitado por su toxicidad hepática. La bicalutamida también es una alternativa potencial a la flutamida para el acné. La espironolactona puede considerarse como un tratamiento de primera línea para el acné en quienes han fracasado con otros tratamientos estándar, como las terapias tópicas, y en otras circunstancias, aunque esto es controvertido debido a los efectos secundarios de la espironolactona y su teratogenicidad.
No hay evidencia clínica suficiente para comparar la eficacia de la espironolactona con otros antiandrógenos para la caída del cabello en la mujer. La eficacia de la espironolactona en el tratamiento del acné y del hirsutismo parece depender de la dosis, siendo las dosis más altas más eficaces que las dosis más bajas. Sin embargo, dosis más altas también tienen mayores efectos secundarios, como irregularidades menstruales.
Terapia hormonal transgénero
A pesar de las reacciones paradójicas, la espironolactona se utiliza con frecuencia de forma no autorizada como componente de la terapia hormonal feminizante en mujeres transgénero, especialmente en los Estados Unidos (donde el acetato de ciproterona no está disponible), generalmente además de un estrógeno. Como no existen tratamientos aprobados por la FDA para la afirmación de género y la educación de los proveedores es mínima, las alternativas adecuadas como la bicalutamida aún no han alcanzado un nivel similar de popularidad. Dado que la espironolactona es un antimineralocorticoide con actividad antiandrogénica débil, puede tener una amplia gama de efectos secundarios que no se encuentran en los antiandrógenos diseñados para actuar sobre el receptor de andrógenos. Cuando se combina con estradiol, los efectos en mujeres transgénero incluyen disminución del vello corporal masculino, inducción del desarrollo de los senos y de la feminización en general, y reducción de las erecciones espontáneas.
Formularios
La espironolactona está disponible en forma de tabletas (25 mg, 50 mg, 100 mg; nombre comercial Aldactone, otros) y suspensiones (25 mg/5 ml; nombre comercial CaroSpir) para uso por vía oral. También se ha comercializado en forma de crema tópica al 2% y al 5% en Italia para el tratamiento del acné y el hirsutismo bajo la marca Spiroderm, pero este producto ya no está disponible. El medicamento también está disponible en combinación con otros medicamentos, como hidroclorotiazida (nombre de marca Aldactazide, otros). La espironolactona tiene poca solubilidad en agua y, por este motivo, sólo se han desarrollado formulaciones orales y tópicas; No se utilizan otras vías de administración como la inyección intravenosa. El único antimineralocorticoide disponible como solución para uso parenteral es el medicamento relacionado canrenoato de potasio.
Contraindicaciones
Las contraindicaciones de la espironolactona incluyen hiperpotasemia (niveles altos de potasio), enfermedad renal grave y terminal (debido al alto riesgo de hiperpotasemia, excepto posiblemente en aquellos en diálisis), enfermedad de Addison (insuficiencia suprarrenal y niveles bajos de aldosterona). y uso concomitante de eplerenona. También debe usarse con precaución en personas con ciertos trastornos neurológicos, así como en aquellas que experimentan o han experimentado anuria (falta de producción de orina), lesión renal aguda o deterioro significativo de la función excretora del riñón con riesgo de hiperpotasemia.
Efectos secundarios
Uno de los efectos secundarios más comunes de la espironolactona es la micción frecuente. Otros efectos secundarios generales incluyen deshidratación, hiponatremia (niveles bajos de sodio), hipotensión leve (presión arterial baja), ataxia (falta de coordinación muscular), somnolencia, mareos, piel seca y erupciones cutáneas. Debido a su actividad antiandrogénica, la espironolactona puede causar, en los hombres, sensibilidad en los senos, ginecomastia (desarrollo de los senos), feminización en general y desmasculinización, así como disfunción sexual que incluye pérdida de la libido y disfunción eréctil, aunque estos efectos secundarios generalmente se limitan a altas dosis de espironolactona. En dosis muy altas (400 mg/día), la espironolactona también se ha asociado con atrofia testicular y fertilidad reducida reversible, incluidas anomalías del semen como disminución del recuento de espermatozoides y de la motilidad en los hombres. Sin embargo, estas dosis de espironolactona rara vez se utilizan en clínica. En las mujeres, la espironolactona puede causar irregularidades menstruales, sensibilidad en los senos y agrandamiento de los senos. Aparte de estos efectos adversos, los efectos secundarios de la espironolactona en mujeres que toman dosis altas son mínimos y se tolera bien.
El posible efecto secundario más importante de la espironolactona es la hiperpotasemia (niveles elevados de potasio), que, en casos graves, puede poner en peligro la vida. La hiperpotasemia en estas personas puede presentarse como una acidosis metabólica con brecha aniónica normal. Se ha informado que la adición de espironolactona a los diuréticos de asa en pacientes con insuficiencia cardíaca se asoció con un mayor riesgo de hiperpotasemia y lesión renal aguda (IRA). La espironolactona puede aumentar el riesgo de sufrir problemas gastrointestinales como náuseas, vómitos, diarrea, calambres y gastritis. Además, ha habido alguna evidencia que sugiere una asociación entre el uso del medicamento y el sangrado del estómago y el duodeno, aunque no se ha establecido una relación causal entre ambos. Además, la espironolactona es inmunosupresora en el tratamiento de la sarcoidosis.
La mayoría de los efectos secundarios de la espironolactona dependen de la dosis. La espironolactona de dosis baja generalmente es muy tolerada. Incluso dosis más altas de espironolactona, como 100 mg/día, son bien toleradas en la mayoría de los individuos. Los efectos secundarios dependientes de la dosis de la espironolactona incluyen irregularidades menstruales, ternura y ampliación de la mama, hipotensión ortostática y hiperkalemia. Los efectos secundarios de la espironolactona son generalmente leves y rara vez resultan en la discontinuación.
| Efectos secundarios | RCTs (n (ITT)) = 326) | Serie de casos (n (ITT)) = 663) | ||
|---|---|---|---|---|
| Número | % | Número | % | |
| irregularidades menstruales | 38 | 13.4 (de 283) | 216 | 33.4 (de 646) |
| Sensibilidad | 8 | 2.5 | 30 | 4.5 |
| Ampliación de la mama | 7 | 2.1 | 13 | 2.0 |
| Mareos/vertigo/cabeza de luz | 11 | 3.4 | ≥19a | ≥2.9 |
| Dolor | 5 | 1,5 | ≥10a | ≥1.5 |
| Nausea y/o vómitos | 6 | 1.8 | 24 | 3.6 |
| Ganancia de pesob | 5 | 1,5 | 1 | 0.2 |
| Dolor abdominal | 0 | 0 | ≥11a | ≥1.7 |
| Polyuria | 2 | 0.6 | 8 | 1.2 |
| Fatiga/lethargy | 1 | 0.3 | ≥12a | ≥1.8 |
| Notas al pie de página: a = Valores precisos no disponibles debido a informes insuficientes. b = No monitoreado en la mayoría de los estudios. Descripción: Efectos secundarios de la espironolactona (25–400 mg/día) con ≥1% de incidencia en una revisión sistemática híbrida 2017 de estudios clínicos de espironolactona para acné en mujeres. Efectos secundarios con la incidencia del 0,1 % incluye hipotensión postural, depresión, diarrea, dolor muscular, aumento del apetito, somnolencia, erupciones de sarpullidos/drogas, pigmentación de la piel tipo chloasma, polidipsia, debilidad, edema de pierna, cambios de libido y palpitaciones. [...] Ciertos efectos secundarios, como la ampliación de la mama, los síntomas premenstruales reducidos, y la piel menos grasa / pelo grasa, podrían ser beneficiosos. Los efectos secundarios a menudo no pueden atribuirse sin ambigüedad a la espironolactona debido al uso concomitante de otros medicamentos, en particular píldoras anticonceptivas. La hiperkalemia era rara (14/469; 3,0%) y era "invariablemente leve e insignificante clínicamente". El riesgo de prejuicios era alto y la calidad de las pruebas era baja a muy baja. Fuentes: Ver plantilla. | ||||
Niveles altos de potasio
La espironolactona puede causar hiperpotasemia o niveles elevados de potasio en sangre. En raras ocasiones, esto puede ser fatal. De las personas con enfermedades cardíacas a las que se les recetan dosis típicas de espironolactona, entre el 10 y el 15% desarrollan algún grado de hiperpotasemia y el 6% desarrollan hiperpotasemia grave. A dosis más altas, se ha observado una tasa de hiperpotasemia del 24%. Un aumento abrupto e importante en la tasa de hospitalización debido a hiperpotasemia del 0,2% al 11% y en la tasa de muerte debido a hiperpotasemia de 0,3 por 1.000 a 2,0 por 1.000 entre principios de 1994 y finales de 2001 se ha atribuido a un aumento paralelo en el número de recetas escritas de espironolactona tras la publicación del Estudio de Evaluación Aleatoria de Aldactone (RALES) en julio de 1999. Sin embargo, otro estudio poblacional realizado en Escocia no logró replicar estos hallazgos. El riesgo de hiperpotasemia con espironolactona es mayor en personas mayores, en personas con insuficiencia renal (p. ej., debido a enfermedad renal crónica o nefropatía diabética), en personas que toman otros medicamentos (incluidos inhibidores de la ECA, bloqueadores de los receptores de angiotensina II, antiinflamatorios no esteroides medicamentos, el antibiótico trimetoprima y suplementos de potasio) y en dosis más altas de espironolactona.
Aunque la espironolactona plantea un riesgo importante de hiperpotasemia en los ancianos, en aquellos con enfermedades renales o cardiovasculares y/o en aquellos que toman medicamentos o suplementos que aumentan los niveles circulantes de potasio, un gran estudio retrospectivo encontró que la tasa de hiperpotasemia en los jóvenes las mujeres sin tales características que habían sido tratadas con altas dosis de espironolactona por afecciones dermatológicas no diferían de las de los controles. Esta fue la conclusión de una revisión sistemática híbrida de 2017 de estudios de espironolactona para el acné en mujeres también, que encontró que la hiperpotasemia era rara e invariablemente leve y clínicamente insignificante. Estos hallazgos sugieren que la hiperpotasemia puede no ser un riesgo significativo en estos individuos y que la monitorización rutinaria de los niveles circulantes de potasio puede ser innecesaria en esta población. Sin embargo, otras fuentes afirman que la hiperpotasemia también puede aparecer en personas con una función renal más normal y, presumiblemente, sin tales factores de riesgo. Puede estar justificado realizar pruebas ocasionales caso por caso en personas con factores de riesgo conocidos. Los efectos secundarios de la espironolactona que pueden ser indicativos de hiperpotasemia y, si son persistentes, podrían justificar una prueba de potasio sérico incluyen náuseas, fatiga y, en particular, debilidad muscular. En particular, la no utilización de la monitorización sistemática del potasio con espironolactona en mujeres jóvenes reduciría los costos asociados con su uso.
Entre las personas jóvenes de diversos géneros que toman espironolactona, la hiperpotasemia es rara y (si está presente) transitoria y asintomática. Dosis mayores no parecen aumentar los riesgos en esta población. Un estudio retrospectivo más amplio encontró que la tasa de hiperpotasemia en personas de género diverso se correlaciona con la edad, siendo los mayores de 45 años los que corren mayor riesgo. El hallazgo sugiere que los pacientes menores o mayores de 45 años sin otras afecciones que afecten el manejo del potasio pueden evitarse el control de rutina.
Cambios en los senos
La espironolactona causa con frecuencia dolor y agrandamiento de los senos en las mujeres. Esto "probablemente se debe a los efectos estrogénicos en el tejido diana". En dosis bajas, se ha informado sensibilidad en los senos en solo el 5% de las mujeres, pero en dosis altas, se ha informado en hasta el 40% de las mujeres. El agrandamiento y la sensibilidad de los senos pueden ocurrir en el 26% de las mujeres con dosis altas. Algunas mujeres consideran que el agrandamiento mamario inducido por la espironolactona es un efecto positivo.
La espironolactona también produce ginecomastia (desarrollo de los senos) de forma común y dependiente de la dosis como efecto secundario en los hombres. En dosis bajas, la tasa es sólo del 5 al 10%, pero en dosis altas, hasta el 50% de los hombres o más pueden desarrollar ginecomastia. En RALES, el 9,1% de los hombres que tomaban 25 mg/día de espironolactona desarrollaron ginecomastia, en comparación con el 1,3% de los controles. Por el contrario, en estudios de hombres sanos que recibieron altas dosis de espironolactona, se produjo ginecomastia en 3 de 10 (30%) con 100 mg/día, en 5 de 8 (62,5%) con 200 mg/día y en 6 de 9 (66,7%). %) a 400 mg/día, en relación con ninguno de los 12 controles. La gravedad de la ginecomastia con espironolactona varía considerablemente, pero suele ser leve. Al igual que con el agrandamiento de los senos causado por la espironolactona en las mujeres, la ginecomastia debida a la espironolactona en los hombres a menudo, aunque de manera inconsistente, se acompaña de sensibilidad en los senos. En el RALES, sólo el 1,7% de los hombres desarrollaron dolor en los senos, en comparación con el 0,1% de los controles.
El tiempo para el inicio de la ginecomastia inducida por la espironolactona se ha encontrado 27 ± 20 meses en dosis bajas y 9 ± 12 meses en dosis altas. La ginecomastia inducida por la espironolactona generalmente retrocede después de unas semanas después de la discontinuación del medicamento. Sin embargo, después de una duración suficiente de la presencia de ginecomastia (por ejemplo, un año), se produce la hialización y la fibrosis del tejido y la ginecomastia inducida por el medicamento puede volverse irreversible.
Alteraciones menstruales
La espironolactona en dosis más altas puede causar irregularidades menstruales como efecto secundario en las mujeres. Estas irregularidades incluyen metrorragia (sangrado intermenstrual), amenorrea (ausencia de menstruación) y sangrado intermenstrual. Son comunes durante el tratamiento con espironolactona: del 10 al 50% de las mujeres los experimentan en dosis moderadas y casi todas los experimentan en dosis altas. Por ejemplo, alrededor del 20% de las mujeres experimentaron irregularidades menstruales con 50 a 100 mg/día de espironolactona, mientras que alrededor del 70% experimentaron irregularidades menstruales con 200 mg/día. La mayoría de las mujeres que toman dosis moderadas de espironolactona desarrollan amenorrea y la menstruación normal generalmente regresa dentro de los dos meses posteriores a la interrupción. La espironolactona produce un patrón irregular y anovulatorio de los ciclos menstruales. También se asocia con metrorragia y menorragia (sangrado menstrual abundante) en un gran porcentaje de mujeres, así como con polimenorrea (ciclos menstruales cortos). Según se informa, el medicamento no tiene efecto anticonceptivo.
Se ha sugerido que la débil actividad progestágena de la espironolactona es responsable de estos efectos, aunque esto no se ha establecido y se ha demostrado que la espironolactona posee una actividad progestágena y antiprogestágena insignificante incluso en dosis altas en mujeres. Una causa alternativa propuesta es la inhibición de la 17α-hidroxilasa y, por tanto, del metabolismo de los esteroides sexuales por la espironolactona y los consiguientes cambios en los niveles de hormonas sexuales. De hecho, el genotipo CYP17A1 se asocia con polimenorrea. Independientemente de su mecanismo, los trastornos menstruales asociados con la espironolactona generalmente pueden controlarse bien mediante el tratamiento concomitante con una píldora anticonceptiva, debido al componente de progestina.
Cambios de humor
La investigación se mezcla en si los antimineralocorticoides como la espironolactona tienen efectos positivos o negativos en el estado de ánimo. En cualquier caso, es posible que la espironolactona tenga la capacidad de aumentar el riesgo de síntomas depresivos. Sin embargo, una revisión sistemática híbrida de 2017 encontró que la incidencia de la depresión en mujeres tratadas con espironolactona para el acné era inferior al 1%. Asimismo, un estudio observacional de 10 años encontró que la incidencia de la depresión en 196 mujeres transgénero tomando espironolactona de dosis altas en combinación con un estrógeno era inferior al 1%.
Cambios en los lípidos
Se ha descubierto que la espironolactona aumenta el colesterol LDL ("malo") y disminuye los niveles de colesterol HDL ("bueno") en dosis relativamente altas utilizadas en mujeres con síndrome de ovario poliquístico (SOP). ). Por lo tanto, en este contexto puede tener efectos desfavorables sobre el perfil de lípidos en sangre. Los niveles elevados de colesterol LDL son un factor de riesgo potencial para enfermedades cardiovasculares como la aterosclerosis o la enfermedad coronaria. En consecuencia, se ha dicho que no se debe administrar espironolactona a mujeres con dislipidemia (por ejemplo, colesterol alto). También se han observado cambios desfavorables en los lípidos con otros antiandrógenos, como el acetato de ciproterona y la bicalutamida.
Reacciones raras
Aparte de la hiperpotasemia, la espironolactona rara vez puede causar reacciones adversas como anafilaxia, insuficiencia renal, hepatitis (dos casos reportados, ninguno grave), agranulocitosis, síndrome DRESS, síndrome de Stevens-Johnson o necrólisis epidérmica tóxica. Se han notificado cinco casos de cáncer de mama en pacientes que tomaron espironolactona durante períodos prolongados.
Cuerpos de espironolactona

La administración a largo plazo de espironolactona proporciona la característica histológica de "cuerpos de espironolactona" en la corteza suprarrenal. Los cuerpos de espironolactona son inclusiones citoplásmicas eosinófilas, redondas y laminadas concéntricamente rodeadas por halos transparentes en preparaciones teñidas con hematoxilina y eosina.
Embarazo y lactancia
En los Estados Unidos, la espironolactona se considera categoría C en el embarazo, lo que significa que no está claro si es seguro usarla durante el embarazo. Es capaz de atravesar la placenta. Asimismo, se ha descubierto que está presente en la leche materna de madres lactantes y, aunque los efectos de la espironolactona o sus metabolitos no se han estudiado exhaustivamente en los lactantes, en general se recomienda que las mujeres tampoco tomen el medicamento durante la lactancia. Sin embargo, sólo cantidades muy pequeñas de espironolactona y su metabolito canrenona pasan a la leche materna, y la cantidad que recibe el lactante durante la lactancia (<0,5% de la dosis de la madre) se considera insignificante.
Un estudio encontró que la espironolactona no estaba asociada con teratogenicidad en la descendencia de ratas. Sin embargo, debido a que es un antiandrógeno, la espironolactona podría teóricamente tener el potencial de causar feminización de fetos masculinos en dosis suficientes. De acuerdo con esto, un estudio posterior encontró que se produjo una feminización parcial de los genitales en las crías macho de ratas que recibieron dosis de espironolactona cinco veces superiores a las utilizadas normalmente en humanos (200 mg/kg por día). Otro estudio encontró anomalías permanentes en el tracto reproductivo relacionadas con la dosis en crías de ratas de ambos sexos que recibieron dosis más bajas (50 a 100 mg/kg por día).
Sin embargo, en la práctica, aunque la experiencia es limitada, nunca se ha informado que la espironolactona cause feminización observable ni ningún otro defecto congénito en humanos. Entre 31 recién nacidos humanos expuestos a la espironolactona en el primer trimestre, no hubo signos de ningún defecto congénito específico. Un informe de caso describió a una mujer a la que le recetaron espironolactona durante el embarazo de trillizos y dio a luz a los tres (un niño y dos niñas) sanos; no hubo feminización en el niño. Además, la espironolactona se ha utilizado en dosis altas para tratar a mujeres embarazadas con síndrome de Bartter, y ninguno de los bebés (tres niños y dos niñas) mostró toxicidad, incluida la feminización en los bebés varones. Hay hallazgos similares, aunque también limitados, para otro antiandrógeno, el acetato de ciproterona (defectos genitales prominentes en ratas macho, pero sin anomalías en humanos (incluida la feminización de fetos masculinos) tanto en dosis bajas de 2 mg/día como en dosis altas de 50 a 50 mg/día. 100 mg/día). En cualquier caso, la espironolactona no se recomienda durante el embarazo debido a preocupaciones teóricas relacionadas con la feminización de los varones y también con la posible alteración de los niveles de potasio fetal.
Una revisión sistemática de 2019 encontró evidencia insuficiente de que la espironolactona cause defectos de nacimiento en humanos. Sin embargo, tampoco hubo pruebas suficientes para estar seguros de que no es así.
Sobredosis
La espironolactona es relativamente segura en caso de sobredosis aguda. Los síntomas después de una sobredosis aguda de espironolactona pueden incluir somnolencia, confusión, erupción maculopapular o eritematosa, náuseas, vómitos, mareos y diarrea. En casos raros, pueden producirse hiponatremia, hiperpotasemia o coma hepático en personas con enfermedad hepática grave. Sin embargo, estas reacciones adversas son poco probables en caso de sobredosis aguda. La hiperpotasemia puede ocurrir después de una sobredosis de espironolactona, y esto es especialmente cierto en personas con función renal disminuida. La espironolactona se ha estudiado en dosis orales extremadamente altas de hasta 2400 mg por día en ensayos clínicos. Su dosis letal media oral (LD50) es de más de 1000 mg/kg en ratones, ratas y conejos.
No existe un antídoto específico para la sobredosis de espironolactona. El tratamiento puede consistir en la inducción del vómito o la evacuación del estómago mediante lavado gástrico. El tratamiento de la sobredosis de espironolactona es de apoyo, con el objetivo de mantener la hidratación, el equilibrio electrolítico y las funciones vitales. La espironolactona debe suspenderse en personas con insuficiencia renal o hiperpotasemia.
Interacciones
La espironolactona a menudo aumenta los niveles séricos de potasio y puede causar hiperpotasemia, una afección muy grave. Por lo tanto, se recomienda que las personas que usan este medicamento eviten los suplementos de potasio y los sustitutos de la sal que contengan potasio. Los médicos deben tener cuidado al controlar los niveles de potasio tanto en hombres como en mujeres que toman espironolactona como diurético, especialmente durante los primeros doce meses de uso y siempre que se aumenta la dosis. Los médicos también pueden recomendar que a algunos pacientes se les recomiende limitar el consumo dietético de alimentos ricos en potasio. Sin embargo, datos recientes sugieren que tanto el control del potasio como la restricción dietética de la ingesta de potasio son innecesarios en mujeres jóvenes sanas que toman espironolactona para el acné y en individuos jóvenes sanos de género diverso que toman espironolactona como terapia hormonal. La espironolactona junto con trimetoprima/sulfametoxazol aumenta la probabilidad de hiperpotasemia, especialmente en los ancianos. La porción de trimetoprima actúa para prevenir la excreción de potasio en el túbulo distal de la nefrona.
Se ha informado que la espironolactona induce las enzimas CYP3A4 y ciertas UDP-glucuronosiltransferasas (UGT), lo que puede provocar interacciones con varios medicamentos. Sin embargo, también se ha informado que los metabolitos de la espironolactona inhiben irreversiblemente el CYP3A4. En cualquier caso, se ha descubierto que la espironolactona reduce la biodisponibilidad del estradiol oral, lo que podría deberse a la inducción del metabolismo del estradiol a través de CYP3A4. También se ha descubierto que la espironolactona inhibe UGT2B7. La espironolactona también puede tener muchas otras interacciones, más comúnmente con otros medicamentos para el corazón y la presión arterial, por ejemplo la digoxina.
Se ha descubierto que el regaliz, que tiene actividad mineralocorticoide indirecta al inhibir el metabolismo de los mineralocorticoides, inhibe los efectos antimineralocorticoides de la espironolactona. Además, se ha descubierto que la adición de regaliz a la espironolactona reduce los efectos secundarios antimineralocorticoides de la espironolactona en mujeres tratadas con esta por hiperandrogenismo y, por lo tanto, el regaliz puede usarse para reducir estos efectos secundarios en mujeres tratadas con espironolactona como antiandrógeno que padecen molestias. a ellos. En el extremo opuesto del espectro, la espironolactona es útil para revertir la hipopotasemia inducida por el regaliz. Se ha descubierto que la aspirina y otros fármacos antiinflamatorios no esteroides (AINE) atenúan la diuresis y natriuresis inducidas por la espironolactona, pero no afectan su efecto antihipertensivo.
Algunas investigaciones han sugerido que la espironolactona podría interferir con la eficacia del tratamiento antidepresivo. Como el medicamento actúa como un antimineralocorticoide, se cree que podría reducir la eficacia de ciertos antidepresivos al interferir con la normalización del eje hipotalámico-pituitario-suprarrenal y al aumentar los niveles de glucocorticoides como el cortisol. Sin embargo, otras investigaciones contradicen esta hipótesis y han sugerido que la espironolactona en realidad podría producir efectos antidepresivos, por ejemplo, estudios que muestran efectos similares a los antidepresivos de la espironolactona en animales.
Farmacología
Farmacodinámica

La farmacodinamia de la espironolactona se caracteriza por una alta actividad antimineralocorticoide, una actividad antiandrogénica moderada y una débil inhibición de la esteroidogénesis, entre otras actividades más menores. La espironolactona es un profármaco, por lo que la mayoría de sus acciones en realidad están mediadas por sus diversos metabolitos activos. Las principales formas activas de espironolactona son la 7α-tiometilespironolactona (7α-TMS) y la canrenona (7α-destioacetil-δ6-espironolactona).
La espironolactona es un potente antimineralocorticoide. Es decir, es un antagonista del receptor de mineralocorticoides (MR), el objetivo biológico de los mineralocorticoides como la aldosterona y la 11-desoxicorticosterona. Al bloquear la RM, la espironolactona inhibe los efectos de los mineralocorticoides en el organismo. La actividad antimineralocorticoide de la espironolactona es responsable de su eficacia terapéutica en el tratamiento del edema, la hipertensión arterial, la insuficiencia cardíaca, el hiperaldosteronismo y la ascitis por cirrosis. También es responsable de muchos de los efectos secundarios de la espironolactona, como frecuencia urinaria, deshidratación, hiponatremia, presión arterial baja, fatiga, mareos, acidosis metabólica, disminución de la función renal y riesgo de hiperpotasemia. Debido a la actividad antimineralocorticoide de la espironolactona, los niveles de aldosterona aumentan significativamente con el medicamento, lo que probablemente refleja un intento del cuerpo por mantener la homeostasis.
La espironolactona es un antiandrógeno moderado. Es decir, es un antagonista del receptor de andrógenos (AR), el objetivo biológico de los andrógenos como la testosterona y la dihidrotestosterona (DHT). Al bloquear el AR, la espironolactona inhibe los efectos de los andrógenos en el cuerpo. La actividad antiandrogénica de la espironolactona es la principal responsable de su eficacia terapéutica en el tratamiento de afecciones de la piel y el cabello dependientes de andrógenos, como acné, seborrea, hirsutismo y alopecia e hiperandrogenismo en mujeres, pubertad precoz en niños con testotoxicosis y como componente. de la terapia hormonal feminizante para mujeres transgénero. También es el principal responsable de algunos de sus efectos secundarios, como sensibilidad en los senos, ginecomastia, feminización y desmasculinización en los hombres. El bloqueo de la señalización de andrógenos en la mama desinhibe las acciones de los estrógenos en este tejido. Aunque es útil como antiandrógeno en mujeres, que tienen niveles bajos de testosterona en comparación con los hombres, se describe que la espironolactona tiene una actividad antiandrogénica relativamente débil.
La espironolactona es un inhibidor débil de la esteroidogénesis. Es decir, inhibe las enzimas esteroidogénicas o enzimas implicadas en la producción de hormonas esteroides. Se ha descubierto que la espironolactona y/o sus metabolitos inhiben in vitro débilmente una amplia gama de enzimas esteroidogénicas, incluida la enzima de escisión de la cadena lateral del colesterol, 17α-hidroxilasa, 17,20-liasa, 5α-reductasa, 3β -hidroxiesteroide deshidrogenasa, 11β-hidroxilasa, 21-hidroxilasa y aldosterona sintasa (18-hidroxilasa). Sin embargo, aunque dosis muy altas de espironolactona pueden disminuir considerablemente los niveles de hormonas esteroides en animales, la espironolactona ha mostrado efectos mixtos e inconsistentes sobre los niveles de hormonas esteroides en estudios clínicos, incluso en dosis clínicas altas. En cualquier caso, los niveles de la mayoría de las hormonas esteroides, incluidas la testosterona y el cortisol, generalmente no cambian con la espironolactona en humanos, lo que puede estar relacionado en parte con la regulación positiva compensatoria de su síntesis. La débil inhibición de la esteroidogénesis de la espironolactona podría contribuir a su eficacia antiandrogénica hasta cierto punto y puede explicar su efecto secundario de irregularidades menstruales en las mujeres. Sin embargo, su inhibición de la síntesis de andrógenos probablemente sea clínicamente insignificante.
En algunos estudios se ha descubierto que la espironolactona aumenta los niveles de estradiol, un estrógeno, aunque muchos otros estudios no han encontrado cambios en los niveles de estradiol. El mecanismo por el cual la espironolactona aumenta los niveles de estradiol no está claro, pero puede implicar la inhibición de la inactivación de estradiol en estrona y la mejora de la conversión periférica de testosterona en estradiol. Es de destacar que se ha descubierto que la espironolactona in vitro actúa como un inhibidor débil de la 17β-hidroxiesteroide deshidrogenasa 2, una enzima que participa en la conversión de estradiol en estrona. Los niveles elevados de estradiol con espironolactona pueden estar involucrados en la preservación de la densidad ósea y en sus efectos secundarios, como sensibilidad en los senos, agrandamiento de los senos y ginecomastia en mujeres y hombres.
En respuesta a la actividad antimineralocorticoide espironolactona, y en un intento de mantener la homeostasis, el cuerpo aumenta la producción de aldosterona en la corteza suprarrenal. Algunos estudios han encontrado que los niveles de cortisol, una hormona glucocorticoides que también se produce en la corteza suprarrenal, también se incrementan. Sin embargo, otros estudios clínicos no han encontrado cambios en los niveles de cortisol con espironolactona, y aquellos que han encontrado aumentos a menudo han observado sólo pequeños cambios. De acuerdo, la espironolactona no se ha asociado con los efectos convencionales de los medicamentos glucocorticoides o efectos secundarios.
Otras actividades de la espironolactona pueden incluir interacciones muy débiles con los receptores de estrógeno y progesterona y el agonismo del receptor X de pregnano. Estas actividades podrían contribuir a las irregularidades menstruales y los efectos secundarios de la espironolactona en los senos y a sus interacciones medicamentosas, respectivamente.
Farmacocinética
La farmacocinética de la espironolactona no se ha estudiado bien, en parte porque es un medicamento antiguo que se desarrolló en la década de 1950. No obstante, a lo largo de las décadas se ha aclarado mucho sobre la farmacocinética de la espironolactona.
Absorción

La biodisponibilidad de la espironolactona cuando se toma por vía oral es del 60 al 90%. La biodisponibilidad de la espironolactona y sus metabolitos aumenta significativamente (aumentos de niveles de +22 a 95%) cuando la espironolactona se toma con alimentos, aunque no está claro si esto aumenta aún más los efectos terapéuticos del medicamento. Se cree que el aumento de la biodisponibilidad se debe a la promoción de la disolución gástrica y la absorción de espironolactona, así como a una disminución del metabolismo de primer paso. Se ha descubierto que la relación entre una dosis única de espironolactona y los niveles plasmáticos de canrenona, un principal metabolito activo de la espironolactona, es lineal en un rango de dosis de 25 a 200 mg de espironolactona. Las concentraciones de espironolactona en estado estacionario se alcanzan dentro de los 8 a 10 días posteriores al inicio del tratamiento.
Se ha observado poca o ninguna absorción sistémica con la espironolactona tópica.
Distribución
La espironolactona y su metabolito canrenona se unen altamente a las proteínas plasmáticas, con porcentajes del 88,0% y 99,2%, respectivamente. La espironolactona se une de manera equivalente a la albúmina y a la glicoproteína ácida α1, mientras que la canrenona se une sólo a la albúmina. La espironolactona y su metabolito 7α-tiospironolactona muestran una afinidad muy baja o insignificante por la globulina fijadora de hormonas sexuales (SHBG). De acuerdo, un estudio sobre el tratamiento con altas dosis de espironolactona no encontró cambios en la capacidad de unión de esteroides relacionados con la SHBG o con la globulina transportadora de corticosteroides (CBG), lo que sugiere que la espironolactona no desplaza las hormonas esteroides de sus proteínas portadoras. Esto contradice las afirmaciones generalizadas de que la espironolactona aumenta los niveles de estradiol libre al desplazar al estradiol de la SHBG.
La espironolactona parece cruzar la barrera hematoencefálica.
Metabolismo

La espironolactona se metaboliza rápida y ampliamente en el hígado tras la administración oral y tiene una vida media terminal muy corta de 1,4 horas. Los principales metabolitos de la espironolactona son 7α-tiometilespironolactona (7α-TMS), 6β-hidroxi-7α-tiometilspironolactona (6β-OH-7α-TMS) y canrenona (7α-destioacetil-δ6-espironolactona). ). Estos metabolitos tienen vidas medias de eliminación mucho más largas que la espironolactona de 13,8 horas, 15,0 horas y 16,5 horas, respectivamente, y son responsables de los efectos terapéuticos del medicamento. Como tal, la espironolactona es un profármaco. Los metabolitos 7α-tiometilados de la espironolactona no se conocieron durante muchos años y originalmente se pensó que la canrenona era el principal metabolito activo del medicamento, pero investigaciones posteriores identificaron 7α-TMS como el principal metabolito. Otros metabolitos conocidos, pero más menores, de la espironolactona incluyen la 7α-tiospironolactona (7α-TS), que es un intermediario importante de los metabolitos principales de la espironolactona, así como el éster etílico de 7α-metilo de la espironolactona y el 6β-hidroxi-7α-metilo. éster etílico de espironolactona.
La espironolactona se hidroliza o desacetila en el tioéster de la posición C7α en 7α-TS mediante carboxilesterasas. Después de la formación de 7α-TS, es S-oxigenado por monooxigenasas que contienen flavina para formar un metabolito electrófilo de ácido sulfénico. Este metabolito participa en la inhibición de la espironolactona por CYP450 y también se une covalentemente a otras proteínas. El 7α-TS también está S-metilado en 7α-TMS, una transformación catalizada por la tiol S-metiltransferasa. A diferencia del medicamento relacionado eplerenona, se dice que la espironolactona no es metabolizada por CYP3A4. Sin embargo, es probable que el CYP3A4 hepático sea responsable de la 6β-hidroxilación de 7α-TMS en 6β-OH-7α-TMS. 7α-TMS también puede estar hidroxilado en las posiciones C3α y C3β. La espironolactona se destioacetila para formar canrenona. Finalmente, el anillo C17 γ-lactona de la espironolactona es hidrolizado por la paraoxonasa PON3. Originalmente se pensó que era hidrolizado por PON1, pero esto se debió a la contaminación con PON3.
| Compuesto | Cmax (día 1) | Cmax (día 15) | AUC (día 15) | t1/2 |
|---|---|---|---|---|
| Spironolactone | 72 ng/mL (173 nmol/L) | 80 ng/mL (192 nmol/L) | 231 ng•hora/mL (555 nmol•hora/L) | 1.4 horas |
| Canrenone | 155 ng/mL (455 nmol/L) | 181 ng/mL (532 nmol/L) | 2,173 ng•hora/mL (6,382 nmol•hora/L) | 16,5 horas |
| 7α-TMS | 359 ng/mL (924 nmol/L) | 391 ng/mL (1,006 nmol/L) | 2,804 ng•hora/mL (7,216 nmol•hora/L) | 13.8 horas |
| 6β-OH-7α-TMS | 101 ng/mL (250 nmol/L) | 125 ng/mL (309 nmol/L) | 1,727 ng•hora/mL (4,269 nmol•hora/L) | 15.0 horas |
| Fuentes: Ver plantilla. | ||||
Eliminación
La mayor parte de la espironolactona se elimina por los riñones, mientras que cantidades mínimas se eliminan por excreción biliar.
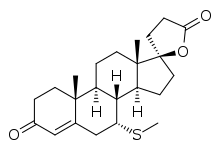
Química
La espironolactona, también conocida como 7α-acetiltioespirolactona, es una 17α-espirolactona esteroide, o más simplemente una espirolactona. Puede conceptualizarse más apropiadamente como un derivado de la progesterona, que también es un potente antimineralocorticoide, en el que un grupo hidroxilo ha sido sustituido en la posición C17α (como en la 17α-hidroxiprogesterona), el grupo acetilo en la posición C17β ha sido ciclado con el grupo hidroxilo C17α para formar un anillo de γ-lactona de ácido espiro 21-carboxílico, y se ha sustituido un grupo acetiltio en la posición C7α. Estas modificaciones estructurales de la progesterona confieren una mayor biodisponibilidad y potencia oral, una potente actividad antiandrogénica y una actividad progestágena fuertemente reducida. La sustitución de C7α probablemente sea responsable o esté involucrada en la actividad antiandrogénica de la espironolactona, ya que la 7α-tioprogesterona (SC-8365), a diferencia de la progesterona, es un antiandrógeno con afinidad por el AR similar a la de la espironolactona. Además, la sustitución de C7α parece ser responsable de la pérdida de actividad progestágena y de la buena biodisponibilidad oral de la espironolactona, ya que SC-5233, el análogo de la espironolactona sin una sustitución de C7α, tiene una potente actividad progestágena pero una biodisponibilidad oral muy pobre, similar a la progesterona.
Nombres
La espironolactona también se conoce con los siguientes nombres químicos equivalentes:
- 7α-Acetylthio-17α-hidroxy-3-oxopregn-4-ene-21-carboxílico ácido γ-lactone
- 7α-Acetiltio-3-oxo-17α-pregn-4-ene-21,17β-carbolactona
- 3-(3-Oxo-7α-acetilthio-17β-hidroxiandrost-4-en-17α-yl)Lactona ácidopropión
- 7α-Acetylthio-17α-(2-carboxyethyl)androst-4-en-17β-ol-3-one γ-lactone
- 7α-Acetylthio-17α-(2-carboxyethyl)testosterona γ-lactone
Análogos
Estructuras químicas de espirolactones |
La espironolactona está estrechamente relacionada estructuralmente con otras espirolactonas utilizadas clínicamente como canrenona, canrenoato de potasio, drospirenona y eplerenona, así como con las espirolactonas nunca comercializadas SC-5233 (6,7-dihidrocanrenona; 7α-destioacetilespironolactona), SC. -8109 (19-nor-6,7-dihidrocanrenona), espiroxasona, prorenona (SC-23133), mexrenona (SC-25152, ZK-32055), dicirenona (SC-26304), espirorenona (ZK-35973) y mespirenona. (ZK-94679).
Síntesis
Se han descrito y revisado las síntesis químicas de espironolactona y sus análogos y derivados.
Historia
Los efectos natriuréticos de la progesterona se demostraron en 1955, y poco tiempo después se desarrolló la espironolactona como un análogo antimineralocorticoide sintético de la progesterona. La espironolactona se sintetizó por primera vez en 1957, se patentó entre 1958 y 1961 y se comercializó por primera vez, como antimineralocorticoide, en 1959. La ginecomastia se informó por primera vez con espironolactona en 1962, y la actividad antiandrogénica del medicamento se describió por primera vez en 1969. Esto en breve siguió al descubrimiento en 1967 de que la ginecomastia es un efecto secundario importante y importante de los antagonistas de AR. La espironolactona se estudió por primera vez en el tratamiento del hirsutismo en mujeres en 1978. Desde entonces, se ha convertido en el antiandrógeno más utilizado para indicaciones dermatológicas en mujeres en los Estados Unidos. La espironolactona se estudió por primera vez como antiandrógeno en mujeres transgénero en 1986 y desde entonces se ha adoptado ampliamente también para este propósito, particularmente en los Estados Unidos, donde el acetato de ciproterona no está disponible.
Las primeras tabletas orales de espironolactona mostraron una absorción deficiente. Finalmente, la formulación se cambió a una formulación micronizada con tamaños de partículas de menos de 50 μg, lo que resultó en una potencia aproximadamente 4 veces mayor.
Sociedad y cultura
Nombres genéricos
El nombre genérico, inglés y francés del medicamento es espironolactona y esta es su DCINombre común internacional de información sobre herramientas, USANInformación sobre herramientas Farmacopea de Estados Unidos, BANInformación sobre herramientas Nombre aprobado en Gran Bretaña, DCFInformación sobre herramientas Denominación Commune Française y JANNombre aceptado en japonés de información sobre herramientas. Su nombre es spironolactonum en latín, spironolacton en alemán, espironolactona en español y portugués, y spironolattone en italiano (que también es su DCIT Más resultados...
