Enfermedad neurodegenerativa
Una enfermedad neurodegenerativa es causada por la pérdida progresiva de neuronas, en el proceso conocido como neurodegeneración. El daño neuronal también puede provocar la muerte de las neuronas. Las enfermedades neurodegenerativas incluyen la esclerosis lateral amiotrófica, la esclerosis múltiple, la enfermedad de Parkinson, la enfermedad de Alzheimer, la enfermedad de Huntington, la atrofia multisistémica, las tauopatías y las enfermedades priónicas. La neurodegeneración se puede encontrar en el cerebro en muchos niveles diferentes de los circuitos neuronales, que van desde lo molecular hasta lo sistémico. Debido a que no se conoce una forma de revertir la degeneración progresiva de las neuronas, estas enfermedades se consideran incurables; sin embargo, la investigación ha demostrado que los dos principales factores que contribuyen a la neurodegeneración son el estrés oxidativo y la inflamación. La investigación biomédica ha revelado muchas similitudes entre estas enfermedades a nivel subcelular, incluidos los ensamblajes de proteínas atípicos (como la proteinopatía) y la muerte celular inducida. Estas similitudes sugieren que los avances terapéuticos contra una enfermedad neurodegenerativa podrían mejorar también otras enfermedades.
Dentro de las enfermedades neurodegenerativas, se estima que 55 millones de personas en todo el mundo tenían demencia en 2019, y que para 2050 esta cifra aumentará a 139 millones de personas.
Trastornos específicos
Las consecuencias de la neurodegeneración pueden variar ampliamente según la región específica afectada, y abarcan desde problemas relacionados con el movimiento hasta el desarrollo de demencia.
Enfermedad de Alzheimer

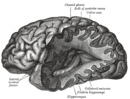
La enfermedad de Alzheimer (EA) es una enfermedad neurodegenerativa crónica que provoca la pérdida de neuronas y sinapsis en la corteza cerebral y ciertas estructuras subcorticales, lo que provoca una atrofia grave del lóbulo temporal, el lóbulo parietal y partes de la corteza frontal y el giro cingulado. Es la enfermedad neurodegenerativa más común. Incluso con miles de millones de dólares invertidos para encontrar un tratamiento para la enfermedad de Alzheimer, no se han encontrado tratamientos efectivos. En los ensayos clínicos, las estrategias terapéuticas estables y efectivas para la EA tienen una tasa de fracaso del 99,5%. Las razones de esta tasa de fracaso incluyen dosis inadecuadas de medicamentos, selección no válida de participantes y objetivo y conocimiento inadecuado de la fisiopatología de la EA. Actualmente, los diagnósticos de la enfermedad de Alzheimer son deficientes y se necesitan utilizar mejores métodos para varios aspectos de los diagnósticos clínicos. La enfermedad de Alzheimer tiene una tasa de diagnóstico erróneo del 20%.
La patología de la EA se caracteriza principalmente por la presencia de placas amiloides y ovillos neurofibrilares. Las placas están formadas por péptidos pequeños, normalmente de 39 a 43 aminoácidos de longitud, llamados beta amiloide (también escrito como A-beta o Aβ). La beta amiloide es un fragmento de una proteína más grande llamada proteína precursora amiloide (APP), una proteína transmembrana que penetra a través de la membrana de la neurona. La APP parece desempeñar un papel en el crecimiento normal de las neuronas, la supervivencia y la reparación posterior a una lesión. La APP se divide en fragmentos más pequeños mediante enzimas como la gamma secretasa y la beta secretasa. Uno de estos fragmentos da lugar a fibrillas de beta amiloide que pueden autoensamblarse en las densas placas amiloides extracelulares.
Enfermedad de Parkinson
La enfermedad de Parkinson (EP) es el segundo trastorno neurodegenerativo más común. Generalmente se manifiesta como bradicinesia, rigidez, temblor en reposo e inestabilidad postural. Se ha informado que la tasa de prevalencia bruta de la EP oscila entre 15 por 100.000 y 12.500 por 100.000, y la incidencia de la EP entre 15 por 100.000 y 328 por 100.000, siendo la enfermedad menos común en los países asiáticos.
La enfermedad de Parkinson se caracteriza principalmente por la muerte de neuronas dopaminérgicas en la sustancia negra, una región del mesencéfalo. Se desconoce la causa de esta muerte celular selectiva. Cabe destacar que se observa que los complejos y agregados de alfa-sinucleína-ubiquitina se acumulan en los cuerpos de Lewy dentro de las neuronas afectadas. Se cree que los defectos en la maquinaria de transporte y regulación de proteínas, como RAB1, pueden desempeñar un papel en este mecanismo de la enfermedad. El transporte axonal deficiente de alfa-sinucleína también puede conducir a su acumulación en los cuerpos de Lewy. Los experimentos han revelado tasas reducidas de transporte de alfa-sinucleínas tanto de tipo salvaje como de dos mutantes familiares asociados a la enfermedad de Parkinson a través de los axones de neuronas cultivadas. El daño de la membrana por alfa-sinucleína podría ser otro mecanismo de la enfermedad de Parkinson.
El principal factor de riesgo conocido es la edad. Las mutaciones en genes como la α-sinucleína (SNCA), la quinasa repetida rica en leucina 2 (LRRK2), la glucocerebrosidasa (GBA) y la proteína tau (MAPT) también pueden causar EP hereditaria o aumentar el riesgo de EP. Si bien la EP es el segundo trastorno neurodegenerativo más común, aún persisten problemas con el diagnóstico. Los problemas con el sentido del olfato son un síntoma generalizado de la enfermedad de Parkinson (EP), sin embargo, algunos neurólogos cuestionan su eficacia. Este método de evaluación es una fuente de controversia entre los profesionales médicos. El microbioma intestinal podría desempeñar un papel en el diagnóstico de la EP, y la investigación sugiere varias formas que podrían revolucionar el futuro del tratamiento de la EP.
Enfermedad de Huntington
La enfermedad de Huntington (EH) es un trastorno neurodegenerativo autosómico dominante poco frecuente causado por mutaciones en el gen huntingtina (HTT). La EH se caracteriza por la pérdida de neuronas espinosas medianas y astrogliosis. La primera región cerebral que se ve sustancialmente afectada es el cuerpo estriado, seguida de la degeneración de las cortezas frontal y temporal. Los núcleos subtalámicos del cuerpo estriado envían señales de control al globo pálido, que inicia y modula el movimiento. Las señales más débiles de los núcleos subtalámicos provocan una reducción de la iniciación y modulación del movimiento, lo que da lugar a los movimientos característicos del trastorno, en particular la corea. La enfermedad de Huntington se presenta más tarde en la vida, aunque las proteínas que causan la enfermedad actúan para manifestarse desde sus primeras etapas en los humanos afectados por las proteínas. Además de ser un trastorno neurodegenerativo, la EH está relacionada con problemas del desarrollo neurológico.
La enfermedad de Huntington es causada por la expansión del tracto de poliglutamina en el gen huntingtina, lo que da como resultado la huntingtina mutante. Los agregados de huntingtina mutante se forman como cuerpos de inclusión en las neuronas y pueden ser directamente tóxicos. Además, pueden dañar los motores moleculares y los microtúbulos e interferir con el transporte axonal normal, lo que conduce a un deterioro del transporte de cargas importantes como el BDNF. Actualmente, no hay tratamientos efectivos para la enfermedad de Huntington que puedan modificarla.
Esclerosis múltiple
La esclerosis múltiple (EM) es una enfermedad desmielinizante crónica y debilitante del sistema nervioso central, causada por un ataque autoinmune que resulta en la pérdida progresiva de la vaina de mielina en los axones neuronales. La disminución resultante en la velocidad de transducción de señales conduce a una pérdida de funcionalidad que incluye deterioro cognitivo y motor según la ubicación de la lesión. La progresión de la EM se produce debido a episodios de aumento de la inflamación, que se propone que se debe a la liberación de antígenos como la glucoproteína de oligodendrocitos de mielina, la proteína básica de mielina y la proteína proteolipídica, lo que provoca una respuesta autoinmune. Esto desencadena una cascada de moléculas de señalización que hacen que las células T, las células B y los macrófagos crucen la barrera hematoencefálica y ataquen la mielina en los axones neuronales, lo que provoca inflamación. La liberación adicional de antígenos impulsa la degeneración posterior que causa un aumento de la inflamación. La esclerosis múltiple se presenta como un espectro basado en el grado de inflamación; la mayoría de los pacientes experimentan episodios tempranos de recaída y remisión de deterioro neuronal después de un período de recuperación. Algunos de estos individuos pueden pasar a una progresión más lineal de la enfermedad, mientras que alrededor del 15% de los demás comienzan con un curso progresivo al inicio de la esclerosis múltiple. La respuesta inflamatoria contribuye a la pérdida de materia gris y, como resultado, la literatura actual se dedica a combatir el aspecto autoinflamatorio de la enfermedad. Si bien existen varios vínculos causales propuestos entre el virus de Epstein-Barr y el alelo HLA-DRB1*15:01 con el inicio de la EM (pueden contribuir al grado de ataque autoinmunitario y la inflamación resultante), no determinan el inicio de la EM.
Esclerosis lateral amiotrófica
La esclerosis lateral amiotrófica (ELA), comúnmente conocida como enfermedad de Lou Gehrig, es un trastorno neurodegenerativo poco común que se caracteriza por la pérdida gradual de las neuronas motoras superiores (NMS) y las neuronas motoras inferiores (NMI). Aunque los síntomas iniciales pueden variar, la mayoría de los pacientes desarrollan debilidad muscular esquelética que progresa hasta afectar a todo el cuerpo. La etiología precisa de la ELA sigue siendo desconocida. En 1993, se descubrieron mutaciones sin sentido en el gen que codifica la enzima antioxidante superóxido dismutasa 1 (SOD1) en un subconjunto de pacientes con ELA familiar. Más recientemente, la proteína de unión al ADN TAR 43 (TDP-43) y los agregados proteicos fusionados en el sarcoma (FUS) se han implicado en algunos casos de la enfermedad, y se cree que una mutación en el cromosoma 9 (C9orf72) es la causa conocida más común de ELA esporádica. El diagnóstico temprano de la ELA es más difícil que el de otras enfermedades neurodegenerativas, ya que no existen métodos muy eficaces para determinar su aparición temprana. Actualmente, se están realizando investigaciones sobre el diagnóstico de la ELA a través de pruebas de neurona motora superior. El Penn Upper Motor Neuron Score (PUMNS) consta de 28 criterios con un rango de puntuación de 0 a 32. Una puntuación más alta indica un mayor nivel de carga presente en las neuronas motoras superiores. El PUMNS ha demostrado ser bastante eficaz para determinar la carga que existe en las neuronas motoras superiores en los pacientes afectados.
Una investigación independiente proporcionó evidencia in vitro de que los principales sitios celulares donde actúan las mutaciones de SOD1 se encuentran en los astrocitos. Los astrocitos luego causan los efectos tóxicos en las neuronas motoras. El mecanismo específico de toxicidad aún necesita ser investigado, pero los hallazgos son significativos porque implican a otras células además de las neuronas en la neurodegeneración.
Enfermedad de los bateados
La enfermedad de Batten es un trastorno neurodegenerativo recesivo raro y mortal que comienza en la infancia. La enfermedad de Batten es el nombre común de un grupo de trastornos de almacenamiento lisosomal conocidos como lipofuscinosis neuronal ceroidea (NCL), cada uno causado por una mutación genética específica, de las cuales hay trece. Dado que la enfermedad de Batten es bastante rara, su prevalencia mundial es de aproximadamente 1 de cada 100.000 nacidos vivos. En América del Norte, la enfermedad NCL3 (NCL juvenil) suele manifestarse entre los 4 y los 7 años. La enfermedad de Batten se caracteriza por deterioro motor, epilepsia, demencia, pérdida de la visión y reducción de la esperanza de vida. La pérdida de la visión es el primer signo común de la enfermedad de Batten. La pérdida de la visión suele estar precedida por cambios cognitivos y conductuales, convulsiones y pérdida de la capacidad de caminar. Es común que las personas desarrollen arritmias cardíacas y dificultades para ingerir alimentos a medida que progresa la enfermedad. El diagnóstico de la enfermedad de Batten depende de una combinación de muchos criterios: signos y síntomas clínicos, evaluaciones oculares, electroencefalogramas (EEG) y resultados de imágenes por resonancia magnética (IRM) cerebral. El diagnóstico proporcionado por estos resultados se corrobora con pruebas genéticas y bioquímicas. Hasta hace unos años no existían tratamientos eficaces para evitar que la enfermedad se extendiera. En los últimos años, se han creado más modelos para acelerar el proceso de investigación de métodos para tratar la enfermedad de Batten.
Enfermedad de Creutzfeldt-Jakob
La enfermedad de Creutzfeldt-Jakob (ECJ) es una enfermedad priónica que se caracteriza por una demencia de rápida progresión. Las proteínas mal plegadas llamadas priones se agregan en el tejido cerebral y provocan la muerte de las células nerviosas. La variante de la enfermedad de Creutzfeldt-Jakob (ECJv) es la forma infecciosa que proviene de la carne de una vaca infectada con encefalopatía espongiforme bovina, también llamada enfermedad de las vacas locas.
Factores de riesgo
El envejecimiento
El mayor factor de riesgo de las enfermedades neurodegenerativas es el envejecimiento. Tanto las mutaciones del ADN mitocondrial como el estrés oxidativo contribuyen al envejecimiento. Muchas de estas enfermedades aparecen tardíamente, lo que significa que hay algún factor que cambia a medida que la persona envejece en cada una de ellas. Un factor constante es que en cada enfermedad, las neuronas pierden gradualmente su función a medida que la enfermedad progresa con la edad. Se ha propuesto que la acumulación de daño en el ADN proporciona el vínculo causal subyacente entre el envejecimiento y las enfermedades neurodegenerativas. Alrededor del 20-40% de las personas sanas de entre 60 y 78 años experimentan disminuciones perceptibles en el rendimiento cognitivo en varios dominios, como la memoria de trabajo, espacial y episódica, y la velocidad de procesamiento.
Infecciones

Un estudio que utiliza registros médicos electrónicos indica que 45 exposiciones virales (22 de ellas replicadas con el Biobanco del Reino Unido) pueden elevar significativamente los riesgos de enfermedades neurodegenerativas, incluso hasta 15 años después de la infección.
Mecanismos
Genética
Muchas enfermedades neurodegenerativas son causadas por mutaciones genéticas, la mayoría de las cuales se localizan en genes completamente no relacionados. En muchas de las diferentes enfermedades, el gen mutado tiene una característica común: una repetición del triplete de nucleótidos CAG. CAG codifica el aminoácido glutamina. Una repetición de CAG da como resultado un tracto de poliglutamina (poliQ). Las enfermedades asociadas con tales mutaciones se conocen como trastornos de repetición de trinucleótidos.
Las repeticiones de poliglutamina suelen causar una patogénesis dominante. Los residuos de glutamina adicionales pueden adquirir propiedades tóxicas a través de diversas vías, que incluyen el plegamiento irregular de proteínas y vías de degradación, localización subcelular alterada e interacciones anormales con otras proteínas celulares. Los estudios de PolyQ a menudo utilizan una variedad de modelos animales porque existe un desencadenante claramente definido: la expansión de repeticiones. Se han realizado investigaciones exhaustivas utilizando los modelos de nematodos (C. elegans), moscas de la fruta (Drosophila), ratones y primates no humanos.
Nueve enfermedades neurodegenerativas hereditarias son causadas por la expansión del trinucleótido CAG y del tracto poliQ, incluyendo la enfermedad de Huntington y las ataxias espinocerebelosas.
Epigenética
Se ha demostrado la presencia de modificaciones epigenéticas en determinados genes en este tipo de patologías. Un ejemplo es el gen FKBP5, que aumenta progresivamente su expresión con la edad y se ha relacionado con el estadiaje de Braak y el aumento de la patología de tau tanto in vitro como en modelos murinos de EA.
Protein misfolding
Varias enfermedades neurodegenerativas se clasifican como proteopatías, ya que están asociadas con la agregación de proteínas mal plegadas. La toxicidad de las proteínas es uno de los mecanismos clave de muchas enfermedades neurodegenerativas.
- alpha-synuclein: puede agregarse a formar fibriles insolubles en condiciones patológicas caracterizadas por cuerpos Lewy, como la enfermedad de Parkinson, la demencia con cuerpos Lewy, y la atrofia del sistema múltiple. El núcleo alfa es el componente estructural principal de los fibriles del cuerpo Lewy. Además, un fragmento de alfa-synucleina, conocido como el componente no Abeta (NAC), se encuentra en placas amiloideas en la enfermedad de Alzheimer.
- tau: La proteína de tau hiperfosforilada es el componente principal de los enredos neurofibrilares en la enfermedad de Alzheimer; los fibriles tau son el componente principal de los cuerpos de Pick encontrados en la variante conductual demencia frontotemporal.
- amyloid beta: el componente principal de placas amiloideas en la enfermedad de Alzheimer.
- prion: componente principal de enfermedades prion y encefalopatía espongiforme transmisible.
Mecanismos intracelular
Vías de degradación de proteínas
La enfermedad de Parkinson y la enfermedad de Huntington son enfermedades de aparición tardía y asociadas con la acumulación de proteínas tóxicas intracelulares. Las enfermedades causadas por la agregación de proteínas se conocen como proteopatías y son causadas principalmente por agregados en las siguientes estructuras:
- Cytosol, por ejemplo, Parkinson y Huntington
- núcleo, por ejemplo, ataxia espinacerebelosa tipo 1 (SCA1)
- reticulum endoplasmático (ER), (como se ve con mutaciones neuroserpinas que causan encefalopatía familiar con cuerpos de inclusión neuroserpin)
- proteínas extracelularmente excretadas, amiloide-beta en la enfermedad de Alzheimer
Existen dos vías principales que utilizan las células eucariotas para eliminar proteínas u orgánulos problemáticos:
- ubiquitin-proteasome: proteína ubiquitina junto con enzimas es clave para la degradación de muchas proteínas que causan proteopatías incluyendo expansiones de poliQ y alfa-synucleinas. La investigación indica que las enzimas proteasome no pueden cerrar correctamente estas proteínas irregulares, lo que podría resultar en una especie más tóxica. Esta es la ruta principal que usan las células para degradar las proteínas.
- La actividad proteasome disminuyeda es consistente con modelos en los que se forman agregados de proteína intracelular. Todavía se desconoce si estos agregados son o no una causa o resultado de la neurodegeneración.
- Autofagia – caminos lisoso: a form of programmed cell death (PCD), this becomes the favorable route when a protein is aggregate-prone meaning it is a poor proteasome substrate. Esto se puede dividir en dos formas de autofagia: macroautofagia y autofagia mediada por caperona (CMA).
- macroautofagia está involucrado con el reciclaje de nutrientes de macromoléculas bajo condiciones de inanición, ciertas vías apoptóticas, y si no está ausente, conduce a la formación de inclusiones ubiquinadas. Los experimentos en ratones con golpes con macroautofagia neuronalmente confinados desarrollan agregados intraneuroales que conducen a la neurodegeneración.
- Chaperone-mediated autophagy Los defectos también pueden conducir a la neurodegeneración. La investigación ha demostrado que las proteínas mutantes se unen a los receptores de la vía CMA en la membrana lisosomal y al hacerlo bloquean su propia degradación así como la degradación de otros sustratos.
Daño por membrana
El daño a las membranas de los orgánulos por proteínas monoméricas u oligoméricas también podría contribuir a estas enfermedades. La alfa-sinucleína puede dañar las membranas al inducir la curvatura de la membrana y causar tubulación y vesiculación extensas cuando se incuba con vesículas de fosfolípidos artificiales. Los tubos formados a partir de estas vesículas lipídicas consisten tanto en tubos micelares como en tubos bicapa. La inducción extensiva de la curvatura de la membrana es perjudicial para la célula y eventualmente conduciría a la muerte celular. Además de las estructuras tubulares, la alfa-sinucleína también puede formar nanopartículas de lipoproteínas similares a las apolipoproteínas.
Disfunción mitocondrial
La forma más común de muerte celular en la neurodegeneración es a través de la vía apoptótica mitocondrial intrínseca. Esta vía controla la activación de la caspasa-9 regulando la liberación de citocromo c del espacio intermembrana mitocondrial. Las especies reactivas de oxígeno (ROS) son subproductos normales de la actividad de la cadena respiratoria mitocondrial. La concentración de ROS está mediada por antioxidantes mitocondriales como la superóxido dismutasa de manganeso (SOD2) y la glutatión peroxidasa. La sobreproducción de ROS (estrés oxidativo) es una característica central de todos los trastornos neurodegenerativos. Además de la generación de ROS, las mitocondrias también están involucradas en funciones de soporte vital, incluyendo la homeostasis del calcio, la PCD, la fisión y fusión mitocondrial, la concentración de lípidos de las membranas mitocondriales y la transición de la permeabilidad mitocondrial. Es probable que la enfermedad mitocondrial que conduce a la neurodegeneración, al menos en algún nivel, involucre todas estas funciones.
Existen pruebas sólidas de que la disfunción mitocondrial y el estrés oxidativo desempeñan un papel causal en la patogénesis de las enfermedades neurodegenerativas, incluidas cuatro de las enfermedades más conocidas: Alzheimer, Parkinson, Huntington y esclerosis lateral amiotrófica.
Las neuronas son particularmente vulnerables al daño oxidativo debido a su fuerte actividad metabólica asociada con altos niveles de transcripción, alto consumo de oxígeno y defensa antioxidante débil.
Daños por ADN
El cerebro metaboliza hasta una quinta parte del oxígeno consumido, y las especies reactivas de oxígeno producidas por el metabolismo oxidativo son una fuente importante de daño al ADN en el cerebro. El daño al ADN de una célula es particularmente dañino porque el ADN es el modelo para la producción de proteínas y, a diferencia de otras moléculas, no puede simplemente reemplazarse por resíntesis. La vulnerabilidad de las neuronas postmitóticas al daño del ADN (como lesiones oxidativas o ciertos tipos de roturas de cadenas de ADN), junto con una disminución gradual en las actividades de los mecanismos de reparación, podría conducir a la acumulación de daño al ADN con la edad y contribuir al envejecimiento cerebral y la neurodegeneración. Las roturas de una sola cadena de ADN son comunes y están asociadas con la enfermedad neurodegenerativa ataxia-apraxia oculomotora. El aumento del daño oxidativo al ADN en el cerebro está asociado con la enfermedad de Alzheimer y la enfermedad de Parkinson. La reparación defectuosa del ADN se ha relacionado con trastornos neurodegenerativos como la enfermedad de Alzheimer, la esclerosis lateral amiotrófica, la ataxia telangiectasia, el síndrome de Cockayne, la enfermedad de Parkinson y el xeroderma pigmentoso.
Transporte axonal
Se ha observado hinchazón axonal y esferoides axónicos en muchas enfermedades neurodegenerativas diferentes. Esto sugiere que los axones defectuosos no solo están presentes en las neuronas enfermas, sino que también pueden causar ciertas lesiones patológicas debido a la acumulación de orgánulos. El transporte axonal puede verse alterado por una variedad de mecanismos, incluidos daños a: kinesina y dineína citoplasmática, microtúbulos, cargas y mitocondrias. Cuando el transporte axonal se altera gravemente, a menudo se desencadena una vía degenerativa conocida como degeneración de tipo walleriano.
Muerte celular programada
La muerte celular programada (PCD) es la muerte de una célula en cualquier forma, mediada por un programa intracelular. Este proceso puede activarse en enfermedades neurodegenerativas, como la enfermedad de Parkinson, la esclerosis lateral amiotrófica, la enfermedad de Alzheimer y la enfermedad de Huntington. La PCD observada en enfermedades neurodegenerativas puede ser directamente patógena; alternativamente, la PCD puede ocurrir en respuesta a otras lesiones o procesos patológicos.
Apoptosis (tipo I)
La apoptosis es una forma de muerte celular programada en organismos multicelulares. Es uno de los principales tipos de muerte celular programada (PCD) e implica una serie de eventos bioquímicos que conducen a una morfología celular característica y a la muerte.
- Vías apoptóticas extrínsecas: Ocurre cuando factores fuera de la célula activan los receptores de muerte de superficie celular (por ejemplo, Fas) que resultan en la activación de caspases-8 o -10.
- Vías apoptóticas intrínsecas: Resultado de la liberación mitocondrial de disfunciones de citocromo c o reticulum endoplasmático, cada uno de los cuales conduce a la activación de la manguera-9. El núcleo y el aparato Golgi son otros organelles que tienen sensores de daño, lo que puede llevar a las células por caminos apoptóticos.
Las caspasas (proteasas de ácido cisteína-aspártico) escinden residuos de aminoácidos muy específicos. Hay dos tipos de caspasas: iniciadoras y efectoras. Las caspasas iniciadoras escinden formas inactivas de las caspasas efectoras. Esto activa las efectoras que, a su vez, escinden otras proteínas, lo que da lugar a la iniciación apoptótica.
Autofágico (tipo II)
La autofagia es una forma de fagocitosis intracelular en la que una célula consume activamente orgánulos dañados o proteínas mal plegadas encapsulándolos en un autofagosoma, que se fusiona con un lisosoma para destruir el contenido del autofagosoma. Debido a que muchas enfermedades neurodegenerativas muestran agregados proteicos inusuales, se plantea la hipótesis de que los defectos en la autofagia podrían ser un mecanismo común de neurodegeneración.
Citoplasma (tipo III)
La PCD también puede producirse a través de procesos no apoptóticos, también conocidos como muerte celular citoplasmática o de tipo III. Por ejemplo, la PCD de tipo III puede ser causada por trofotoxicidad o hiperactivación de los receptores de factores tróficos. Las citotoxinas que inducen la PCD pueden causar necrosis en concentraciones bajas o aponecrosis (combinación de apoptosis y necrosis) en concentraciones más altas. Todavía no está claro exactamente qué combinación de apoptosis, no apoptosis y necrosis causa los diferentes tipos de aponecrosis.
Transglutaminase
Las transglutaminasas son enzimas humanas que se encuentran presentes en todo el cuerpo humano y, en particular, en el cerebro.
La función principal de las transglutaminasas es unir proteínas y péptidos intra e intermoleculares mediante un tipo de enlaces covalentes denominados enlaces isopeptídicos, en una reacción denominada transamidación o reticulación.
La unión de estas proteínas y péptidos por la transglutaminasa hace que se aglomeren. Las estructuras resultantes se vuelven extremadamente resistentes a la disrupción química y mecánica.
La mayoría de las enfermedades neurodegenerativas humanas más relevantes comparten la propiedad de tener estructuras anormales formadas por proteínas y péptidos.
Cada una de estas enfermedades neurodegenerativas tiene una (o varias) proteína o péptido principal específico. En la enfermedad de Alzheimer, son la beta amiloide y la tau. En la enfermedad de Parkinson, es la alfa-sinucleína. En la enfermedad de Huntington, es la huntingtina.
Sustratos de la transglutaminasa: Se ha demostrado que la beta-amiloide, la tau, la alfa-sinucleína y la huntingtina son sustratos de las transglutaminasas in vitro o in vivo, es decir, que pueden unirse mediante enlaces covalentes entre sí y potencialmente a cualquier otro sustrato de transglutaminasa en el cerebro.
Expresión aumentada de la transglutaminasa: Se ha demostrado que en estas enfermedades neurodegenerativas (enfermedad de Alzheimer, enfermedad de Parkinson y enfermedad de Huntington) la expresión de la enzima transglutaminasa está aumentada.
Presencia de enlaces isopeptídicos en estas estructuras: Se ha detectado la presencia de enlaces isopeptídicos (resultado de la reacción de la transglutaminasa) en las estructuras anormales características de estas enfermedades neurodegenerativas.
Co-localización: En la autopsia de cerebros de pacientes con estas enfermedades se ha detectado la co-localización de enlaces isopeptídicos mediados por la transglutaminasa con estas estructuras anormales.
Gestión
El proceso de neurodegeneración no se entiende bien, por lo que las enfermedades que se derivan de él aún no tienen cura.
Modelos animales en investigación
En la búsqueda de tratamientos eficaces (en contraposición a los cuidados paliativos), los investigadores emplean modelos animales de la enfermedad para probar posibles agentes terapéuticos. Los organismos modelo proporcionan un medio económico y relativamente rápido para realizar dos funciones principales: identificación y validación de objetivos. En conjunto, estas ayudan a mostrar el valor de cualquier estrategia terapéutica y fármaco específico cuando se intenta mejorar la gravedad de la enfermedad. Un ejemplo es el fármaco Dimebon de Medivation, Inc. En 2009, este fármaco se encontraba en ensayos clínicos de fase III para su uso en la enfermedad de Alzheimer, y también en ensayos clínicos de fase II para su uso en la enfermedad de Huntington. En marzo de 2010, se publicaron los resultados de un ensayo clínico de fase III; el fármaco en investigación Dimebon para la enfermedad de Alzheimer fracasó en el ensayo fundamental CONNECTION de pacientes con enfermedad leve a moderada. Con CONCERT, el ensayo de fase III restante de Pfizer y Medivation para Dimebon (latrepirdina) en la enfermedad de Alzheimer fracasó en 2012, poniendo fin de manera efectiva al desarrollo en esta indicación.
En otro experimento en el que se utilizó un modelo de rata con enfermedad de Alzheimer, se demostró que la administración sistémica de péptido rico en prolina (PRP)-1 hipotalámico ofrece efectos neuroprotectores y puede prevenir la neurodegeneración en el amiloide beta 25-35 del hipocampo. Esto sugiere que el PRP-1 podría tener un valor terapéutico.
Otras vías de investigación
La degradación de proteínas ofrece opciones terapéuticas tanto para prevenir la síntesis como para degradar proteínas irregulares. También existe interés en aumentar la autofagia para ayudar a eliminar los agregados proteicos implicados en la neurodegeneración. Ambas opciones implican vías muy complejas que apenas estamos empezando a comprender.
El objetivo de la inmunoterapia es mejorar aspectos del sistema inmunológico. Se han propuesto vacunas activas y pasivas para la enfermedad de Alzheimer y otras afecciones; sin embargo, se deben realizar más investigaciones para demostrar su seguridad y eficacia en humanos.
Un objetivo terapéutico actual para el tratamiento de la enfermedad de Alzheimer es la proteasa β-secretasa, que participa en la vía de procesamiento amiloidogénico que conduce a la acumulación patológica de proteínas en el cerebro. Cuando el gen que codifica la proteína precursora amiloide (APP) es empalmado por la α-secretasa en lugar de la β-secretasa, no se produce la proteína tóxica β amiloide. La inhibición dirigida de la β-secretasa puede prevenir potencialmente la muerte neuronal que es responsable de los síntomas de la enfermedad de Alzheimer.
El Dr. Antonio Barbera, ex médico obstetra y ginecólogo, prescribe tenis de mesa a pacientes que padecen un trastorno neurológico grave.
Véase también
- Amyloid
- JUNQ y IPOD
- Neurodegeneración con acumulación de hierro cerebral
- Prevención de la demencia
Referencias
- ^ a b Erkkinen, Michael G.; Kim, Mee-Ohk; Geschwind, Michael D (abril de 2018). " Neurología clínica y epidemiología de las principales enfermedades neurodegenerativas". Cold Spring Harbor Perspectives in Biology. 10 (4): 20. doi:10.1101/cshperspect.a033118. PMC 5880171. PMID 28716886.
- ^ Lamptey RN, Chaulagain B, Trivedi R, Gothwal A, Layek B, Singh J (Febrero 2022). "Una revisión de los trastornos neurodegenerativos comunes: los enfoques terapéuticos actuales y el papel potencial de la nanoterapéutica". Int J Mol Sci. 23 (3): 1851. doi:10.3390/ijms23031851. PMC 8837071. PMID 35163773.
- ^ "Básicas de cerebro: La vida y la muerte de una neurona vivieron el Instituto Nacional de Trastornos Neurológicos y Stroke". www.ninds.nih.gov. Retrieved 12 de julio 2024.
- ^ Pereira, TMC; Côco, LZ; Ton, AMM; Meyrelles, SS; Campos-Toimil, M; Campagnaro, BP; Vasquez, EC (20 de noviembre de 2021). "El Escenario Emergente del Eje Gut-Brain: Acciones Terapéuticas del Nuevo Actor Kefir contra Enfermedades Neurodegenerativas". Antioxidantes. 10 11): 1845. doi:10.3390/antiox10111845. PMC 8614795. PMID 34829716.
- ^ Stephenson, J; Nutma, E; van der Valk, P; Amor, S (junio 2018). "Inflamación en enfermedades neurodegenerativas del SNC". Inmunología. 154 (2): 204–219. doi:10.1111/imm.12922. PMC 5980185. PMID 29513402.
- ^ Singh, A; Kukreti, R; Saso, L; Kukreti, S (22 de abril de 2019). "Estrés oxidativo: un modulador clave en enfermedades neurodegenerativas". Molecules. 24 (8): 1583. doi:10.3390/molecules24081583. PMC 6514564. PMID 31013638.
- ^ "¿Qué es la enfermedad neurodegenerativa?". JPND Research17 de julio de 2014. Retrieved 7 de febrero 2015.
- ^ a b c d e f g h i Rubinsztein DC (octubre de 2006). "Los roles de las vías intracelulares de degradación de proteínas en la neurodegeneración". Naturaleza. 443 (7113): 780–6. Código:2006Natur.443..780R. doi:10.1038/nature05291. PMID 17051204. S2CID 4411895.
- ^ a b c d e f g Bredesen DE, Rao RV, Mehlen P (octubre de 2006). "Muerte en el sistema nervioso". Naturaleza. 443 (7113): 796–802. Código:2006Natur.443..796B. doi:10.1038/nature05293. PMC 3970704. PMID 17051206.
- ^ Informe sobre el estado mundial de la respuesta de la salud pública a la demencia (PDF). Ginebra: Organización Mundial de la Salud 2021. ISBN 978-92-4-003324-5. Retrieved 14 de octubre 2022.
- ^ Ovádi, Judit; Orosz, Ferenc (2009). Proteína plegable y malversación: enfermedades neurodegenerativas. Concéntrate en la biología estructural. Dordrecht, Países Bajos, Nueva York, Londres: Springer. ISBN 978-1-4020-9434-7.
- ^ "Página principal original". Bioquímica Celular y Biofísica. Springer. doi:10.1007/12013.1559-0283. ISSN 1559-0283.
- ^ Wenk GL (2003). "Los cambios neuropatológicos en la enfermedad de Alzheimer". The Journal of Clinical Psychiatry. 64 (Supl 9): 7-10. PMID 12934968.
- ^ Bloquear MM (27 de octubre de 2013). El conundrum de Alzheimer: enredos de demencia y envejecimiento. Princeton University Press. ISBN 978-1-4008-4846-1. OCLC 859536969.
- ^ Svob Strac, Dubravka; Konjevod, Marcela; Sagud, Marina; Nikolac Perkovic, Matea; Nedic Erjavec, Gordana; Vuic, Barbara; Simic, Goran; Vukic, Vana; Mimica, Ninoslav; Pivac, Nela (2021). "Personalizar la atención y el tratamiento de la enfermedad de Alzheimer: una visión general". Farmacogenomics and Personalized Medicine. 14: 631-653. doi:10.2147/PGPM.S284615. PMC 8169052. PMID 34093032.
- ^ a b Archer MC, Hall PH, Morgan JC (2017). "[P2-430]: Precisión del diagnóstico clínico de la enfermedad de Alzheimer en los centros de enfermedad de Alzheimer (ADCS)". Alzheimer & Demencia. 13 (7S_Part_16): 800–1. doi:10.1016/j.jalz.2017.06.1086. S2CID 54359937.
- ^ Priller C, Bauer T, Mitteregger G, Krebs B, Kretzschmar HA, Herms J (julio de 2006). "La formación y la función sinapsis se modula por la proteína precursora amiloidea". The Journal of Neuroscience. 26 (27): 7212–21. doi:10.1523/JNEUROSCI.1450-06.2006. PMC 6673945. PMID 16822978.
- ^ Turner PR, O'Connor K, Tate WP, Abraham WC (mayo de 2003). "Roles de proteína precursora amiloidea y sus fragmentos en la regulación de la actividad neuronal, la plasticidad y la memoria". Avances en Neurobiología. 70 (1): 1–32. doi:10.1016/S0301-0082(03)00089-3. PMID 12927332. S2CID 25376584.
- ^ Hooper NM (abril de 2005). "Roles of proteolysis and lipid rafts in the processing of the amyloid precursor protein and prion protein". Transacciones de la Sociedad Bioquímica. 33 (Pt 2): 335-8. doi:10.1042/BST0330335. PMID 15787600.
- ^ Tiraboschi P, Hansen LA, Thal LJ, Corey-Bloom J (junio de 2004). "La importancia de las placas neuríticas y los enredos para el desarrollo y la evolución del AD". Neurología. 62 11): 1984–9. doi:10.1212/01.WNL.0000129697.01779.0A. PMID 15184601. S2CID 25017332.
- ^ Ohnishi S, Takano K (marzo de 2004). "Fibrilas amiloideas desde el punto de vista del plegado de proteínas". Ciencias de la vida celular y molecular. 61 (5): 511-524. doi:10.1007/s00018-003-3264-8. PMC 11138910. PMID 15004691. S2CID 25739126.
- ^ Elbaz A, Carcaillon L, Kab S, Moisan F (enero 2016). "Epidemiología de la enfermedad de Parkinson". Revue Neurologique. 172 (1): 14–26. doi:10.1016/j.neurol.2015.09.012. PMID 26718594.
- ^ "El Mecanismo de Enfermedad de Parkinson descubrió," HHMI Research News 22 de junio de 2006.
- ^ a b c De Vos KJ, Grierson AJ, Ackerley S, Miller CC (2008). "Role of axonal transport in neurodegenerative diseases". Annual Review of Neuroscience. 31: 151–73. doi:10.1146/annurev.neuro.31.061307.090711. PMID 18558852.
- ^ a b c Varkey J, Isas JM, Mizuno N, Jensen MB, Bhatia VK, Jao CC, et al. (octubre de 2010). "La inducción de curvatura membrana y la tubulación son características comunes de sínucleinas y apolipoproteínas". El Diario de Química Biológica. 285 (42): 32486–93. doi:10.1074/jbc.M110.139576. PMC 2952250. PMID 20693280.
- ^ Davis AA, Andruska KM, Benitez BA, Racette BA, Perlmutter JS, Cruchaga C (enero de 2016). "Variantes en GBA, SNCA y MAPT influyen en el riesgo de enfermedad de Parkinson, la edad al inicio y la progresión". Neurobiología del envejecimiento. 37: 209.e1–209.e7. doi:10.1016/j.neurobiolaging.2015.09.014. PMC 4688052. PMID 26601739.
- ^ a b c Schmidt, Nele; Paschen, Laura; Witt, Karsten (2020-11-16). Mirabella, Giovanni (ed.). "La autoevaluación inválida del funcionamiento olfativo en los pacientes de enfermedad de Parkinson puede dañar al neurólogo". Enfermedad de Parkinson. 2020: 1-5. doi:10.1155/2020/7548394. PMC 7683170. PMID 33274040.
- ^ Hill-Burns, Erin M.; Debelius, Justine W.; Morton, James T.; Wissemann, William T.; Lewis, Matthew R.; Wallen, Zachary D.; Peddadada, Shyamal D.; Factor, Stewart A.; Molho, Eric; Zabetian, Cyrus P.; Knight, Rob (mayo de 2017). "La enfermedad de Parkinson y los medicamentos para la enfermedad de Parkinson tienen firmas distintas del microbioma intestinal: PD, Medicamentos y Gut Microbiome". Trastornos del movimiento. 32 (5): 739-749. doi:10.1002/mds.26942. PMC 5469442. PMID 28195358.
- ^ Purves D, Augustine GA, Fitzpatrick D, Hall W, LaMantia AS, McNamara JO, Williams SM (2001). "Circuits within the Basal Ganglia System". En Purves D (ed.). Neurociencia (2a edición). Sunderland, MA: Sinauer Associates. ISBN 978-0-87893-742-4. NBK10847.
- ^ Estrada Sánchez AM, Mejía-Toiber J, Massieu L (abril de 2008). "Muerte neuronal excitotóxica y patogénesis de la enfermedad de Huntington". Archivos de Investigación Médica. 39 (3): 265–76. doi:10.1016/j.arcmed.2007.11.011. PMID 18279698.
- ^ Lobsiger CS, Cleveland DW (noviembre de 2007). "Las células genitales como componentes intrínsecos de la enfermedad neurodegenerativa no celular-autónoma". Neurociencia. 10 11): 1355-60. doi:10.1038/nn 1988. PMC 3110080. PMID 17965655.
- ^ Purves 2001, Box A. Huntington's Disease
- ^ Crossman AR (mayo de 2000). "Anatomía funcional de los trastornos del movimiento". Journal of Anatomy. 196 (Pt 4) (4): 519–25. doi:10.1046/j.1469-7580.2000.19640519.x. PMC 1468094. PMID 10923984.
- ^ a b Barnat, Monia; Capizzi, Mariacristina; Aparicio, Esther; Boluda, Susana; Wennagel, Doris; Kacher, Radhia; Kassem, Rayane; Lenoir, Sophie; Agasse, Fabienne; Braz, Barbara Y.; Liu, Jeh-Ping (2020-08-14). "La enfermedad de Huntington altera el neurodesarrollo humano". Ciencia. 369 (6505): 787–793. Bibcode:2020Sci...369..787B. doi:10.1126/science.aax3338. PMC 7859879. PMID 32675289.
- ^ Labbadia J, Morimoto RI (agosto 2013). "La enfermedad de Huntington: mecanismos moleculares subyacentes y conceptos emergentes". Tendencias en Ciencias Bioquímicas. 38 (8): 378–85. doi:10.1016/j.tibs.2013.05.003. PMC 3955166. PMID 23768628.
- ^ a b "Esclerosis múltiple: Esperanza a través de la investigación Ø Instituto Nacional de Trastornos Neurológicos y Stroke". www.ninds.nih.gov. Retrieved 2020-11-30.
- ^ Kaufman, David Myland; Milstein, Mark J. (2013-01-01), Kaufman, David Myland; Milstein, Mark J. (eds.), "Capítulo 15 - Esclerosis Múltiple", Neurología Clínica de Kaufman para Psiquiatras (Edición Séptima), Philadelphia: W.B. Saunders, pp. 329–349, ISBN 978-0-7234-3748-2, recuperado 2020-12-07
- ^ a b c Stys, Peter K.; Tsutsui, Shigeki (2019-12-13). "Los avances recientes en la comprensión de la esclerosis múltiple". F1000 Research. 8: 2100. doi:10.12688/f1000 investigación.20906.1. PMC 6915812. PMID 31885862.
- ^ Irvine, K. A.; Blakemore, W. F. (2008). "La remyelination protege a los axones de la degeneración de axón asociada a la desminación". Cerebro. 131 (6): 1464–77. CiteSeerX 10.1.1.328.2931. doi:10.1093/brain/awn080. PMID 18490361.
- ^ a b c Min YG, Choi SJ, Hong YH, Kim SM, Shin JY, Sung JJ (septiembre 2020). "Atrofia muscular disociada de la pierna en la esclerosis lateral amiotrófica/enfermedad de la neurona motora: el signo de la pierna flexible". Scientific Reports. 10 (1): 15661. Código:2020 NatSR..1015661M. doi:10.1038/s41598-020-72887-7. PMC 7518279. PMID 32973334.
- ^ a b c d Quinn C, Edmundson C, Dahodwala N, Elman L (abril 2020). "Escala confiable y eficiente para evaluar la carga de la enfermedad de la neurona motora superior en la esclerosis lateral amiotrófica". Muscle & Nerve. 61 (4): 508–511. doi:10.1002/mus.26764. PMID 31743477. S2CID 208186566.
- ^ Nagai M, Re DB, Nagata T, Chalazonitis A, Jessell TM, Wichterle H, Przedborski S (mayo de 2007). "Astrocitos que expresan factores de liberación SOD1 mutados en ALS, selectivamente tóxicos para las neuronas motoras". Neurociencia. 10 (5): 615–22. doi:10.1038/nn1876. PMC 3799799. PMID 17435755.
- ^ Di Giorgio FP, Carrasco MA, Siao MC, Maniatis T, Eggan K (mayo de 2007). "Efecto autónomo no celular de glia en las neuronas motoras en un modelo ALS basado en células madre embrionarias". Neurociencia. 10 (5): 608-14. doi:10.1038/nn1885. PMC 3139463. PMID 17435754.
- ^ Julien JP (mayo de 2007). "ALS: los astrocitos se mueven como vecinos mortales". Neurociencia. 10 (5): 535-7. doi:10.1038/nn0507-535PMID 17453052. S2CID 2987257.
- ^ a b "Batten Disease Fact Sheet ← Instituto Nacional de Trastornos Neurológicos y Stroke". www.ninds.nih.gov. Retrieved 30 de noviembre 2020.
- ^ a b c d e f Johnson, Tyler B.; Cain, Jacob T.; White, Katherine A.; Ramirez-Montealegre, Denia; Pearce, David A.; Weimer, Jill M. (Marzo 2019). "Paisaje terapéutico para la enfermedad de Batten: tratamientos actuales y perspectivas futuras". Naturaleza Reseñas Neurología. 15 (3): 161–178. doi:10.1038/s41582-019-0138-8. 6681450. PMID 30783219.
- ^ a b c d Masten MC, Williams JD, Vermilion J, Adams HR, Vierhile A, Collins A, et al. (junio 2020). "El Sistema de Estadificación de Enfermedades CLN3: Una nueva herramienta para la investigación clínica en la enfermedad de Batten". Neurología. 94 (23): e2436–e2440. doi:10.1212/WNL.0000000009454. PMC 7455368. PMID 32300063.
- ^ Hartnett L (2019-09-30). "Enfermedad básica". Learning Disability Practice. 22 (5): 22. doi:10.7748/ldp.22.5.22.s16. S2CID 241832253.
- ^ "Creutzfeldt-Jakob Disease Fact Sheet ← Instituto Nacional de Trastornos Neurológicos y Stroke". www.ninds.nih.gov. National Institute of Health. Retrieved 31 de marzo 2022.
- ^ "Creutzfeldt-Jakob disease - Síntomas y causas". Clínica Mayo. Retrieved 31 de marzo 2022.
- ^ Research, Center for Biologics Evaluation and (12 April 2019). "Variant Creutzfeldt-Jakob Disease (vCJD) and Factor VIII (pdFVIII) Questions and Answers". FDA. Retrieved 31 de marzo 2022.
- ^ a b Lin MT, Beal MF (octubre de 2006). "Disfunción mitocondrial y estrés oxidativo en enfermedades neurodegenerativas". Naturaleza. 443 (7113): 787–95. Código:2006Natur.443..787L. doi:10.1038/nature05292. PMID 17051205. S2CID 4421515.
- ^ Bernstein C, Bernstein H (1991). Reparación de envejecimiento, sexo y ADN. San Diego: Academic Press. pp. 121–139. ISBN 978-0-12-092860-6.
- ^ Maynard S, Fang EF, Scheibye-Knudsen M, Croteau DL, Bohr VA (septiembre de 2015). "DNA Daño, Reparación de ADN, Envejecimiento y Neurodegeneración". Cold Spring Harbor Perspectives in Medicine. 5 (10): a025130. doi:10.1101/cshperspect.a025130. PMC 4588127. PMID 26385091.
- ^ Camandola S, Mattson MP (junio 2017). "El metabolismo cerebral en salud, envejecimiento y neurodegeneración". El Diario EMBO. 36 (11): 1474–92. doi:10.15252/embj.201695810. PMC 5452017. PMID 28438892.
- ^ a b Levine, Kristin S.; Leonard, Hampton L.; Blauwendraat, Cornelis; Iwaki, Hirotaka; Johnson, Nicholas; Bandres-Ciga, Sara; Ferrucci, Luigi; Faghri, Faraz; Singleton, Andrew B.; Nalls, Mike A. (19 enero 2023). "Virus exposure and neurodegenerative disease risk across national biobanks". Neuron. 111 (7): 1086–93.e2. doi:10.1016/j.neuron.2022.12.029. PMC 10079561. PMID 36669485.
- Noticias sobre el estudio: Kozlov, Max (23 de enero de 2023). "La revisión masiva de la salud vincula enfermedades virales a enfermedades cerebrales". Naturaleza. 614 (7946): 18–19. código:2023Natur.614...18K doi:10.1038/d41586-023-00181-3. PMID 36690772. S2CID 256193462. Archivado desde el original el 6 de febrero de 2023. Retrieved 15 de febrero 2023.
- ^ Leblanc, Pascal; Vorberg, Ina Maja (2022-08-04). "Viruses in neurodegenerative diseases: More than just suspects in crimes". PLOS Patógenos. 18 (8): e1010670. doi:10.1371/journal.ppat.1010670. PMC 9352104. PMID 35925897.
- ^ a b Thompson LM (abril de 2008). "Neurodegeneración: una cuestión de equilibrio". Naturaleza. 452 (7188): 707-8. Código:2008Natur.452..707T doi:10.1038/452707aPMID 18401401. S2CID 205037169.
- ^ a b c Marsh JL, Lukacsovich T, Thompson LM (marzo de 2009). "Modelos animales de enfermedades de poliglutamina y enfoques terapéuticos". El Diario de Química Biológica. 284 (12): 7431-5. doi:10.1074/jbc.R800065200. PMC 2658038. PMID 18957429.
- ^ Orr HT (marzo de 2009). " Serie minirrevisión de nucleótido inestable: una biografía molecular de trastornos de repetición inestables". El Diario de Química Biológica. 284 (12): 7405. doi:10.1074/jbc.R800067200. PMC 2658033. PMID 18957428.
- ^ Zoghbi HY, Orr HT (marzo de 2009). "Mecanismos patógenos de una enfermedad neurodegenerativa mediada por poliglutamina, ataxia spinocerebellar tipo 1". El Diario de Química Biológica. 284 (12): 7425-9. doi:10.1074/jbc.R800041200. PMC 2658037. PMID 18957430.
- ^ Nabais, Marta F.; Laws, Simon M.; Lin, Tian; Vallerga, Costanza L.; Armstrong, Nicola J.; Blair, Ian P.; Kwok, John B.; Mather, Karen A.; Mellick, George D.; Sachdev, Perminder S.; Wallace, Leanne (2021-03-26). "Meta-análisis de la metilación de ADN en todo el genoma identifica asociaciones compartidas en los trastornos neurodegenerativos". Génova Biología. 22 (1): 90. doi:10.1186/s13059-021-02275-5. PMC 8004462. PMID 33771206.
- ^ Chung, CG; Lee, H; Lee, SB (septiembre de 2018). "Mecanismos de toxicidad proteica en enfermedades neurodegenerativas". Ciencias de la vida celular y molecular. 75 (17): 3159–80. doi:10.1007/s00018-018-2854-4. PMC 6063327. PMID 29947927.
- ^ DiMauro S, Schon EA (2008). "Desórdenes mitocondriales en el sistema nervioso". Annual Review of Neuroscience. 31: 91–123. doi:10.1146/annurev.neuro.30.051606.094302. PMID 18333761.
- ^ Liu Z, Zhou T, Ziegler AC, Dimitrion P, Zuo L (2017). "Estrés oxidativo en enfermedades neurodegenerativas: desde mecanismos moleculares hasta aplicaciones clínicas". Medicina oxidativa y longevidad celular. 2017: 2525967. doi:10.1155/2017/2525967. PMC 5529664. PMID 28785371.
- ^ a b Wang H, Dharmalingam P, Vasquez V, Mitra J, Boldogh I, Rao KS, et al. (enero de 2017). "El daño oxidativo crónico junto con la deficiencia de genoma en las neuronas es un doble whammy para la neurodegeneración: ¿La respuesta al daño indica un posible objetivo terapéutico?". Mecanismos de Envejecimiento y Desarrollo. 161 (Pt A): 163–176. doi:10.1016/j.mad.2016.09.005. PMC 5316312. PMID 27663141.
- ^ a b Madabhushi R, Pan L, Tsai LH (julio de 2014). "DNA daña y sus vínculos con neurodegeneración". Neuron. 83 (2): 266–282. doi:10.1016/j.neuron.2014.06.034. PMC 55644. PMID 25033177.
- ^ a b c Jeppesen DK, Bohr VA, Stevnsner T (julio de 2011). "Deficiencia de reparación de ADN en neurodegeneración". Avances en Neurobiología. 94 (2): 166–200. doi:10.1016/j.pneurobio.2011.04.013. PMC 3123739. PMID 21550379.
- ^ Coleman MP, Freeman MR (2010). "Degeneración walleriana, wld(s), y nmnat". Annu Rev Neurosci. 33: 245–67. doi:10.1146/annurev-neuro-060909-153248. PMC 5223592. PMID 20345246.
- ^ Engelberg-Kulka H, Amitai S, Kolodkin-Gal I, Hazan R (octubre de 2006). "Muerte celular programada bacteriana y comportamiento multicelular en bacterias". PLOS Genetics. 2 (10): e135. doi:10.1371/journal.pgen.0020135. PMC 1626106. PMID 17069462.
- ^ Vila M, Przedborski S (mayo de 2003). "Elevar la muerte celular programada en enfermedades neurodegenerativas". Reseñas de la naturaleza. Neurociencia. 4 (5): 365–75. doi:10.1038/nrn1100. PMID 12728264. S2CID 33018251.
- ^ Green DR, Kroemer G (octubre de 2005). "Manipulación farmacéutica de la muerte celular: aplicaciones clínicas a la vista?". The Journal of Clinical Investigation. 115 (10): 2610–7. doi:10.1172/JCI26321. PMC 1236695. PMID 16200193.
- ^ a b c d e f g h i Caccamo D, Currò M, Condello S, Ferlazzo N, Ientile R (febrero de 2010). "El papel crítico de la transglutaminasa y otras proteínas de estrés durante procesos neurodegenerativos". Amino Acids. 38 (2): 653-8. doi:10.1007/s00726-009-0428-3. PMID 19960212. S2CID 19739739.
- ^ Desappoints Dimebon en la fase 3
- ^ Sweetlove M (2012). "Phase III CONCERT Trial of Latrepirdine. Resultados negativos". Pharm Med. 26 (2): 113–5. doi:10.1007/BF03256900.
- ^ Galoyan AA, Sarkissian JS, Chavushyan VA, Meliksetyan IB, Avagyan ZE, Poghosyan MV, et al. (septiembre de 2008). "Neuroprotection by hipothalamic peptide proline-rich peptide-1 in Abeta25-35 model of Alzheimer's disease". Alzheimer & Demencia. 4 (5): 332–44. doi:10.1016/j.jalz.2007.10.019. PMID 18790460. S2CID 39817779.
- ^ Brody DL, Holtzman DM (2008). "Inmunoterapia activa y pasiva para trastornos neurodegenerativos". Annual Review of Neuroscience. 31: 175–93. doi:10.1146/annurev.neuro.31.060407.125529. PMC 2561172. PMID 18352830.
- ^ Pastorino L, Ikin AF, Lamprianou S, Vacaresse N, Revelli JP, Platt K, et al. (abril de 2004). "BACE (beta-secretase) modula el procesamiento de APLP2 in vivo". Neurociencias moleculares y celulares. 25 (4): 642-9. doi:10.1016/j.mcn.2003.12.013. PMID 15080893. S2CID 54334969.
- ^ Esch FS, Keim PS, Beattie EC, Blacher RW, Culwell AR, Oltersdorf T, et al. (junio de 1990). "Clevage of amyloid beta peptide during constitutive processing of its precursor". Ciencia. 248 (4959): 1122–4. Bibcode:1990Sci...248.1122E. doi:10.1126/science.2111583. PMID 2111583.
- ^ Schenk D, Basi GS, Pangalos MN (septiembre de 2012). "Estrategias de tratamiento dirigidas a amiloide β-proteína". Cold Spring Harbor Perspectives in Medicine. 2 (9): a006387. doi:10.1101/cshperspect.a006387. PMC 3426815. PMID 22951439.
- ^ "El médico del colon prescribe el tratamiento de ping pong para trastornos neurodegenerativos: 'Hacer algo bueno'". Fox News. 12 de enero de 2024.