Enfermedad inflamatoria pélvica
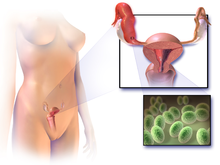
La enfermedad inflamatoria pélvica, también conocida como trastorno inflamatorio pélvico (PID), es una infección de la parte superior del aparato reproductor femenino, a saber, el útero, las trompas de Falopio y los ovarios, y el interior de la pelvis. A menudo, es posible que no haya síntomas. Los signos y síntomas, cuando están presentes, pueden incluir dolor en la parte baja del abdomen, secreción vaginal, fiebre, ardor al orinar, dolor al tener relaciones sexuales, sangrado después de las relaciones sexuales o menstruación irregular. La EPI no tratada puede provocar complicaciones a largo plazo, como infertilidad, embarazo ectópico, dolor pélvico crónico y cáncer.
La enfermedad es causada por bacterias que se propagan desde la vagina y el cuello uterino. Las infecciones por Neisseria gonorrhoeae o Chlamydia trachomatis están presentes en el 75 al 90 por ciento de los casos. A menudo, múltiples bacterias diferentes están involucradas. Sin tratamiento, alrededor del 10 por ciento de las personas con infección por clamidia y el 40 por ciento de las personas con infección por gonorrea desarrollarán EIP. Los factores de riesgo son generalmente similares a los de las infecciones de transmisión sexual e incluyen un alto número de parejas sexuales y el consumo de drogas. Las duchas vaginales también pueden aumentar el riesgo. El diagnóstico generalmente se basa en los signos y síntomas que se presentan. Se recomienda considerar la enfermedad en todas las mujeres en edad fértil que tengan dolor abdominal bajo. Se realiza un diagnóstico definitivo de PID al encontrar pus en las trompas de Falopio durante la cirugía. La ecografía también puede ser útil en el diagnóstico.
Los esfuerzos para prevenir la enfermedad incluyen no tener relaciones sexuales o tener pocas parejas sexuales y usar condones. La detección de mujeres en riesgo de infección por clamidia seguida de tratamiento disminuye el riesgo de EPI. Si se sospecha el diagnóstico, generalmente se recomienda el tratamiento. También se debe tratar a las parejas sexuales de la mujer. En aquellos con síntomas leves o moderados, se recomienda una sola inyección del antibiótico ceftriaxona junto con dos semanas de doxiciclina y posiblemente metronidazol por vía oral. Para aquellos que no mejoran después de tres días o que tienen una enfermedad grave, se deben usar antibióticos por vía intravenosa.
A nivel mundial, en 2008 ocurrieron alrededor de 106 millones de casos de clamidia y 106 millones de casos de gonorrea. Sin embargo, la cantidad de casos de EPI no está clara. Se estima que afecta a alrededor del 1,5 por ciento de las mujeres jóvenes cada año. En los Estados Unidos, se estima que la EPI afecta a alrededor de un millón de personas cada año. Un tipo de dispositivo intrauterino (DIU) conocido como el escudo de Dalkon condujo a un aumento de las tasas de EPI en la década de 1970. Los DIU actuales no están asociados con este problema después del primer mes.
Signos y síntomas
Los síntomas de la EPI varían de ninguno a grave. Si hay síntomas, se pueden notar fiebre, sensibilidad al movimiento cervical, dolor en la parte baja del abdomen, secreción nueva o diferente, dolor en las relaciones sexuales, sensibilidad uterina, sensibilidad en los anexos o menstruación irregular.
Otras complicaciones incluyen endometritis, salpingitis, absceso tuboovárico, peritonitis pélvica, periapendicitis y perihepatitis.
Complicaciones
La EPI puede causar cicatrices en el interior del sistema reproductivo, que luego pueden causar complicaciones graves, como dolor pélvico crónico, infertilidad, embarazo ectópico (la causa principal de muertes relacionadas con el embarazo en mujeres adultas) y otras complicaciones del embarazo. Ocasionalmente, la infección puede diseminarse al peritoneo causando inflamación y la formación de tejido cicatricial en la superficie externa del hígado (síndrome de Fitz-Hugh-Curtis).
Causa
Chlamydia trachomatis y Neisseria gonorrhoeae suelen ser la causa principal de la EIP. Los datos sugieren que la PID es a menudo polimicrobiana. Se han obtenido microorganismos anaerobios y facultativos aislados del tracto genital superior. N. gonorrhoeae se ha aislado de las trompas de Falopio, se recuperaron organismos facultativos y anaerobios de los tejidos endometriales.
La estructura anatómica de los órganos y tejidos internos del aparato reproductor femenino proporciona una vía para que los patógenos asciendan desde la vagina hasta la cavidad pélvica a través del infundíbulo. La alteración de la microbiota vaginal natural asociada con la vaginosis bacteriana aumenta el riesgo de EPI.
N. gonorrea y C. trachomatis son los organismos más comunes. Las menos frecuentes fueron las causadas exclusivamente por anaerobios y organismos facultativos. También se aislaron anaerobios y bacterias facultativas del 50 por ciento de los pacientes de los que se recuperaron Chlamydia y Neisseria; por lo tanto, los anaerobios y las bacterias facultativas estaban presentes en el tracto genital superior de casi dos tercios de los pacientes con EPI. Las pruebas de PCR y serológicas han asociado un organismo extremadamente exigente con endometritis, PID e infertilidad por factor tubárico. Los microorganismos asociados con la PID se enumeran a continuación.
En raras ocasiones se han desarrollado casos de EPI en personas que han declarado que nunca han tenido relaciones sexuales.
Bacterias
- Chlamydia trachomatis
- Neisseria gonorrhoeae
- Prevotella Spp.
- Streptococcus pyogenes
- Prevotella bivia
- Prevotella disiens
- Bacteroides Spp.
- Peptostreptocococcus asaccharolyticus
- Peptostreptocococcus anaerobius
- Gardnerella vaginalis
- Escherichia coli
- Group B streptococcus
- α-hemolytic streptococcus
- Coagulase-negative staphylococcus
- Atopobium vaginae
- Acinetobacter Spp.
- Dialister Spp.
- Fusobacterium gonidiaformans
- Gemella Spp.
- Leptotrichia Spp.
- Mogibacterium Spp.
- Porfiromonas Spp.
- Sphingomonas Spp.
- Veillonella Spp.
- Cutibacterium acnes
- genital de micoplasma
- Mycoplasma hominis
- Ureaplasma Spp.
Diagnóstico
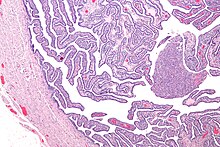
Después de un examen pélvico, se experimentará movimiento cervical, sensibilidad uterina o anexial. Puede observarse cervicitis mucopurulenta o uretritis. En casos graves, es posible que se requieran más pruebas, como laparoscopia, muestreo y cultivo de bacterias intraabdominales, o biopsia de tejido.
La laparoscopia puede visualizar "cuerdas de violín" adherencias, características de la perihepatitis Fitz-Hugh-Curtis y otros abscesos que pueden estar presentes.
Otros métodos de imágenes, como la ecografía, la tomografía computarizada (TC) y las imágenes magnéticas (IRM), pueden ayudar en el diagnóstico. Los análisis de sangre también pueden ayudar a identificar la presencia de infección: la tasa de sedimentación de eritrocitos (ESR), el nivel de proteína C reactiva (CRP) y las sondas de ADN de clamidia y gonococo.
Las pruebas de amplificación de ácido nucleico (NAAT), las pruebas de fluoresceína directa (DFA) y los ensayos de inmunoabsorción ligado a enzimas (ELISA) son pruebas altamente sensibles que pueden identificar patógenos específicos presentes. Las pruebas de serología para anticuerpos no son tan útiles ya que la presencia de microorganismos en personas sanas puede confundir la interpretación de los niveles de títulos de anticuerpos, aunque los niveles de anticuerpos pueden indicar si una infección es reciente o prolongada.
Los criterios definitivos incluyen evidencia histopatológica de endometritis, trompas de Falopio llenas y engrosadas o hallazgos laparoscópicos. La tinción/frotis de Gram se convierte en definitiva en la identificación de organismos raros, atípicos y posiblemente más graves. Dos tercios de los pacientes con evidencia laparoscópica de PID anterior no sabían que tenían PID, pero incluso la PID asintomática puede causar daños graves.
La identificación laparoscópica es útil para diagnosticar la enfermedad tubárica; existe un valor predictivo positivo del 65 al 90 por ciento en pacientes con presunta EIP.
En la ecografía ginecológica, un hallazgo potencial es complejo tubovárico, que son estructuras pélvicas edematosas y dilatadas como lo demuestran los márgenes vagos, pero sin formación de abscesos.
Diagnóstico diferencial
Otras causas pueden producir síntomas similares, como apendicitis, embarazo ectópico, quistes ováricos hemorrágicos o rotos, torsión ovárica, endometriosis y gastroenteritis, peritonitis y vaginosis bacteriana, entre otros.
Es más probable que la enfermedad pélvica inflamatoria reaparezca cuando hay antecedentes de infección, contacto sexual reciente, comienzo reciente de la menstruación o un DIU (dispositivo intrauterino) colocado o si la pareja tiene una infección de transmisión sexual.
La enfermedad inflamatoria pélvica aguda es muy poco probable cuando no se ha tenido una relación sexual reciente o no se usa un DIU. Por lo general, se obtiene una prueba de embarazo en suero sensible para descartar un embarazo ectópico. La culdocentesis diferenciará el hemoperitoneo (embarazo ectópico roto o quiste hemorrágico) de la sepsis pélvica (salpingitis, absceso pélvico roto o apéndice roto).
Las ecografías pélvicas y vaginales son útiles en el diagnóstico de la EIP. En las primeras etapas de la infección, el ultrasonido puede parecer normal. A medida que avanza la enfermedad, los hallazgos inespecíficos pueden incluir líquido pélvico libre, engrosamiento endometrial, distensión de la cavidad uterina por líquido o gas. En algunos casos, los bordes del útero y los ovarios aparecen borrosos. Los ovarios agrandados acompañados de un mayor número de quistes pequeños se correlacionan con PID.
La laparoscopia se usa con poca frecuencia para diagnosticar la enfermedad inflamatoria pélvica, ya que no está disponible fácilmente. Además, es posible que no detecte una inflamación sutil de las trompas de Falopio y no detecte la endometritis. Sin embargo, la laparoscopia se realiza si el diagnóstico no es seguro o si la persona no ha respondido a la terapia con antibióticos después de 48 horas.
Ninguna prueba individual tiene la sensibilidad y la especificidad adecuadas para diagnosticar la enfermedad pélvica inflamatoria. Un gran estudio multicéntrico de EE. UU. encontró que la sensibilidad al movimiento cervical como criterio clínico mínimo aumenta la sensibilidad de los criterios de diagnóstico de los CDC del 83 al 95 por ciento. Sin embargo, incluso los criterios modificados de los CDC de 2002 no identifican a las mujeres con enfermedad subclínica.
Prevención
Se recomienda realizar pruebas periódicas para detectar infecciones de transmisión sexual a modo de prevención. El riesgo de contraer la enfermedad pélvica inflamatoria se puede reducir de la siguiente manera:
- Usar métodos de barrera como condones; ver comportamiento sexual humano para otros listados.
- Buscando atención médica si usted está experimentando síntomas de PID.
- El uso de píldoras anticonceptivas hormonales también ayuda a reducir las posibilidades de PID al engrosar el tapón mucoso cervical " evitando así el ascenso de organismos causativos del tracto genital inferior.
- Buscando atención médica después de saber que una pareja sexual actual o anterior tiene o podría haber tenido una infección de transmisión sexual.
- Conseguir un historial de CTI de su socio actual y muy alentador que sean probados y tratados antes del coito.
- Diligencia en la prevención de la actividad vaginal, particularmente el coito, después del fin del embarazo (entrega, aborto o aborto) o ciertos procedimientos ginecológicos, para asegurar que el cuello uterino se cierre.
- Reducción del número de parejas sexuales.
- Monogamia sexual.
- Abstinencia
Tratamiento
A menudo, el tratamiento se inicia sin confirmación de la infección debido a las graves complicaciones que pueden derivarse del retraso en el tratamiento. El tratamiento depende del agente infeccioso y generalmente implica el uso de terapia con antibióticos, aunque no hay evidencia clara de qué régimen de antibióticos es más efectivo y seguro en el manejo de la EPI. Si no hay mejoría dentro de dos o tres días, generalmente se recomienda al paciente que busque más atención médica. La hospitalización a veces se vuelve necesaria si hay otras complicaciones. Tratar a las parejas sexuales por posibles ITS puede ayudar en el tratamiento y la prevención.
Para las mujeres con EIP de gravedad leve a moderada, las terapias parenterales y orales parecen ser efectivas. No importa para su resultado a corto o largo plazo si se les administran antibióticos como pacientes hospitalizados o ambulatorios. Los regímenes típicos incluyen cefoxitina o cefotetán más doxiciclina y clindamicina más gentamicina. Un régimen parenteral alternativo es ampicilina/sulbactam más doxiciclina. También se pueden usar medicamentos a base de eritromicina. Un solo estudio sugiere la superioridad de la azitromicina sobre la doxiciclina. Otra alternativa es utilizar un régimen parenteral con ceftriaxona o cefoxitina más doxiciclina. La experiencia clínica guía las decisiones con respecto a la transición de la terapia parenteral a la oral, que generalmente se puede iniciar dentro de las 24 a 48 horas de la mejoría clínica.
Pronóstico
Incluso cuando se cura la infección por PID, los efectos de la infección pueden ser permanentes. Esto hace que la identificación temprana sea esencial. El tratamiento que resulta en la curación es muy importante en la prevención del daño al sistema reproductivo. La formación de tejido cicatricial debido a uno o más episodios de EPI puede provocar una obstrucción de las trompas, lo que aumenta el riesgo de incapacidad para quedar embarazada y dolor pélvico/abdominal a largo plazo. Ciertos sucesos, como una operación posterior a la pelvis, el período de tiempo inmediatamente después del parto (posparto), un aborto espontáneo o un aborto, aumentan el riesgo de contraer otra infección que conduzca a la EIP.
Epidemiología
A nivel mundial, en 2008 ocurrieron alrededor de 106 millones de casos de clamidia y 106 millones de casos de gonorrea. El número de casos de EPI; sin embargo, no está claro. Se estima que afecta a alrededor del 1,5 por ciento de las mujeres jóvenes cada año. En los Estados Unidos, se estima que la PID afecta a alrededor de un millón de personas al año. Las tasas son más altas con adolescentes y madres primerizas. La PID hace que más de 100,000 mujeres se vuelvan infértiles en los EE. UU. cada año.
Contenido relacionado
William marchitamiento
Pie
Trastorno bipolar