Diente humano
Los dientes humanos funcionan para descomponer mecánicamente los alimentos cortándolos y aplastándolos para prepararlos para tragarlos y digerirlos. Como tales, se consideran parte del sistema digestivo humano. Los humanos tenemos cuatro tipos de dientes: incisivos, caninos, premolares y molares, cada uno de los cuales tiene una función específica. Los incisivos cortan el alimento, los caninos desgarran el alimento y los molares y premolares trituran el alimento. Las raíces de los dientes están incrustadas en el maxilar (mandíbula superior) o en la mandíbula (mandíbula inferior) y están cubiertas por encías. Los dientes están hechos de múltiples tejidos de diferente densidad y dureza.
Los seres humanos, como la mayoría de los demás mamíferos, son difiodontes, lo que significa que desarrollan dos juegos de dientes. El primer juego, los dientes deciduos, también llamados "dientes primarios", "dientes de leche" o "dientes de leche", normalmente contiene 20 dientes. Por lo general, los dientes primarios comienzan a aparecer ('erupcionar') alrededor de los seis meses de edad y esto puede distraer y/o causar dolor al bebé. Sin embargo, algunos bebés nacen con uno o más dientes visibles, conocidos como dientes neonatales o "dientes natales".
Anatomía
La anatomía dental es un campo de la anatomía dedicado al estudio de la estructura dental. El desarrollo, la apariencia y la clasificación de los dientes entran dentro de su campo de estudio, aunque no la oclusión dental o el contacto entre los dientes. La anatomía dental también es una ciencia taxonómica, ya que se ocupa de la denominación de los dientes y sus estructuras. Esta información tiene un propósito práctico para los dentistas, ya que les permite identificar y describir fácilmente los dientes y las estructuras durante el tratamiento.
La corona anatómica de un diente es el área cubierta de esmalte por encima de la unión amelocementaria (UCE) o "cuello" del diente La mayor parte de la corona está compuesta de dentina ("dentine" en inglés británico) con la cámara pulpar adentro. La corona está dentro del hueso antes de la erupción. Después de la erupción, casi siempre es visible. La raíz anatómica se encuentra por debajo de la UAC y está recubierta de cemento. Al igual que con la corona, la dentina compone la mayor parte de la raíz, que normalmente tiene canales pulpares. Los caninos y la mayoría de los premolares, excepto los primeros premolares superiores, suelen tener una raíz. Los primeros premolares maxilares y los molares mandibulares suelen tener dos raíces. Los molares maxilares suelen tener tres raíces. Las raíces adicionales se conocen como raíces supernumerarias.
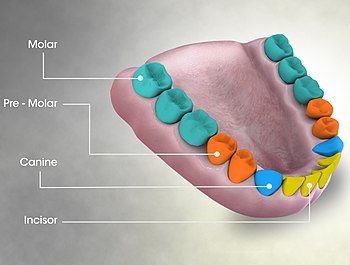
Los seres humanos suelen tener 20 dientes primarios (deciduos, de 'bebé' o 'de leche') y 32 dientes permanentes (adultos). Los dientes se clasifican en incisivos, caninos, premolares (también llamados bicúspides) y molares. Los incisivos se utilizan principalmente para cortar, los caninos para desgarrar y los molares para moler.
La mayoría de los dientes tienen características identificables que los distinguen de los demás. Hay varios sistemas de notación diferentes para referirse a un diente específico. Los tres sistemas más comunes son la notación de la Federación Dental Mundial de la FDI (ISO 3950), el Sistema de Numeración Universal y la notación de Palmer. El sistema FDI se usa en todo el mundo, el Universal solo en los Estados Unidos, mientras que la antigua notación Palmer todavía tiene algunos adeptos solo en el Reino Unido.
Dientes primarios
Entre los dientes deciduos (primarios), diez se encuentran en el maxilar (mandíbula superior) y diez en la mandíbula (mandíbula inferior), para un total de 20. La fórmula dental para los dientes primarios en humanos es 2.1.0.22.1.0.2.
En la dentición temporal, además de los caninos, existen dos tipos de incisivos (centrales y laterales) y dos tipos de molares (primero y segundo). Todos los dientes primarios normalmente se reemplazan más tarde con sus contrapartes permanentes.
Dientes permanentes
Entre los dientes permanentes, 16 se encuentran en el maxilar y 16 en la mandíbula, para un total de 32. La fórmula dental es 2.1.2.32.1.2.3. Los dientes humanos permanentes están numerados en una secuencia boustrophedonic.
Los dientes maxilares son los incisivos centrales maxilares (dientes 8 y 9 en el diagrama), incisivos laterales maxilares (7 y 10), caninos maxilares (6 y 11), primeros premolares maxilares (5 y 12), segundos premolares maxilares (4 y 13), primeros molares superiores (3 y 14), segundos molares superiores (2 y 15) y terceros molares superiores (1 y 16). Los dientes mandibulares son los incisivos mandibulares centrales (24 y 25), incisivos mandibulares laterales (23 y 26), caninos mandibulares (22 y 27), primeros premolares mandibulares (21 y 28), segundos premolares mandibulares (20 y 29), mandibular primeros molares (19 y 30), segundos molares mandibulares (18 y 31) y terceros molares mandibulares (17 y 32). Los terceros molares se denominan comúnmente "muelas del juicio" generalmente emergen entre los 17 y los 25 años. Es posible que estos molares nunca entren en erupción en la boca o se formen en absoluto. Cuando se forman, a menudo deben eliminarse. Si se forman dientes adicionales, por ejemplo, cuarto y quinto molar, que son raros, se denominan dientes supernumerarios (hiperdoncia). El desarrollo de menos dientes de los habituales se denomina hipodoncia.
Existen pequeñas diferencias entre los dientes masculinos y femeninos, ya que los dientes masculinos junto con la mandíbula masculina tienden a ser más grandes en promedio que los dientes femeninos y la mandíbula. También hay diferencias en las proporciones del tejido dental interno, con los dientes masculinos que consisten proporcionalmente en más dentina mientras que los dientes femeninos tienen proporcionalmente más esmalte.
Piezas
Esmalte
El esmalte es la sustancia más dura y altamente mineralizada del cuerpo. Tiene su origen en el ectodermo oral. Es uno de los cuatro tejidos principales que componen el diente, junto con la dentina, el cemento y la pulpa dental. Normalmente es visible y debe estar soportado por la dentina subyacente. El 96% del esmalte consiste en minerales, con agua y material orgánico que comprende el resto. El color normal del esmalte varía de amarillo claro a blanco grisáceo. En los bordes de los dientes donde no hay dentina debajo del esmalte, el color a veces tiene un tono ligeramente azul. Dado que el esmalte es semitranslúcido, el color de la dentina y cualquier material dental restaurativo debajo del esmalte afecta fuertemente la apariencia de un diente. El espesor del esmalte varía sobre la superficie del diente y, a menudo, es más grueso en la cúspide, hasta 2,5 mm, y más delgado en su borde, que se observa clínicamente como la UCA. La tasa de desgaste del esmalte, llamada atrición, es de 8 micrómetros por año a partir de los factores normales.
El mineral principal del esmalte es la hidroxiapatita, que es un fosfato de calcio cristalino. La gran cantidad de minerales en el esmalte explica no solo su resistencia sino también su fragilidad. La dentina, menos mineralizada y menos quebradiza, compensa al esmalte y es necesaria como soporte. A diferencia de la dentina y el hueso, el esmalte no contiene colágeno. Las proteínas destacadas en el desarrollo del esmalte son las ameloblastinas, amelogeninas, esmalinas y tuftelinas. Se cree que ayudan en el desarrollo del esmalte sirviendo como soporte del marco, entre otras funciones. En raras circunstancias, el esmalte puede no formarse, dejando la dentina subyacente expuesta en la superficie.
Dentina
La dentina es la sustancia entre el esmalte o cemento y la cámara pulpar. Es secretada por los odontoblastos de la pulpa dental. La formación de dentina se conoce como dentinogénesis. El material poroso de color amarillo está compuesto por un 70 % de materiales inorgánicos, un 20 % de materiales orgánicos y un 10 % de agua en peso. Debido a que es más suave que el esmalte, se descompone más rápidamente y está sujeta a caries severas si no se trata adecuadamente, pero la dentina aún actúa como una capa protectora y sostiene la corona del diente.
La dentina es un tejido conectivo mineralizado con una matriz orgánica de proteínas colágenas. La dentina tiene canales microscópicos, llamados túbulos dentinarios, que se extienden hacia afuera a través de la dentina desde la cavidad pulpar hasta el cemento exterior o el borde del esmalte. El diámetro de estos túbulos oscila entre 2,5 μm cerca de la pulpa, 1,2 μm en la porción media y 900 nm cerca de la unión amelodentinaria. Aunque pueden tener diminutas ramas laterales, los túbulos no se cruzan entre sí. Su longitud está dictada por el radio del diente. La configuración tridimensional de los túbulos dentinarios está determinada genéticamente.
Hay tres tipos de dentina, primaria, secundaria y terciaria. La dentina secundaria es una capa de dentina que se produce después de la formación de raíces y continúa formándose con la edad. La dentina terciaria se crea en respuesta a estímulos, como caries y desgaste dental.
Cemento
El cemento es una sustancia especializada parecida a un hueso que cubre la raíz de un diente. Es aproximadamente un 45% de materia inorgánica (principalmente hidroxiapatita), un 33% de materia orgánica (principalmente colágeno) y un 22% de agua. El cemento es excretado por los cementoblastos dentro de la raíz del diente y es más espeso en el ápice de la raíz. Su coloración es amarillenta y es más suave que la dentina y el esmalte. El papel principal del cemento es servir como medio por el cual los ligamentos periodontales pueden unirse al diente para lograr estabilidad. En la unión cemento-esmalte, el cemento es acelular debido a la falta de componentes celulares, y este tipo acelular cubre al menos ⅔ de la raíz. La forma más permeable de cemento, el cemento celular, cubre alrededor de ⅓ del ápice de la raíz.
Pulpa dental
La pulpa dental es la parte central del diente llena de tejido conectivo blando. Este tejido contiene vasos sanguíneos y nervios que ingresan al diente desde un orificio en el ápice de la raíz. A lo largo del límite entre la dentina y la pulpa se encuentran los odontoblastos, que inician la formación de la dentina. Otras células en la pulpa incluyen fibroblastos, preodontoblastos, macrófagos y linfocitos T. La pulpa se denomina comúnmente "el nervio" del diente
Desarrollo
El desarrollo de los dientes es el proceso complejo mediante el cual los dientes se forman a partir de células embrionarias, crecen y brotan en la boca. Aunque muchas especies diversas tienen dientes, su desarrollo es en gran medida el mismo que en los humanos. Para que los dientes humanos tengan un ambiente oral saludable, el esmalte, la dentina, el cemento y el periodonto deben desarrollarse durante las etapas apropiadas del desarrollo fetal. Los dientes primarios comienzan a formarse en el desarrollo del embrión entre la sexta y la octava semana, y los dientes permanentes comienzan a formarse en la vigésima semana. Si los dientes no comienzan a desarrollarse en o cerca de estos tiempos, no se desarrollarán en absoluto.
Una gran cantidad de investigación se ha centrado en determinar los procesos que inician el desarrollo de los dientes. Es ampliamente aceptado que existe un factor dentro de los tejidos del primer arco faríngeo que es necesario para el desarrollo de los dientes.
El desarrollo del diente se divide comúnmente en las siguientes etapas: la etapa de yema, la tapa, la campana y finalmente la maduración. La puesta en escena del desarrollo dental es un intento de categorizar los cambios que tienen lugar a lo largo de un continuo; con frecuencia es difícil decidir qué etapa debe asignarse a un diente en desarrollo en particular. Esta determinación se complica aún más por la apariencia variable de diferentes secciones histológicas del mismo diente en desarrollo, que pueden parecer etapas diferentes.
La yema del diente (a veces llamada germen del diente) es una agregación de células que eventualmente forma un diente. Se organiza en tres partes: el órgano del esmalte, la papila dentaria y el folículo dentario. El órgano del esmalte está compuesto por el epitelio externo del esmalte, el epitelio interno del esmalte, el retículo estrellado y el estrato intermedio. Estas células dan lugar a los ameloblastos, que producen el esmalte y el epitelio reducido del esmalte. El crecimiento de las células del asa cervical en los tejidos más profundos forma la vaina radicular epitelial de Hertwig, que determina la forma de la raíz de un diente. La papila dental contiene células que se desarrollan en odontoblastos, que son células formadoras de dentina. Además, la unión entre la papila dental y el epitelio interno del esmalte determina la forma de la corona de un diente. El folículo dental da lugar a tres células importantes: cementoblastos, osteoblastos y fibroblastos. Los cementoblastos forman el cemento de un diente. Los osteoblastos dan origen al hueso alveolar alrededor de las raíces de los dientes. Los fibroblastos desarrollan los ligamentos periodontales que conectan los dientes al hueso alveolar a través del cemento.
Erupción
La erupción dental en humanos es un proceso en el desarrollo de los dientes en el que los dientes entran en la boca y se vuelven visibles. Las investigaciones actuales indican que los ligamentos periodontales juegan un papel importante en la erupción de los dientes. Los dientes de leche erupcionan en la boca desde alrededor de los seis meses hasta los dos años de edad. Estos dientes son los únicos en la boca hasta que una persona tiene unos seis años. En ese momento, sale el primer diente permanente. Esta etapa, durante la cual una persona tiene una combinación de dientes primarios y permanentes, se conoce como etapa mixta. La etapa mixta dura hasta que se pierde el último diente primario y los dientes permanentes restantes erupcionan en la boca.
Ha habido muchas teorías sobre la causa de la erupción dental. Una teoría propone que la raíz en desarrollo de un diente lo empuja hacia la boca. Otra, conocida como la teoría de la hamaca acolchada, resultó del estudio microscópico de los dientes, que se pensaba que mostraba un ligamento alrededor de la raíz. Más tarde se descubrió que el "ligamento" era simplemente un artefacto creado en el proceso de preparación de la diapositiva. Actualmente, la creencia más extendida es que los ligamentos periodontales proporcionan el impulso principal del proceso.
Se ha encontrado que el inicio de la pérdida de los dientes primarios se correlaciona fuertemente con los criterios somáticos y psicológicos de la preparación escolar.
Estructuras de apoyo
El periodonto es la estructura de soporte de un diente, que ayuda a unir el diente a los tejidos circundantes y permite sensaciones de tacto y presión. Está formado por el cemento, los ligamentos periodontales, el hueso alveolar y la encía. De estos, el cemento es el único que forma parte de un diente. Los ligamentos periodontales conectan el hueso alveolar con el cemento. El hueso alveolar rodea las raíces de los dientes para brindar soporte y crea lo que comúnmente se llama un alvéolo o "cavidad". Sobre el hueso se encuentra la encía o encía, que es fácilmente visible en la boca.
Ligamentos periodontales
El ligamento periodontal es un tejido conectivo especializado que une el cemento de un diente al hueso alveolar. Este tejido cubre la raíz del diente dentro del hueso. Cada ligamento tiene un ancho de 0,15 a 0,38 mm, pero este tamaño disminuye con el tiempo. Las funciones de los ligamentos periodontales incluyen la unión del diente al hueso, el soporte del diente, la formación y reabsorción del hueso durante el movimiento, la sensación y la erupción del diente. Las células de los ligamentos periodontales incluyen osteoblastos, osteoclastos, fibroblastos, macrófagos, cementoblastos y restos de células epiteliales de Malassez. Las fibras, que consisten principalmente en colágeno tipo I y III, se agrupan en haces y se nombran según su ubicación. Los grupos de fibras se denominan fibras de cresta alveolar, horizontales, oblicuas, periapicales e interradiculares. La inervación generalmente ingresa desde el hueso apical al diente y forma una red alrededor del diente hacia la cresta de la encía. Cuando se ejerce presión sobre un diente, como al masticar o morder, el diente se mueve ligeramente en su alvéolo y ejerce tensión sobre los ligamentos periodontales. Las fibras nerviosas pueden enviar la información al sistema nervioso central para su interpretación.
Hueso alveolar
El hueso alveolar es el hueso de la mandíbula que forma el alvéolo alrededor de los dientes. Como cualquier otro hueso del cuerpo humano, el hueso alveolar se modifica a lo largo de la vida. Los osteoblastos crean hueso y los osteoclastos lo destruyen, especialmente si se ejerce fuerza sobre un diente. Como es el caso cuando se intenta el movimiento de los dientes a través de la ortodoncia, un área de hueso bajo la fuerza de compresión de un diente que se mueve hacia él tiene un alto nivel de osteoclastos, lo que resulta en la reabsorción ósea. Un área de hueso que recibe tensión de los ligamentos periodontales unidos a un diente que se aleja tiene una gran cantidad de osteoblastos, lo que da como resultado la formación de hueso.
Encía
La encía ("encías") es el tejido mucoso que recubre los maxilares. Hay tres tipos diferentes de epitelio asociado con la encía: epitelio gingival, de unión y sulcular. Estos tres tipos se forman a partir de una masa de células epiteliales conocida como manguito epitelial entre el diente y la boca. El epitelio gingival no está asociado directamente con la inserción del diente y es visible en la boca. El epitelio de unión, compuesto por la lámina basal y los hemidesmosomas, forma una unión con el diente. El epitelio sulcular es tejido escamoso estratificado no queratinizado sobre la encía que toca pero no está adherido al diente.
Caries
Placa
La placa es una biopelícula que consiste en grandes cantidades de diversas bacterias que se forman en los dientes. Si no se elimina con regularidad, la acumulación de placa puede provocar problemas periodontales como la gingivitis. Con el tiempo, la placa puede mineralizarse a lo largo de la encía y formar sarro. Los microorganismos que forman la biopelícula son casi en su totalidad bacterias (principalmente estreptococos y anaerobios), cuya composición varía según la ubicación en la boca. Streptococcus mutans es la bacteria más importante asociada con la caries dental.
Ciertas bacterias en la boca viven de los restos de alimentos, especialmente azúcares y almidones. En ausencia de oxígeno producen ácido láctico, que disuelve el calcio y el fósforo del esmalte. Este proceso, conocido como "desmineralización", conduce a la destrucción del diente. La saliva neutraliza gradualmente los ácidos, lo que hace que el pH de la superficie del diente se eleve por encima del pH crítico, que normalmente se considera 5,5. Esto provoca la remineralización, el retorno de los minerales disueltos al esmalte. Si hay suficiente tiempo entre la ingesta de alimentos, el impacto es limitado y los dientes pueden repararse solos. Sin embargo, la saliva no puede penetrar a través de la placa para neutralizar el ácido producido por la bacteria.
Caries (cavidades)
La caries dental (cavidades), descrita como "caries dental", es una enfermedad infecciosa que daña las estructuras de los dientes. La enfermedad puede provocar dolor, pérdida de dientes e infección. La caries dental tiene una larga historia, con evidencia que muestra que la enfermedad estuvo presente en las edades de Bronce, Hierro y Media, pero también antes del período neolítico. Los mayores aumentos en la prevalencia de caries se han asociado con cambios en la dieta. Hoy en día, la caries sigue siendo una de las enfermedades más comunes en todo el mundo. En los Estados Unidos, la caries dental es la enfermedad infantil crónica más común, siendo al menos cinco veces más común que el asma. Los países que han experimentado una disminución general de los casos de caries continúan teniendo una disparidad en la distribución de la enfermedad. Entre los niños en los Estados Unidos y Europa, el 60-80% de los casos de caries dental ocurren en el 20% de la población.
La caries dental es causada por ciertos tipos de bacterias productoras de ácido que causan el mayor daño en presencia de carbohidratos fermentables como la sacarosa, la fructosa y la glucosa. Los niveles de acidez resultantes en la boca afectan los dientes porque el contenido mineral especial de un diente hace que sea sensible al pH bajo. Dependiendo de la extensión de la destrucción del diente, se pueden usar varios tratamientos para restaurar los dientes a la forma, función y estética adecuadas, pero no existe un método conocido para regenerar grandes cantidades de estructura dental. En cambio, las organizaciones de salud dental abogan por medidas preventivas y profilácticas, como la higiene bucal regular y modificaciones en la dieta, para evitar la caries dental.
Cuidado de los dientes
Higiene bucal
La higiene oral es la práctica de mantener la boca limpia y es un medio para prevenir la caries dental, la gingivitis, la enfermedad periodontal, el mal aliento y otros trastornos dentales. Consta de atención tanto profesional como personal. Las limpiezas regulares, generalmente realizadas por dentistas e higienistas dentales, eliminan el sarro (placa mineralizada) que se puede desarrollar incluso con un cepillado y uso de hilo dental cuidadosos. La limpieza profesional incluye el raspado dental, utilizando diversos instrumentos o dispositivos para aflojar y eliminar los depósitos de los dientes.
El propósito de limpiar los dientes es eliminar la placa, que consiste principalmente en bacterias. Los profesionales de la salud recomiendan un cepillado regular dos veces al día (por la mañana y por la noche, o después de las comidas) para prevenir la formación de placa y sarro. Un cepillo de dientes puede eliminar la mayor parte de la placa, excepto en las áreas entre los dientes. Como resultado, el hilo dental también se considera una necesidad para mantener la higiene bucal. Cuando se usa correctamente, el hilo dental elimina la placa entre los dientes y en la línea de las encías, donde a menudo comienza la enfermedad periodontal y podría desarrollar caries.
Los cepillos de dientes eléctricos son una ayuda popular para la higiene bucal. Un usuario sin discapacidad, con la formación adecuada en el cepillado manual y con una buena motivación, puede alcanzar unos estándares de higiene bucal al menos tan satisfactorios como los mejores cepillos eléctricos, pero los usuarios sin formación rara vez consiguen algo así. No todos los cepillos de dientes eléctricos son igualmente efectivos e incluso un buen diseño debe usarse correctamente para obtener el mejor efecto, pero: "Los cepillos de dientes eléctricos tienden a ayudar a las personas que no son tan buenas para limpiar los dientes y, como resultado, han tenido problemas de higiene bucal.." La ventaja más importante de los cepillos de dientes eléctricos es su capacidad para ayudar a las personas con dificultades de destreza, como las asociadas con la artritis reumatoide.
Tratamientos protectores
A menudo se recomienda la terapia con flúor para proteger contra la caries dental. La fluoración del agua y los suplementos de flúor disminuyen la incidencia de caries dental. El fluoruro ayuda a prevenir las caries dentales al unirse a los cristales de hidroxiapatita en el esmalte. El fluoruro incorporado hace que el esmalte sea más resistente a la desmineralización y, por lo tanto, más resistente a la descomposición. También se recomienda el fluoruro tópico, como una pasta dental con fluoruro o un enjuague bucal, para proteger las superficies de los dientes. Muchos dentistas incluyen la aplicación de soluciones tópicas de flúor como parte de las limpiezas de rutina.
Los selladores dentales son otra terapia preventiva que se usa a menudo para proporcionar una barrera contra las bacterias y las caries en la superficie de los dientes. Los selladores pueden durar hasta diez años y se usan principalmente en las superficies de mordida de los molares de niños y adultos jóvenes, especialmente aquellos que pueden tener dificultades para cepillarse los dientes y usar hilo dental de manera efectiva. Los selladores se aplican en el consultorio de un dentista, a veces por un higienista dental, en un procedimiento similar en técnica y costo a una aplicación de fluoruro.
Restauraciones
Después de que un diente se haya dañado o destruido, la restauración de la estructura faltante se puede lograr con una variedad de tratamientos. Las restauraciones se pueden crear a partir de una variedad de materiales, incluidos ionómero de vidrio, amalgama, oro, porcelana y composite. Las pequeñas restauraciones colocadas dentro de un diente se conocen como "restauraciones intracoronales". Estas restauraciones se pueden formar directamente en la boca o se pueden vaciar usando la técnica de cera perdida, como para algunas incrustaciones y onlays. Cuando se pierden porciones más grandes de un diente, una "restauración extracoronal" puede fabricarse, como una corona artificial o una carilla, para restaurar el diente afectado.
Cuando se pierde un diente, se pueden usar prótesis dentales, puentes o implantes como reemplazo. Las prótesis dentales suelen ser las menos costosas, mientras que los implantes suelen ser los más caros. Las dentaduras postizas pueden reemplazar arcos completos de la boca o solo una parte de los dientes. Los puentes reemplazan espacios más pequeños de dientes perdidos y usan dientes adyacentes para sostener la restauración. Los implantes dentales pueden usarse para reemplazar un solo diente o una serie de dientes. Aunque los implantes son la opción de tratamiento más costosa, a menudo son la restauración más deseable debido a su estética y función. Para mejorar la función de las dentaduras postizas, se pueden utilizar implantes como soporte.
Anormalidades
Las anomalías dentales se pueden clasificar según si tienen causas ambientales o de desarrollo. Si bien las anomalías ambientales pueden parecer tener una causa obvia, es posible que no parezca haber ninguna causa conocida para algunas anomalías del desarrollo. Las fuerzas ambientales pueden afectar los dientes durante el desarrollo, destruir la estructura dental después del desarrollo, decolorar los dientes en cualquier etapa del desarrollo o alterar el curso de la erupción dental. Las anomalías del desarrollo suelen afectar al número, tamaño, forma y estructura de los dientes.
Ambiental
Alteraciones durante el desarrollo dentario
Las anomalías dentales causadas por factores ambientales durante el desarrollo de los dientes tienen efectos duraderos. El esmalte y la dentina no se regeneran después de que se mineralizan inicialmente. La hipoplasia del esmalte es una condición en la cual la cantidad de esmalte formado es inadecuada. Esto da como resultado fosas y surcos en áreas del diente o una ausencia generalizada de esmalte. Las opacidades difusas del esmalte no afectan la cantidad de esmalte pero cambian su apariencia. El esmalte afectado tiene una translucidez diferente al resto del diente. Las opacidades demarcadas del esmalte tienen límites nítidos donde la translucidez disminuye y manifiestan un color blanco, crema, amarillo o marrón. Todos estos pueden ser causados por factores nutricionales, una enfermedad exantemática (varicela, sífilis congénita), enfermedad celíaca no diagnosticada y no tratada, hipocalcemia, fluorosis dental, lesión en el nacimiento, parto prematuro, infección o traumatismo de un diente temporal. La fluorosis dental es una condición que resulta de la ingestión de cantidades excesivas de fluoruro y conduce a dientes manchados, amarillos, marrones, negros o, a veces, picados. En la mayoría de los casos, los defectos del esmalte causados por la enfermedad celíaca, que pueden ser la única manifestación de esta enfermedad en ausencia de otros síntomas o signos, no se reconocen y se atribuyen erróneamente a otras causas, como la fluorosis. La hipoplasia del esmalte resultante de la sífilis se denomina con frecuencia dientes de Hutchinson, que se considera una parte de la tríada de Hutchinson. La hipoplasia de Turner es una porción de esmalte faltante o disminuido en un diente permanente, generalmente debido a una infección previa de un diente primario cercano. La hipoplasia también puede resultar de la terapia antineoplásica.
Destrucción tras desarrollo
La destrucción del diente por procesos distintos a la caries dental se considera un proceso fisiológico normal, pero puede volverse lo suficientemente grave como para convertirse en una condición patológica. La atrición es la pérdida de estructura dental por fuerzas mecánicas de los dientes antagonistas. La atrición afecta inicialmente al esmalte y, si no se controla, puede pasar a la dentina subyacente. La abrasión es la pérdida de estructura dental por fuerzas mecánicas de un elemento extraño. Si esta fuerza comienza en la unión amelocementaria, la progresión de la pérdida dental puede ser rápida, ya que el esmalte es muy delgado en esta región del diente. Una fuente común de este tipo de desgaste dental es la fuerza excesiva al usar un cepillo de dientes. La erosión es la pérdida de estructura dental debido a la disolución química por ácidos que no son de origen bacteriano. Los signos de destrucción de los dientes por erosión son una característica común en la boca de las personas con bulimia, ya que los vómitos provocan la exposición de los dientes a los ácidos gástricos. Otra fuente importante de ácidos erosivos es la succión frecuente de jugo de limón. La abfracción es la pérdida de estructura dental debido a las fuerzas de flexión. A medida que los dientes se flexionan bajo la presión, la disposición de los dientes en contacto entre sí, conocida como oclusión, provoca tensión en un lado del diente y compresión en el otro lado del diente. Se cree que esto causa depresiones en forma de V en el lado bajo tensión y depresiones en forma de C en el lado bajo compresión. Cuando la destrucción del diente ocurre en las raíces de los dientes, el proceso se conoce como reabsorción interna, cuando es causada por células dentro de la pulpa, o reabsorción externa, cuando es causada por células en el ligamento periodontal.
Decoloración
La decoloración de los dientes puede deberse a manchas de bacterias, tabaco, té, café, alimentos con abundancia de clorofila, materiales de restauración y medicamentos. Las manchas de bacterias pueden causar colores que varían de verde a negro a naranja. Las manchas verdes también resultan de alimentos con clorofila o exposición excesiva a cobre o níquel. La amalgama, un material de restauración dental común, puede volver negras o grises las áreas adyacentes de los dientes. El uso a largo plazo de clorhexidina, un enjuague bucal, puede fomentar la formación de manchas extrínsecas cerca de la encía en los dientes. Esto suele ser fácil de quitar para un higienista. Los trastornos sistémicos también pueden causar decoloración de los dientes. La porfiria eritropoyética congénita hace que las porfirinas se depositen en los dientes, provocando una coloración marrón rojiza. La decoloración azul puede ocurrir con alcaptonuria y rara vez con la enfermedad de Parkinson. La eritroblastosis fetal y la atresia biliar son enfermedades que pueden hacer que los dientes se vean verdes por la deposición de biliverdina. Además, el trauma puede cambiar un diente a un color rosado, amarillo o gris oscuro. Las decoloraciones rosadas y rojas también se asocian en pacientes con lepra lepromatosa. Algunos medicamentos, como los antibióticos de tetraciclina, pueden incorporarse a la estructura de un diente y provocar una tinción intrínseca de los dientes.
Alteración de la erupción
La erupción de los dientes puede verse alterada por algunos factores ambientales. Cuando la erupción se detiene prematuramente, se dice que el diente está impactado. La causa más común de impactación dental es la falta de espacio en la boca para el diente. Otras causas pueden ser tumores, quistes, traumatismos y engrosamiento de huesos o tejidos blandos. La anquilosis dental ocurre cuando el diente ya ha erupcionado en la boca pero el cemento o la dentina se ha fusionado con el hueso alveolar. Esto puede hacer que una persona conserve su diente primario en lugar de reemplazarlo por uno permanente.
Los ortodoncistas que desean retrasar o acelerar la erupción de determinados dientes emplean una técnica para alterar la progresión natural de la erupción por razones de mantenimiento del espacio o para evitar el apiñamiento y/o el espaciamiento. Si se extrae un diente primario antes de que la raíz del diente permanente siguiente alcance ⅓ de su crecimiento total, la erupción del diente permanente se retrasará. Por el contrario, si las raíces del diente permanente están completas en más de ⅔, la erupción del diente permanente se acelerará. Entre ⅓ y ⅔, se desconoce exactamente qué ocurrirá con la velocidad de erupción.
Desarrollo
Anormalidad en el número
- Anodontia es la falta total de desarrollo dental.
- Hyperdontia es la presencia de un número de dientes más alto que normal.
- Hypodontia es la falta de desarrollo de uno o más dientes.
- La oligodontia puede utilizarse para describir la ausencia de 6 o más dientes.
Algunos trastornos sistémicos que pueden provocar hiperdoncia incluyen el síndrome de Apert, la disostosis cleidocraneal, el síndrome de Crouzon, el síndrome de Ehlers-Danlos, el síndrome de Gardner y el síndrome de Sturge-Weber. Algunos trastornos sistémicos que pueden provocar hipodoncia incluyen el síndrome de Crouzon, la displasia ectodérmica, el síndrome de Ehlers-Danlos y el síndrome de Gorlin.
Anormalidad en el tamaño
- La microdontia es una condición donde los dientes son más pequeños que el tamaño habitual.
- Macrodontia es donde los dientes son más grandes que el tamaño habitual.
La microdoncia de un solo diente es más probable que ocurra en un incisivo lateral superior. El segundo diente con más probabilidades de tener microdoncia son los terceros molares. Se sabe que la macrodoncia de todos los dientes ocurre en el gigantismo pituitario y la hiperplasia pineal. También puede ocurrir en un lado de la cara en casos de hiperplasia hemifacial.
Anormalidad en la forma
- La geminación ocurre cuando un diente en desarrollo se divide incompletamente en la formación de dos dientes.
- La fusión es la unión de dos dientes adyacentes durante el desarrollo.
- La concrescencia es la fusión de dos dientes separados sólo en su cemento.
- Los cusps accesorios son cusps adicionales en un diente y pueden manifestarse como cusp Talon, Cusp de Carabelli o Dens evaginatus.
- Dens invaginatus, también llamado Dens in dente, es una invaginación profunda en un diente que causa la aparición de un diente dentro de un diente.
- El esmalte ectópico se encuentra en un lugar inusual, como la raíz de un diente.
- El taurodontismo es una afección en la que se agranda el cuerpo de la cámara de dientes y pulpa, y se asocia con el síndrome de Klinefelter, el síndrome de Tricho-dento-osseo, el síndrome triple X y el síndrome XYYY.
- La hipercementosis es una formación excesiva de cemento, que puede resultar de trauma, inflamación, acromegalia, fiebre reumática, y la enfermedad de Paget de hueso.
- Una dilaceración es una curva en la raíz que puede haber sido causada por traumatismo al diente durante la formación.
- Las raíces supernumerarias son la presencia de un mayor número de raíces en un diente de lo esperado
Labio y paladar hendido y su asociación con anomalías dentales
Hay muchos tipos de anomalías dentales que se observan en pacientes con labio y paladar hendido (CLP). Ambos conjuntos de dentición pueden verse afectados; sin embargo, se ven comúnmente en el lado afectado. Lo más frecuente es que se observen dientes ausentes, supernumerarios o descoloridos; sin embargo, también son comunes la displasia del esmalte, la decoloración y el retraso en el desarrollo de la raíz. En niños con labio y paladar hendido, el incisivo lateral en la región de la hendidura alveolar tiene la mayor prevalencia de trastornos del desarrollo dental; esta condición puede ser una causa de apiñamiento de dientes. Es importante tener esto en cuenta para planificar correctamente el tratamiento teniendo en cuenta las consideraciones de función y estética. Al coordinar correctamente el manejo, se pueden prevenir los procedimientos de tratamiento invasivos, lo que da como resultado un tratamiento exitoso y conservador.
Ha habido una gran cantidad de estudios de investigación para calcular la prevalencia de ciertas anomalías dentales en las poblaciones de CLP; sin embargo, se han obtenido una variedad de resultados.
En un estudio que evaluó anomalías dentales en pacientes brasileros con fisura, los pacientes masculinos tuvieron una mayor incidencia de CLP, agenesia y dientes supernumerarios que las pacientes femeninas. En los casos de CLP completo, el incisivo lateral superior izquierdo fue el diente ausente con mayor frecuencia. Los dientes supernumerarios normalmente se ubicaban distales a la hendidura. En un estudio de sujetos jordanos, la prevalencia de anomalías dentales fue mayor en pacientes con CLP que en sujetos normales. Se observaron dientes faltantes en el 66,7% de los pacientes, siendo el incisivo lateral maxilar el diente afectado con mayor frecuencia. Se observaron dientes supernumerarios en el 16,7% de los pacientes; otros hallazgos incluyeron microdoncia (37%), taurodontismo (70,5%), transposición o dientes ectópicos (30,8%), dilaceraciones (19,2%) e hipoplasia (30,8%). La incidencia de microdoncia, dilaceración e hipoplasia fue significativamente mayor en pacientes con LPH bilateral que en pacientes con LPH unilateral, y ninguna de las anomalías mostró dimorfismo sexual significativo.
Por lo tanto, es evidente que los pacientes con labio y paladar hendido pueden presentar una variedad de anomalías dentales. Es fundamental evaluar al paciente tanto clínica como radiográficamente para tratar correctamente y prevenir la progresión de cualquier problema dental. También es útil tener en cuenta que los pacientes con labio y paladar hendido automáticamente obtienen un 5 en el IOTN (índice de necesidad de ortodoncia) y, por lo tanto, son elegibles para el tratamiento de ortodoncia, el enlace con un ortodoncista es vital para coordinar y planificar el tratamiento con éxito.
Anormalidad en la estructura
- La amelogenesis imperfecta es una condición en la que el esmalte no forma correctamente o en absoluto.
- La dentinogénesis imperfecta es una afección en la que la dentina no forma correctamente y a veces se asocia con la osteogénesis imperfecta.
- La displasia de la dentina es un trastorno en el que las raíces y la pulpa de los dientes pueden verse afectadas.
- La odontodisplasia regional es un trastorno que afecta al esmalte, la dentina y la pulpa y hace que los dientes aparezcan "fantasmas" en los radiografos.
- Diastema es una condición en la que hay una brecha entre dos dientes causada por el desequilibrio en la relación entre la mandíbula y el tamaño de los dientes.
Contenido relacionado
Ligadura de trompas
Algas doradas
Kamptobaatar