Cortisol
Cortisol es una hormona esteroide, en la clase de hormonas glucocorticoides. Cuando se usa como medicamento, se conoce como hidrocortisona.
Se produce en muchos animales, principalmente por la zona fasciculata de la corteza suprarrenal en la glándula suprarrenal. Se produce en otros tejidos en menor cantidad. Se libera con un ciclo diurno y su liberación aumenta en respuesta al estrés y la baja concentración de glucosa en sangre. Funciona para aumentar el azúcar en la sangre a través de la gluconeogénesis, suprimir el sistema inmunológico y ayudar en el metabolismo de las grasas, las proteínas y los carbohidratos. También disminuye la formación de hueso. Muchas de estas funciones se llevan a cabo mediante la unión del cortisol a los receptores de glucocorticoides o mineralocorticoides dentro de la célula, que luego se unen al ADN para afectar la expresión génica.
Efectos sobre la salud
Respuesta metabólica
Metabolismo de la glucosa
El cortisol juega un papel crucial en la regulación del metabolismo de la glucosa y promueve la gluconeogénesis (síntesis de glucosa) y la glucogénesis (síntesis de glucógeno) en el hígado y la glucogenólisis (descomposición del glucógeno) en el músculo esquelético. También aumenta los niveles de glucosa en sangre al reducir la captación de glucosa en los músculos y el tejido adiposo, disminuir la síntesis de proteínas y aumentar la descomposición de las grasas en ácidos grasos. El cortisol también es responsable de la liberación de aminoácidos del músculo, proporcionando un sustrato para la gluconeogénesis. Su impacto es complejo y diverso.
En general, el cortisol estimula la gluconeogénesis (la síntesis de glucosa 'nueva' a partir de fuentes distintas de los carbohidratos, que se produce principalmente en el hígado, pero también en los riñones y el intestino delgado en determinadas circunstancias). El efecto neto es un aumento en la concentración de glucosa en la sangre, complementado además por una disminución en la sensibilidad del tejido periférico a la insulina, evitando así que este tejido tome la glucosa de la sangre. El cortisol tiene un efecto permisivo sobre las acciones de las hormonas que aumentan la producción de glucosa, como el glucagón y la adrenalina.
El cortisol también desempeña un papel importante, pero indirecto, en la glucogenólisis hepática y muscular (la descomposición del glucógeno en glucosa-1-fosfato y glucosa) que se produce como resultado de la acción del glucagón y la adrenalina. Además, el cortisol facilita la activación de la glucógeno fosforilasa, necesaria para que la adrenalina tenga efecto sobre la glucogenólisis.
Es paradójico que el cortisol promueva no solo la gluconeogénesis en el hígado, sino también la glucogénesis: por lo tanto, es mejor pensar que el cortisol estimula la renovación de glucosa/glucógeno en el hígado. Esto contrasta con el efecto del cortisol en el músculo esquelético, donde la glucogenólisis se promueve indirectamente a través de las catecolaminas. De esta manera, el cortisol y las catecolaminas funcionan de forma sinérgica para promover la descomposición del glucógeno muscular en glucosa, que luego es utilizada por otros tejidos.
El cortisol también aumenta los niveles de glucosa en la sangre al reducir la absorción de glucosa en los músculos y el tejido graso, disminuir la síntesis de proteínas y aumentar la descomposición de las grasas en ácidos grasos (lipólisis). Todos estos ajustes metabólicos tienen el efecto neto de aumentar los niveles de glucosa en la sangre, que alimentan el cerebro y otros tejidos durante la respuesta de lucha o huida.
El cortisol también es responsable de la liberación de aminoácidos del músculo (catabolismo), proporcionando sustratos para la gluconeogénesis. Esto aumenta la disponibilidad de glucosa en la sangre, aumentando así su capacidad para ser utilizada como fuente de energía para el cuerpo. Por lo tanto, el cortisol juega un papel crucial en la regulación del metabolismo de la glucosa con funciones complejas y diversas.
Metabolismo de proteínas y lípidos
Los niveles elevados de cortisol, si se prolongan, pueden provocar proteólisis (descomposición de las proteínas) y atrofia muscular. El motivo de la proteólisis es proporcionar al tejido relevante una materia prima para la gluconeogénesis; ver aminoácidos glucogénicos. Los efectos del cortisol sobre el metabolismo de los lípidos son más complicados ya que la lipogénesis se observa en pacientes con niveles elevados crónicos de glucocorticoides circulantes (es decir, cortisol), aunque un aumento agudo en el cortisol circulante promueve la lipólisis. La explicación habitual para dar cuenta de esta aparente discrepancia es que la concentración elevada de glucosa en sangre (a través de la acción del cortisol) estimulará la liberación de insulina. La insulina estimula la lipogénesis, por lo que esta es una consecuencia indirecta de la concentración elevada de cortisol en la sangre, pero solo ocurrirá en una escala de tiempo más larga.
Respuesta inmune
El cortisol previene la liberación de sustancias en el cuerpo que causan inflamación. Se utiliza para tratar afecciones resultantes de la hiperactividad de la respuesta de anticuerpos mediada por células B. Los ejemplos incluyen enfermedades inflamatorias y reumatoides, así como alergias. La hidrocortisona tópica en dosis bajas, disponible como medicamento sin receta en algunos países, se usa para tratar problemas de la piel como erupciones y eccema.
El cortisol inhibe la producción de interleucina 12 (IL-12), interferón gamma (IFN-gamma), IFN-alfa y factor de necrosis tumoral alfa (TNF-alfa) por parte de las células presentadoras de antígeno (APC) y las células T auxiliares (células Th1), pero aumenta la interleucina 4, la interleucina 10 y la interleucina 13 por las células Th2. Esto da como resultado un cambio hacia una respuesta inmune Th2 en lugar de una inmunosupresión general. Se cree que la activación del sistema de estrés (y el aumento resultante en el cortisol y el cambio Th2) que se observa durante una infección es un mecanismo de protección que evita una sobreactivación de la respuesta inflamatoria.
El cortisol puede debilitar la actividad del sistema inmunitario. Previene la proliferación de células T al hacer que las células T productoras de interleucina-2 no respondan a la interleucina-1 y sean incapaces de producir el factor de crecimiento de células T IL-2. El cortisol regula a la baja la expresión del receptor de IL2 IL-2R en la superficie de la célula T colaboradora, que es necesaria para inducir un linfocitos Th1 'celulares'. respuesta inmunitaria, favoreciendo así un cambio hacia la dominancia Th2 y la liberación de las citocinas enumeradas anteriormente, lo que da como resultado la dominancia Th2 y favorece la función 'humoral' Respuesta inmune de anticuerpos mediada por células B.
El cortisol también tiene un efecto de retroalimentación negativa sobre la IL-1. La forma en que funciona esta retroalimentación negativa es que un estresor inmunitario hace que las células inmunitarias periféricas liberen IL-1 y otras citoquinas como IL-6 y TNF-alfa. Estas citoquinas estimulan el hipotálamo, haciendo que libere la hormona liberadora de corticotropina (CRH). La CRH, a su vez, estimula la producción de hormona adrenocorticotrópica (ACTH), entre otras cosas, en la glándula suprarrenal, que (entre otras cosas) aumenta la producción de cortisol. Luego, el cortisol cierra el ciclo, ya que inhibe la producción de TNF-alfa en las células inmunitarias y las hace menos sensibles a la IL-1.
A través de este sistema, siempre que el factor estresante inmunitario sea pequeño, la respuesta se regulará al nivel correcto. Como un termostato que controla un calentador, el hipotálamo usa cortisol para apagar el calor una vez que la producción de cortisol coincide con el estrés inducido en el sistema inmunológico. Pero en una infección grave o en una situación en la que el sistema inmunitario está demasiado sensibilizado a un antígeno (como en las reacciones alérgicas) o hay una avalancha masiva de antígenos (como puede ocurrir con las bacterias endotóxicas), es posible que nunca se alcance el punto de ajuste correcto.. Además, debido a la regulación a la baja de la inmunidad Th1 por el cortisol y otras moléculas de señalización, ciertos tipos de infección (en particular, Mycobacterium tuberculosis) pueden engañar al cuerpo para que se bloquee en el modo de ataque incorrecto, utilizando una respuesta humoral mediada por anticuerpos cuando una respuesta celular es necesario.
Los linfocitos incluyen los linfocitos de células B que son las células productoras de anticuerpos del cuerpo y, por lo tanto, son los principales agentes de la inmunidad humoral. Una mayor cantidad de linfocitos en los ganglios linfáticos, la médula ósea y la piel significa que el cuerpo está aumentando su respuesta inmunitaria humoral. Los linfocitos de células B liberan anticuerpos en el torrente sanguíneo. Estos anticuerpos reducen la infección a través de tres vías principales: neutralización, opsonización y activación del complemento. Los anticuerpos neutralizan los patógenos al unirse a las proteínas que se adhieren a la superficie, evitando que los patógenos se unan a las células huésped. En la opsonización, los anticuerpos se unen al patógeno y crean un objetivo para que las células inmunitarias fagocíticas lo encuentren y se adhieran, lo que les permite destruir el patógeno más fácilmente. Finalmente, los anticuerpos también pueden activar moléculas del complemento que pueden combinarse de varias formas para promover la opsonización o incluso actuar directamente para lisar una bacteria. Hay muchos tipos diferentes de anticuerpos y su producción es muy compleja e involucra varios tipos de linfocitos, pero en general, los linfocitos y otras células reguladoras y productoras de anticuerpos migrarán a los ganglios linfáticos para ayudar en la liberación de estos anticuerpos en el torrente sanguíneo.
La administración rápida de corticosterona (el agonista endógeno del receptor tipo I y tipo II) o RU28362 (un agonista específico del receptor tipo II) a animales adrenalectomizados indujo cambios en la distribución de los leucocitos.
Al otro lado de las cosas, están las células asesinas naturales; estas células tienen la capacidad de eliminar amenazas de mayor tamaño como bacterias, parásitos y células tumorales. Un estudio separado encontró que el cortisol efectivamente desarmó a las células asesinas naturales, regulando a la baja la expresión de sus receptores de citotoxicidad naturales. Curiosamente, la prolactina tiene el efecto contrario. Aumenta la expresión de los receptores de citotoxicidad en las células asesinas naturales, aumentando su potencia de fuego.
El cortisol estimula muchas enzimas de cobre (a menudo hasta el 50 % de su potencial total), incluida la lisil oxidasa, una enzima que une el colágeno y la elastina. Especialmente valiosa para la respuesta inmune es la estimulación de la superóxido dismutasa por parte del cortisol, ya que esta enzima de cobre es casi con seguridad utilizada por el cuerpo para permitir que los superóxidos envenenen a las bacterias.
Otros efectos
Metabolismo
Glucosa
El cortisol contrarresta la insulina, contribuye a la hiperglucemia al estimular la gluconeogénesis e inhibe el uso periférico de la glucosa (resistencia a la insulina) al disminuir la translocación de los transportadores de glucosa (especialmente GLUT4) a la membrana celular. El cortisol también aumenta la síntesis de glucógeno (glucogénesis) en el hígado, almacenando glucosa en una forma fácilmente accesible. El efecto permisivo del cortisol sobre la acción de la insulina en la glucogénesis hepática se observa en el cultivo de hepatocitos en el laboratorio, aunque se desconoce el mecanismo para ello.
Hueso y colágeno
El cortisol reduce la formación ósea, favoreciendo el desarrollo a largo plazo de osteoporosis (enfermedad ósea progresiva). El mecanismo detrás de esto es doble: el cortisol estimula la producción de RANKL por los osteoblastos que estimulan, a través de la unión a los receptores RANK, la actividad de los osteoclastos (células responsables de la reabsorción de calcio del hueso) y también inhiben la producción de osteoprotegerina (OPG) que actúa como un receptor señuelo y captura algo de RANKL antes de que pueda activar los osteoclastos a través de RANK. En otras palabras, cuando RANKL se une a OPG, no se produce ninguna respuesta a diferencia de la unión a RANK, que conduce a la activación de los osteoclastos.
Transporta potasio fuera de las células a cambio de una cantidad igual de iones de sodio (ver arriba). Esto puede desencadenar la hiperpotasemia del shock metabólico de la cirugía. El cortisol también reduce la absorción de calcio en el intestino. El cortisol regula a la baja la síntesis de colágeno.
Aminoácido
El cortisol aumenta los aminoácidos libres en el suero al inhibir la formación de colágeno, disminuir la absorción de aminoácidos por parte del músculo e inhibir la síntesis de proteínas. El cortisol (como opticortinol) puede inhibir inversamente las células precursoras de IgA en los intestinos de los terneros. El cortisol también inhibe la IgA en el suero, al igual que la IgM; sin embargo, no se muestra que inhiba la IgE.
Balance de electrolitos
El cortisol disminuye la tasa de filtración glomerular y el flujo de plasma renal desde los riñones, lo que aumenta la excreción de fosfato, así como también aumenta la retención de sodio y agua y la excreción de potasio al actuar sobre los receptores de mineralocorticoides. También aumenta la absorción de sodio y agua y la excreción de potasio en los intestinos.
Sodio
El cortisol promueve la absorción de sodio a través del intestino delgado de los mamíferos. Sin embargo, la depleción de sodio no afecta los niveles de cortisol, por lo que el cortisol no puede usarse para regular el sodio sérico. El propósito original del cortisol puede haber sido el transporte de sodio. Esta hipótesis está respaldada por el hecho de que los peces de agua dulce usan cortisol para estimular la entrada de sodio, mientras que los peces de agua salada tienen un sistema basado en cortisol para expulsar el exceso de sodio.
Potasio
Una carga de sodio aumenta la intensa excreción de potasio por parte del cortisol. La corticosterona es comparable al cortisol en este caso. Para que el potasio salga de la célula, el cortisol mueve una cantidad igual de iones de sodio hacia el interior de la célula. Esto debería hacer que la regulación del pH sea mucho más fácil (a diferencia de la situación normal de deficiencia de potasio, en la que entran dos iones de sodio por cada tres iones de potasio que salen, más cerca del efecto de la desoxicorticosterona).
Estómago y riñones
El cortisol estimula la secreción de ácido gástrico. El único efecto directo del cortisol sobre la excreción de iones de hidrógeno de los riñones es estimular la excreción de iones de amonio al desactivar la enzima glutaminasa renal.
Memoria
El cortisol funciona con la adrenalina (epinefrina) para crear recuerdos de eventos emocionales a corto plazo; este es el mecanismo propuesto para el almacenamiento de memorias flash y puede originarse como un medio para recordar qué evitar en el futuro. Sin embargo, la exposición prolongada al cortisol daña las células del hipocampo; este daño da como resultado un aprendizaje deficiente.
Ciclos diurnos

Los ciclos diurnos de los niveles de cortisol se encuentran en los seres humanos.
Estrés
Did you mean:Sustained stress can lead to high levels of circulating cortisol (regarded as one of the more important of the several "stress hormones#34;).
Efectos durante el embarazo
Durante el embarazo humano, el aumento de la producción fetal de cortisol entre las semanas 30 y 32 inicia la producción de surfactante pulmonar pulmonar fetal para promover la maduración de los pulmones. En los fetos de cordero, los glucocorticoides (principalmente cortisol) aumentan después del día 130, y el surfactante pulmonar aumenta en gran medida, en respuesta, alrededor del día 135, y aunque el cortisol fetal de cordero es principalmente de origen materno durante los primeros 122 días, el 88 % o más es de origen fetal al día 136 de gestación. Aunque el momento de la elevación de la concentración de cortisol fetal en las ovejas puede variar un poco, tiene un promedio de 11,8 días antes del inicio del trabajo de parto. En varias especies de ganado (p. ej., bovinos, ovinos, caprinos y porcinos), el aumento repentino de cortisol fetal al final de la gestación desencadena el inicio del parto al eliminar el bloqueo de progesterona de la dilatación cervical y la contracción del miometrio. Los mecanismos que producen este efecto sobre la progesterona difieren entre especies. En las ovejas, donde la placenta produce suficiente progesterona para mantener el embarazo después de aproximadamente 70 días de gestación, el aumento de cortisol fetal preparto induce la conversión enzimática placentaria de progesterona en estrógeno. (El nivel elevado de estrógeno estimula la secreción de prostaglandinas y el desarrollo del receptor de oxitocina).
La exposición de los fetos al cortisol durante la gestación puede tener una variedad de resultados en el desarrollo, incluidas alteraciones en los patrones de crecimiento prenatal y posnatal. En los titíes, una especie de primates del Nuevo Mundo, las hembras preñadas tienen niveles variables de cortisol durante la gestación, tanto dentro como entre hembras. Los bebés nacidos de madres con cortisol gestacional alto durante el primer trimestre del embarazo tuvieron tasas de crecimiento más bajas en los índices de masa corporal que los bebés nacidos de madres con cortisol gestacional bajo (alrededor de un 20 % más bajo). Sin embargo, las tasas de crecimiento posnatal en estos lactantes con cortisol alto fueron más rápidas que las de los lactantes con cortisol bajo más tarde en los períodos posnatales, y la recuperación completa del crecimiento se había producido a los 540 días de edad. Estos resultados sugieren que la exposición gestacional al cortisol en los fetos tiene importantes efectos potenciales de programación fetal en el crecimiento pre y posnatal de los primates.
Síntesis y publicación
El cortisol es producido en el cuerpo humano por la glándula suprarrenal en la zona fasciculada, la segunda de las tres capas que componen la corteza suprarrenal. La corteza forma la "corteza" de cada glándula suprarrenal, situada encima de los riñones. La liberación de cortisol está controlada por el hipotálamo, una parte del cerebro. La secreción de la hormona liberadora de corticotropina por parte del hipotálamo hace que las células de la pituitaria anterior vecina secreten otra hormona, la hormona adrenocorticotrópica (ACTH), en el sistema vascular, a través del cual la sangre la transporta a la corteza suprarrenal. La ACTH estimula la síntesis de cortisol y otros glucocorticoides, aldosterona mineralocorticoide y dehidroepiandrosterona.
Pruebas de individuos
Los valores normales indicados en las siguientes tablas corresponden a humanos (los niveles normales varían entre especies). Los niveles de cortisol medidos y, por lo tanto, los rangos de referencia, dependen del tipo de muestra, el método analítico utilizado y factores como la edad y el sexo. Por lo tanto, los resultados de las pruebas siempre deben interpretarse utilizando el rango de referencia del laboratorio que produjo el resultado. Los niveles de cortisol de un individuo se pueden detectar en sangre, suero, orina, saliva y sudor.
| Hora | Límite inferior | Límite superior | Dependencia |
|---|---|---|---|
| 09:00 am | 140 | 700 | nmol/L |
| 5 | 25 | μg/dL | |
| Medianoche | 80 | 350 | nmol/L |
| 2.9 | 13 | μg/dL |
Usando el peso molecular de 362,460 g/mol, el factor de conversión de µg/dL a nmol/L es de aproximadamente 27,6; por lo tanto, 10 µg/dL es aproximadamente 276 nmol/L.
| Límite inferior | Límite superior | Dependencia |
|---|---|---|
| 28 o 30 | 280 o 490 | nmol/24h |
| 10 ó 11 | 100 o 176 | μg/24 h |
El cortisol sigue un ritmo circadiano y, para medir con precisión los niveles de cortisol, es mejor realizar la prueba cuatro veces al día a través de la saliva. Un individuo puede tener cortisol total normal pero tener un nivel inferior al normal durante un cierto período del día y un nivel superior al normal durante un período diferente. Por lo tanto, algunos académicos cuestionan la utilidad clínica de la medición del cortisol.
El cortisol es lipofílico y se transporta unido a transcortina (también conocida como globulina transportadora de corticosteroides) y albúmina, mientras que solo una pequeña parte del cortisol sérico total no está unido y tiene actividad biológica. Esta unión a la globulina transportadora de corticosteroides se logra a través de interacciones hidrofóbicas en las que el cortisol se une en una proporción de 1:1. Los análisis de cortisol sérico miden el cortisol total y sus resultados pueden ser engañosos para los pacientes con concentraciones de proteínas séricas alteradas. La prueba de cortisol salival evita este problema porque solo el cortisol libre puede atravesar la barrera salival. Las partículas de transcortina son demasiado grandes para atravesar esta barrera.
Los inmunoensayos automatizados carecen de especificidad y muestran una reactividad cruzada significativa debido a las interacciones con los análogos estructurales del cortisol, y muestran diferencias entre los ensayos. La cromatografía líquida-espectrometría de masas en tándem (LC-MS/MS) puede mejorar la especificidad y la sensibilidad.
Trastornos de la producción de cortisol
Algunos trastornos médicos están relacionados con la producción anormal de cortisol, como:
- Hipercortisolismo primario (síndrome de Cushing): niveles excesivos de cortisol
- Hipercortisolismo secundario (tumor pituitario resultante de la enfermedad de Cushing, síndrome de pseudo-Cushing)
- Hipotecortisolismo primario (La enfermedad de Addison, síndrome de Nelson): niveles insuficientes de cortisol
- Hipocortisolismo secundario (tumor pituitario, síndrome de Sheehan)
Regulación
El principal control del cortisol es el péptido de la glándula pituitaria, ACTH, que probablemente controla el cortisol controlando el movimiento del calcio hacia las células diana secretoras de cortisol. La ACTH está a su vez controlada por la hormona liberadora de corticotropina (CRH) del péptido hipotalámico, que está bajo control nervioso. La CRH actúa sinérgicamente con la arginina vasopresina, la angiotensina II y la epinefrina. (En los cerdos, que no producen arginina vasopresina, la lisina vasopresina actúa sinérgicamente con la CRH).
Cuando los macrófagos activados comienzan a secretar IL-1, que de forma sinérgica con CRH aumenta la ACTH, las células T también secretan el factor modificador de la respuesta a los glucosteroides (GRMF), así como IL-1; ambos aumentan la cantidad de cortisol necesaria para inhibir casi todas las células inmunitarias. Luego, las células inmunitarias asumen su propia regulación, pero a un punto de ajuste de cortisol más alto. Sin embargo, el aumento de cortisol en terneros con diarrea es mínimo en comparación con terneros sanos y disminuye con el tiempo. Las células no pierden toda su anulación de lucha o huida debido a la sinergia de la interleucina-1 con la CRH. El cortisol incluso tiene un efecto de retroalimentación negativa sobre la interleucina-1, especialmente útil para tratar enfermedades que obligan al hipotálamo a secretar demasiada CRH, como las causadas por bacterias endotóxicas. Las células inmunitarias supresoras no se ven afectadas por GRMF, por lo que las células inmunitarias & # 39; el punto de ajuste efectivo puede ser incluso más alto que el punto de ajuste para los procesos fisiológicos. GRMF afecta principalmente al hígado (en lugar de los riñones) para algunos procesos fisiológicos.
Los medios ricos en potasio (que estimulan la secreción de aldosterona in vitro) también estimulan la secreción de cortisol de la zona fasciculada de las glándulas suprarrenales caninas, a diferencia de la corticosterona, sobre la cual el potasio no tiene efecto.
La carga de potasio también aumenta la ACTH y el cortisol en humanos. Esta es probablemente la razón por la cual la deficiencia de potasio hace que el cortisol disminuya (como se mencionó) y provoca una disminución en la conversión de 11-desoxicortisol en cortisol. Esto también puede tener un papel en el dolor de la artritis reumatoide; el potasio celular siempre es bajo en la AR.
También se ha demostrado que la presencia de ácido ascórbico, particularmente en dosis altas, media la respuesta al estrés psicológico y acelera la disminución de los niveles de cortisol circulante en el cuerpo después del estrés. Esto se puede evidenciar a través de una disminución de las presiones arteriales sistólica y diastólica y una disminución de los niveles de cortisol salival después del tratamiento con ácido ascórbico.
Factores que aumentan los niveles de cortisol
- Las infecciones virales aumentan los niveles de cortisol mediante la activación del eje HPA por citocinas.
- Intenso (alto VO2 max) o ejercicio aeróbico prolongado aumentan los niveles de cortisol para aumentar la gluconeogénesis y mantener la glucosa sanguínea; sin embargo, el cortisol disminuye a niveles normales después de comer (es decir, restaurar un equilibrio energético neutral)
- El trauma grave o los eventos estresantes pueden elevar los niveles de cortisol en la sangre durante períodos prolongados.
- Las dietas bajas en carbohidratos causan un aumento a corto plazo en el cortisol de reposo (~3 semanas), y aumentan la respuesta al ejercicio aeróbico a corto y largo plazo.
- Aumentar la concentración de ghrelina, la hormona estimulante del hambre, aumenta los niveles de cortisol.
Bioquímica
Biosíntesis
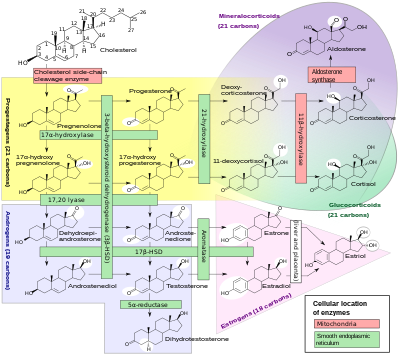
El cortisol se sintetiza a partir del colesterol. La síntesis tiene lugar en la zona fasciculada de la corteza suprarrenal. (El nombre cortisol se deriva de la corteza). Si bien la corteza suprarrenal también produce aldosterona (en la zona glomerulosa) y algunas hormonas sexuales (en la zona reticularis), el cortisol es su secreción principal en los humanos y en varias otras especies. (Sin embargo, en el ganado, los niveles de corticosterona pueden acercarse o superar los niveles de cortisol). La médula de la glándula suprarrenal se encuentra debajo de la corteza, secretando principalmente las catecolaminas adrenalina (epinefrina) y noradrenalina (norepinefrina) bajo estimulación simpática.
La síntesis de cortisol en la glándula suprarrenal es estimulada por el lóbulo anterior de la glándula pituitaria con ACTH; La producción de ACTH es, a su vez, estimulada por la CRH, que es liberada por el hipotálamo. La ACTH aumenta la concentración de colesterol en la membrana mitocondrial interna mediante la regulación de la proteína reguladora aguda esteroidogénica. También estimula el principal paso limitante de la velocidad en la síntesis de cortisol, en el que el colesterol se convierte en pregnenolona y es catalizada por el citocromo P450SCC (enzima de escisión de la cadena lateral).
Metabolismo
11beta-hidroxiesteroide deshidrogenasas
El cortisol se metaboliza de forma reversible a cortisona por el sistema 11-beta hidroxiesteroide deshidrogenasa (11-beta HSD), que consta de dos enzimas: 11-beta HSD1 y 11-beta HSD2. El metabolismo del cortisol a cortisona implica la oxidación del grupo hidroxilo en la posición 11-beta.
- 11-beta HSD1 utiliza el cofactor NADPH para convertir el cortisona biológicamente inerte al cortisol biológicamente activo
- 11-beta HSD2 utiliza el cofactor NAD+ para convertir cortisol a cortisona
En general, el efecto neto es que la 11-beta HSD1 sirve para aumentar las concentraciones locales de cortisol biológicamente activo en un tejido determinado; 11-beta HSD2 sirve para disminuir las concentraciones locales de cortisol biológicamente activo. Si está presente la hexosa-6-fosfato deshidrogenasa (H6PDH), el equilibrio puede favorecer la actividad de la 11-beta HSD1. H6PDH regenera NADPH, lo que aumenta la actividad de 11-beta HSD1 y disminuye la actividad de 11-beta HSD2.
Se ha sugerido que una alteración en 11-beta HSD1 desempeña un papel en la patogenia de la obesidad, la hipertensión y la resistencia a la insulina conocida como síndrome metabólico.
Se ha implicado una alteración en 11-beta HSD2 en la hipertensión esencial y se sabe que conduce al síndrome de exceso aparente de mineralocorticoides (SAME).
Reductasas del anillo A (5alfa y 5beta-reductasas)
El cortisol también se metaboliza irreversiblemente en 5-alfa tetrahidrocortisol (5-alfa THF) y 5-beta tetrahidrocortisol (5-beta THF), reacciones en las que la 5-alfa reductasa y la 5-beta-reductasa son los factores limitantes de la velocidad, respectivamente. La 5-beta reductasa también es el factor limitante de la velocidad de conversión de cortisona en tetrahidrocortisona.
Citocromo P450, familia 3, subfamilia A monooxigenasas
El cortisol también se metaboliza irreversiblemente en 6β-hidroxicortisol por las monooxigenasas del citocromo p450-3A, principalmente, CYP3A4. Los fármacos que inducen CYP3A4 pueden acelerar la depuración de cortisol.
Química
El cortisol es un corticosteroide natural del embarazo y también se conoce como 11β,17α,21-trihidroxipregn-4-ene-3,20-diona.
Animales
En los animales, el cortisol suele utilizarse como indicador de estrés y puede medirse en la sangre, la saliva, la orina, el pelo y las heces.
Contenido relacionado
Peso del cuerpo humano
Historia de la masturbación
Historia de los hospitales
Inanición
Atractivo físico