Colitis
Colitis es inflamación o inflamación del intestino grueso (colon). La colitis puede ser aguda y autolimitada o a largo plazo. Se ajusta ampliamente a la categoría de enfermedades digestivas.
En un contexto médico, la etiqueta colitis (sin calificación) se utiliza si:
- La causa de la inflamación en el colon es indeterminada; por ejemplo, colitis podrá aplicarse Enfermedad de Crohn en un momento en que el diagnóstico es desconocido, o
- El contexto es claro; por ejemplo, un individuo con colitis ulcerosa está hablando de su enfermedad con un médico que conoce el diagnóstico.
Signos y síntomas
Los signos y síntomas de la colitis son bastante variables y dependen de la causa de la colitis dada y de los factores que modifican su curso y gravedad.
Los síntomas comunes de la colitis pueden incluir: dolor y sensibilidad abdominal de leves a intensos (según la etapa de la enfermedad), diarrea hemorrágica persistente con pus presente o ausente en las heces, incontinencia fecal, flatulencia, fatiga, pérdida de apetito. y pérdida de peso inexplicable.
Los síntomas más graves pueden incluir: dificultad para respirar, latidos cardíacos rápidos o irregulares y fiebre.
Otros síntomas menos comunes o raros que pueden acompañar la colitis incluyen: artritis, úlceras bucales, piel dolorosa, roja y hinchada e irritada, ojos de sangre.
Los signos observados en la colonoscopia incluyen: eritema de la mucosa colónica (enrojecimiento de la superficie interna del colon), ulceraciones y hemorragia.
Diagnóstico
Los síntomas que sugieren colitis se evalúan mediante la obtención de la historia médica, un examen físico y pruebas de laboratorio (hemograma completo, electrolitos, cultivo y sensibilidad de las heces, huevos y parásitos en las heces, etc.). Las pruebas adicionales pueden incluir imágenes médicas (por ejemplo, tomografía computarizada abdominal, radiografías abdominales) y un examen con una cámara insertada en el recto (sigmoidoscopia, colonoscopia).
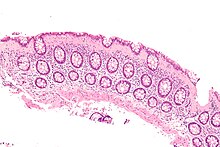
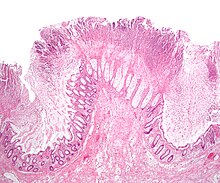
Una investigación importante en la evaluación de la colitis es la biopsia para histopatología. Durante la endoscopia se extrae un trozo muy pequeño de tejido (generalmente de unos 2 mm) de la mucosa intestinal y un histopatólogo lo examina bajo el microscopio. Un informe de biopsia generalmente no indica el diagnóstico, pero debe indicar cualquier presencia de colitis crónica, dar una indicación de la actividad de la enfermedad y la presencia de cualquier daño epitelial (erosiones y ulceraciones).
Los hallazgos histopatológicos generalmente asociados con la colitis crónica incluyen:
- Crypt degeneration
- Crypt ramificación y otras distorsiones arquitectónicas
- Celda de pántula (imagenada) o metaplasia gástrica (sólo se aplica en el colon izquierdo y el recto)
Otros hallazgos incluyen plasmocitosis basal y depleción de mucina. Los hallazgos histopatológicos generalmente asociados con la colitis activa incluyen:
- criptitis neutrófila (neutrofilos dentro del epitelio de cripta)
- Abscesos crípticos (agrementos neutrófilos luminales)
- Gland destruction
- Ulceración (ver aquí como ausencia de epitelio y tejido de granulación con muchos fibroblastos)
Tipos
Existen muchos tipos de colitis. Suelen clasificarse según la causa.
Los tipos de colitis incluyen:

Autoinmune
- Enfermedad inflamatoria intestinal (IBD) – un grupo de colitides crónicos.
- Colitis ulcerosa (UC) – una colitis crónica que afecta al intestino grueso.
- Enfermedad de Crohn (CD) - otro tipo de IBD que a menudo conduce a la colitis.
Desconocido
- Colitis microscópica: una colitis diagnosticada por examen microscópico del tejido colon; macroscópicamente ("al ojo") parece normal.
- Colitis linfocítica
- Colitis colágena
Causado por el tratamiento
- Colitis de conversión
- Colitis química
- Colitis inducida por quimioterapia
- Colitis por radiación
- Coitis inducida por inhibidor del punto de control
Enfermedad vascular
- Colitis isquémica
Infecciosa
(feminine)
- Colitis infecciosa
Un subtipo de colitis infecciosa es Clostridioides difficile colitis, que se abrevia informalmente como "C-diff colitis". Clásicamente forma pseudomembranes y a menudo se conoce como colitis pseudomembranosa, que es su descripción histomorfológica (no específica).
La colitis enterohemorrágica puede ser causada por la toxina Shiga en Shigella dysenteriae o Grupo Shigatoxigenic de Escherichia coli (STEC), que incluye el serotipo O157: H7 y otros enterohemorrágicos E. coli.
Las infecciones parasitarias, como las causadas por Entamoeba histolytica, también pueden causar colitis.
Colitis inclasificables
Colitis indeterminada es la clasificación de la colitis que tiene características tanto de la enfermedad de Crohn como de la colitis ulcerosa. Colitis indeterminada' Su comportamiento suele estar más cerca de la colitis ulcerosa que de la enfermedad de Crohn.
Colitis atípica es una frase que los médicos utilizan ocasionalmente para referirse a una colitis que no se ajusta a los criterios para los tipos aceptados de colitis. No es un diagnóstico aceptado per se y, como tal, una colitis que no puede clasificarse definitivamente.
Tratamiento
Algunas personas pueden ser ingresadas en el hospital después de la colonoscopia dependiendo de los resultados. A veces es necesario que el paciente comience a tomar esteroides para acelerar la curación del colon. También puede ser necesario hidratar al paciente por la pérdida de líquido y reponer el hierro por la pérdida de sangre. Después de una estadía en el hospital, es posible que el paciente reciba un medicamento diario para controlar su colitis crónica. El medicamento puede ser un antiinflamatorio o un inmunosupresor. Se utilizan muchos tipos diferentes de medicamentos y el médico le recetará el que considere adecuado. Si el paciente no responde, se probarán nuevos medicamentos hasta que se adapten bien.
Además, varios estudios recientes han encontrado una relación significativa entre la colitis y la alergia a los lácteos (que incluyen: leche de vaca, leche de vaca UHT y caseína), lo que sugiere que algunos pacientes pueden beneficiarse de una dieta de eliminación.
Modificación del microbioma
El uso de suplementos probióticos orales para modificar la composición y el comportamiento del microbioma se ha considerado como una posible terapia tanto para la inducción como para el mantenimiento de la remisión en personas con enfermedad de Crohn y colitis ulcerosa. Una revisión Cochrane de 2020 no encontró evidencia clara de una mayor probabilidad de remisión, ni de menores eventos adversos, en personas con enfermedad de Crohn, después del tratamiento con probióticos.
Para la colitis ulcerosa, existe evidencia de certeza baja de que los suplementos probióticos pueden aumentar la probabilidad de remisión clínica. Las personas que recibieron probióticos tuvieron un 73% más de probabilidades de experimentar una remisión de la enfermedad y más del doble de probabilidades de informar una mejoría en los síntomas en comparación con aquellos que recibieron un placebo, sin diferencias claras en los efectos adversos menores o graves. Aunque no hubo evidencia clara de una mayor remisión cuando Los suplementos probióticos se compararon con el tratamiento con ácido 5-aminosalicílico como monoterapia, la probabilidad de remisión fue un 22% mayor si los probióticos se usaron en combinación con el tratamiento con ácido 5-aminosalicílico. Mientras que en las personas que ya están en remisión, no está claro si los probióticos ayudan a prevenir recaídas futuras, ya sea como monoterapia o como terapia combinada.
Investigación
En el laboratorio, los sistemas CRISPR-Cas mataron eficazmente a la bacteria C. difficile. Los investigadores probaron este enfoque en ratones infectados con C. difícil. Dos días después del tratamiento con CRISPR, los ratones mostraron una C reducida. niveles difíciles. Los próximos pasos incluyen reestructurar el fago para prevenir C. difficile de regresar después de la muerte efectiva inicial.
En 2022, Yang et al. publicaron un informe sobre un tratamiento exitoso, utilizando células madre mesenquimales, de la colitis experimental en ratones.
Huang et al. realizaron investigaciones adicionales que analizaron genes específicos y marcadores biológicos que están asociados con el riesgo de desarrollo de cáncer de colon en pacientes con colitis. Los resultados mostraron una correlación entre ciertos biomarcadores y el desarrollo de enfermedades.
La colitis es común en partes del mundo donde la colonización helmíntica es rara y poco común en aquellas áreas donde la mayoría de la gente es portadora de gusanos. Las infecciones por helmintos pueden alterar la respuesta autoinmune que causa la enfermedad. Los primeros ensayos de Trichuris suis ova (TSO) mostraron resultados prometedores cuando se usó en personas con EII, pero los ensayos posteriores fracasaron en la Fase 2 y la mayoría finalmente se suspendió. Sin embargo, los ensayos de fase 2 habían utilizado una formulación diferente de TSO de la que se había utilizado en los estudios anteriores que habían mostrado resultados positivos.






