Arteria cerebral posterior
El arteria cerebral posterior ()PCA) es una de las arterias cerebrales que suministran sangre oxigenada al lóbulo occipital, parte de la parte posterior del cerebro humano. Las dos arterias se originan desde el extremo distal de la arteria basilar, donde se bifurca en las arterias cerebrales posteriores izquierda y derecha. Estas anastomosas con las arterias cerebrales medias y las arterias carótidas internas a través de las arterias comunicantes posteriores.
Estructura
La arteria cerebral posterior se subdivide en 4 segmentos:
P1: segmento precomunicante
- Originado en la terminación de la arteria basilar
- Puede dar lugar a la arteria de Percheron si está presente
P2: segmento poscomunicante
- Del PCOM alrededor del cerebro medio
- Termina cuando entra en el ganglio cuadrigeminal
- Da lugar a las ramas choroidales ( arterias cutroidales y laterales posteriores)
P3: segmento cuadrigémino
- Cursos posteromedialmente a través de la cisterna cuadrigeminal
- Termina cuando entra en la seda del lóbulo occipital
P4: segmento cortical
- Dentro del sulci del lóbulo occipital
Las ramas de la arteria cerebral posterior se dividen en dos conjuntos, ganglionares y corticales.
Sucursales centrales
Las siguientes son ramas centrales de la PCA, también conocidas como ramas perforantes:
- Thalamoperforating and thalamogeniculate o postero-medial ganglionic branches: un grupo de pequeñas arterias que surgen al comienzo de la arteria cerebral posterior: éstas, con ramas similares de la comunicación posterior, perforan la sustancia perforada posterior, y suministran las superficies mediales del thalami y las paredes del tercer ventrículo.
- Perforación pedagógica o postero-lateral ganglionic branches: pequeñas arterias que surgen de la arteria cerebral posterior después de haber girado alrededor del pedúnculo cerebral; suministran una parte considerable del tálamo.

Ramas Posteriores (coroidales)
Las ramas coroideas posteriores de la arteria cerebral posterior a veces se denominan arteria coroidea posterior única.
- Ramas corroidales medianas: correr por debajo del esplenio del cuerpo callosum, y suministrar el bordado de tela del tercer ventrículo y el plexo de coroides.
- Ramas corroidales posteriores: pequeñas ramas al pedúnculo cerebral, fornix, talamo, núcleo caudado y plexo choroide del ventrículo lateral.
Ramas corticales
Las ramas corticales son:
- temporal anterior, distribuido al uncus y la parte anterior del giro fusiforme
- Posterior temporal, al fusiform y al giro temporal inferior
- Occipital Lateral, que se ramifica en anterior anterior anterior, Medio y arterias temporales inferiores
- Medial occipital, que se ramifica en el:
- Calcarina sulcus, al cuneus y lingual gyrus y la parte posterior de la superficie convexa del lóbulo occipital
- Sulcus parieto-occipital, al cuneus y al precuneus
- Splenial, o la rama pericallosal posterior, a veces anastomosa con la arteria cerebral anterior (ACA), y puede no estar presente si la ACA se envuelve alrededor del cuerpo callosum
Desarrollo
El desarrollo prenatal de las arterias cerebrales posteriores en el feto llega relativamente tarde y surge de la fusión de varios vasos embrionarios cerca de los extremos caudales de las arterias comunicantes posteriores que irrigan el mesencéfalo y el diencéfalo. La PCA comienza como tal, como una continuación de la PCommA en el feto, y sólo entre el 10 y el 30% de los fetos tienen un origen basilar prominente.
El origen carotídeo fetal de la PCA generalmente retrocede a medida que las arterias vertebral y basilar se desarrollan y la PCommA reduce su tamaño. En la mayoría de los adultos, la PCA se origina en la porción anterior de la arteria basilar. Sólo alrededor del 19% de los adultos conserva la dominancia PCommA de la PCA; el 72% tiene un origen basilar dominante y el resto tiene igual prominencia entre PCommA y la arteria basilar, o una única fuente exclusiva.
Importancia clínica
Apoplejía
- Pérdida contralateral del dolor y las sensaciones de temperatura.
- Desfectos de campo visual (hemianopsia contractual con espaciamiento macular).
- Prosopagnosia con obstrucción bilateral del giro lingual y fusiform.
- Síndrome de Alternación Superior (síndrome de Weber)
- Déficits psilaterales del nervio oculomotor.
- Déficits contrarios del nervio facial (sólo cara inferior, cara superior recibe entrada bilateral), nervio vago y nervio hipoglosal.
- Síndrome de Horner
Signos y síntomas: Estructuras implicadas
Territorio periférico (ramas corticales)
- Hemianopsia homónimo (a menudo cuadrática superior): Calcarina corteza o radiación óptica cercana.
- Hemianopsia homónima bilateral, ceguera cortical, conciencia o negación de ceguera; nombramiento táctil, acroatopia ( ceguera de color), falta de ver movimientos de to-and-fro, incapacidad de percibir objetos no localizados centralmente, apraxia de movimientos oculares, incapacidad de contar o enumerar objetos, tendencia a correr en cosas que el paciente ve y trata de evitar: Lóbulo occipital bilateral con posiblemente el lóbulo parietal involucrado.
- Dislexia verbal sin agraphia, anomia de color: Dominant calcarine lesion and posterior part of corpus callosum.
- defecto de memoria: Lesión hipocampal bilateral o en el lado dominante solamente.
- Desorientación topográfica y prosopagnosia: Generalmente con lesiones de nondominante, calcarina y lingual gírus.
- Simultanagnosia, abandono hemivisual: Corteza visual dominante, hemisferio contralateral.
- Alucinaciones visuales no formadas, alucinnosis peduncular, metamorfosis, teleopsia, difusión visual ilusoria, palinopsia, distorsión de contornos, fotofobia central: Corteza calcarina.
- Alucinaciones complejas: Hemisferio generalmente nondominante.
Territorio central (ramas ganglionares)
- Síndrome de Thalamic: pérdida sensorial (todas las modalidades), dolor espontáneo y disestesias, choreoathetosis, temblor de intención, espasmos de mano, hemiparesis leve, hemianaethesia contralateral: núcleo poseroventral del talamo; participación del cuerpo subtálamo adyacente o sus vías aferentes.
- Síndrome de Thalamoperforate: ataxia cerebelosa cruzada con tercera parálisis nerviosa ipsilateral (síndrome de Claude): El tracto dentatotalámico y la emisión del tercer nervio.
- Síndrome de Weber: tercera parálisis nerviosa y hemiplegia contralateral: Tercer nervio y pedúnculo cerebral.
- Hemiplegia contralateral: Pedúnculo cerebral.
- Parálisis o paresis de movimiento de ojos verticales, desviación de puercos, respuestas de pupillary sluggish a la luz, miosis leve y ptosis (nystagmus de retracción y "tucking" de los párpados pueden estar asociados): Fibras supranucleares al tercer nervio, núcleo intersticial de Cajal, núcleo de Darkschewitsch y conmutación posterior.
- Temblor de acción rítmica contralateral, ataxica; temblor rítmico postural o "contención" (temor cerebral): tracto dentatotalámico.
Imágenes adicionales
- Arteriograma del suministro arterial.
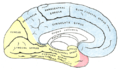
- Superficie medial del hemisferio cerebral, mostrando áreas suministradas por arterias cerebrales. Áreas suministradas por la arteria cerebral posterior mostradas en amarillo.
- La arteria de la base del cerebro. Arteria cerebral posterior etiquetada cerca del centro. El polo temporal del cerebrum y una parte del hemisferio cerebelo han sido removidos en el lado derecho. El aspecto inferior (ver arriba).