Anestesiología
Anestesiología, anestesiología o anestesia es la especialidad médica que se ocupa del cuidado perioperatorio total de los pacientes antes, durante y después de la cirugía. Abarca anestesia, medicina de cuidados intensivos, medicina de emergencia crítica y analgésicos. Un médico especializado en anestesiología se denomina anestesiólogo, anestesiólogo o anestesiólogo, según el país. En algunos países, los términos son sinónimos, mientras que en otros se refieren a posiciones diferentes, y anestesista solo se usa para personas que no son médicos, como las enfermeras anestesistas.
El elemento central de la especialidad es la prevención y mitigación del dolor y la angustia mediante diversos agentes anestésicos, así como el seguimiento y mantenimiento de las funciones vitales del paciente durante todo el período perioperatorio. Desde el siglo XIX, la anestesiología ha pasado de ser un área experimental con médicos no especialistas que utilizaban fármacos y técnicas novedosos y no probados a lo que ahora es un campo de la medicina altamente refinado, seguro y eficaz. En algunos países, los anestesiólogos constituyen la cohorte más grande de médicos en los hospitales, y su función puede extenderse mucho más allá de la función tradicional de la atención anestésica en el quirófano, incluyendo campos como la prestación de medicina de emergencia prehospitalaria, la gestión de unidades de cuidados intensivos y el transporte de pacientes críticos. pacientes enfermos entre instalaciones, gestión de unidades de cuidados paliativos y cuidados paliativos, y programas de prehabilitación para optimizar a los pacientes para la cirugía.
Alcance
Como especialidad, el elemento central de la anestesiología es la práctica de la anestesia. Comprende el uso de diversos medicamentos inyectados e inhalados para producir una pérdida de sensibilidad en los pacientes, permitiendo realizar procedimientos que de otro modo provocarían un dolor intolerable o serían técnicamente inviables. La anestesia segura requiere un conocimiento profundo de diversas técnicas de soporte de órganos, invasivas y no invasivas, que se utilizan para controlar la salud de los pacientes. funciones vitales bajo los efectos de fármacos anestésicos; estos incluyen manejo avanzado de las vías respiratorias, monitores hemodinámicos invasivos y no invasivos y técnicas de diagnóstico como ecografía y ecocardiografía. Se espera que los anestesiólogos tengan conocimientos expertos en fisiología humana, física médica y farmacología, así como un amplio conocimiento general de todas las áreas de la medicina y la cirugía en pacientes de todas las edades, con especial atención en aquellos aspectos que pueden afectar un procedimiento quirúrgico.. En las últimas décadas, el papel de los anestesiólogos se ha ampliado para centrarse no sólo en administrar anestésicos durante el procedimiento quirúrgico en sí, sino también antes para identificar a los pacientes de alto riesgo y optimizar su condición física, durante el procedimiento para mantener el conocimiento de la situación de la cirugía en sí. para mejorar la seguridad y, posteriormente, promover y mejorar la recuperación. Esto se ha denominado "medicina perioperatoria".
El concepto de medicina de cuidados intensivos surgió en las décadas de 1950 y 1960, cuando los anestesiólogos adoptaron técnicas de soporte de órganos que tradicionalmente se habían utilizado solo durante períodos cortos durante los procedimientos quirúrgicos (como la ventilación con presión positiva) y aplicaron estas terapias a pacientes con insuficiencia orgánica., quienes podrían necesitar apoyo de funciones vitales durante períodos prolongados hasta que se puedan revertir los efectos de la enfermedad. La primera unidad de cuidados intensivos fue inaugurada por Bjørn Aage Ibsen en Copenhague en 1953, provocada por una epidemia de polio durante la cual muchos pacientes necesitaron ventilación artificial prolongada. En muchos países, la medicina de cuidados intensivos se considera una subespecialidad de la anestesiología, y los anestesiólogos a menudo rotan entre las tareas en el quirófano y la unidad de cuidados intensivos. Esto permite la continuidad de la atención cuando los pacientes ingresan en la UCI después de su cirugía, y también significa que los anestesiólogos pueden mantener su experiencia en procedimientos invasivos y soporte de funciones vitales en el entorno controlado del quirófano, mientras luego aplican esas habilidades en el modo más entorno peligroso del paciente críticamente enfermo. En otros países, la medicina de cuidados intensivos ha evolucionado aún más hasta convertirse en una especialidad médica separada por derecho propio, o se ha convertido en una "supraespecialidad" los cuales podrán ser practicados por médicos de diversas especialidades de base como anestesiología, urgencias, medicina general, cirugía o neurología.
Los anestesiólogos desempeñan funciones clave en traumatología grave, reanimación, manejo de las vías respiratorias y atención a otros pacientes fuera del quirófano que tienen emergencias críticas que representan una amenaza inmediata para la vida, lo que nuevamente refleja habilidades transferibles desde el quirófano y permite la continuidad de atención médica cuando los pacientes son llevados para cirugía o cuidados intensivos. Esta rama de la anestesiología se denomina colectivamente medicina de emergencia crítica e incluye la prestación de medicina de emergencia prehospitalaria como parte de los servicios de ambulancia aérea o servicios médicos de emergencia, así como el traslado seguro de pacientes en estado crítico de una parte de un hospital a otra, o entre Centros médicos. Los anestesiólogos suelen formar parte de equipos de paro cardíaco y equipos de respuesta rápida compuestos por médicos de alto nivel que son convocados inmediatamente cuando el corazón de un paciente deja de latir o cuando se deteriora agudamente mientras está en el hospital. Existen diferentes modelos de medicina de emergencia a nivel internacional: en el modelo angloamericano, el paciente es transportado rápidamente por proveedores no médicos a atención definitiva, como el departamento de emergencias de un hospital. Por el contrario, el enfoque franco-alemán consiste en que un médico, a menudo un anestesiólogo, acuda al paciente y le proporcione atención estabilizadora sobre el terreno. Luego, el paciente es clasificado directamente al departamento correspondiente de un hospital.
El papel de los anestesiólogos para garantizar un alivio adecuado del dolor de los pacientes en el período posoperatorio inmediato, así como su experiencia en anestesia regional y bloqueos nerviosos, ha llevado al desarrollo de la medicina del dolor como una subespecialidad por derecho propio. El campo comprende estrategias individualizadas para todas las formas de analgesia, incluido el manejo del dolor durante el parto, métodos tecnológicos neuromoduladores como la estimulación nerviosa eléctrica transcutánea o estimuladores implantados de la médula espinal y regímenes farmacológicos especializados.
Los anestesiólogos a menudo realizan traslados interhospitalarios de pacientes críticamente enfermos, tanto en helicópteros de corto alcance como en misiones terrestres, así como transportes nacionales de mayor alcance a centros especializados o misiones internacionales para recuperar a ciudadanos heridos en el extranjero. Los servicios de ambulancia emplean unidades atendidas por anestesiólogos a los que se puede llamar para brindar capacidades avanzadas de manejo de las vías respiratorias, transfusión de sangre, toracotomía, ECMO y ultrasonido fuera del hospital. Los anestesiólogos a menudo (junto con los cirujanos generales y los cirujanos ortopédicos) forman parte de los equipos médicos militares para proporcionar anestesia y cuidados intensivos a las víctimas de traumatismos durante los conflictos armados.
Terminología
Se utilizan varios nombres y grafías para describir esta especialidad y a las personas que la practican en diferentes partes del mundo. En América del Norte, la especialidad se conoce como anestesiología (omitiendo el diptongo) y, por lo tanto, un médico de esa especialidad se llama anestesiólogo. En estos países, el término anestesista se utiliza para referirse a proveedores de servicios de anestesia que no son médicos, como enfermeras anestesistas registradas certificadas (CRNA) y asistentes de anestesiólogo (AA). En otros países -como Reino Unido, Australia, Nueva Zelanda y Sudáfrica- la especialidad médica se denomina anestesia o anestésica, con el diptongo. Contrariamente a la terminología norteamericana, anestesista se utiliza únicamente para referirse a un médico que ejerce en el campo; los no médicos utilizan otros títulos como asistente médico. En este momento, la ortografía anestesiología se usa más comúnmente en inglés escrito, y un médico que ejerce en este campo se denomina anestesiólogo. Esta es la ortografía adoptada por la Federación Mundial de Sociedades de Anestesiólogos y la Sociedad Europea de Anestesiología, así como por la mayoría de sus sociedades miembros. También es la ortografía más utilizada en los títulos de revistas médicas. De hecho, muchos países, como Irlanda y Hong Kong, que antes utilizaban anestesia y anestesiólogo ahora han hecho la transición a la anestesiología y al anestesiólogo. .
Historia
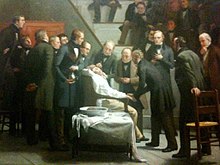
A lo largo de la historia de la humanidad, casi todas las civilizaciones han realizado esfuerzos para mitigar el dolor asociado con los procedimientos quirúrgicos, desde técnicas como la acupuntura o la flebotomía hasta la administración de sustancias como la mandrágora, el opio o el alcohol. Sin embargo, a mediados del siglo XIX, el estudio y la administración de la anestesia se habían vuelto mucho más complejos a medida que los médicos comenzaron a experimentar con compuestos como el cloroformo y el óxido nitroso, aunque con resultados mixtos. El 16 de octubre de 1846, un día que en adelante se conocería como "Día del Éter", en el Auditorio Bullfinch del Hospital General de Massachusetts, que más tarde recibiría el sobrenombre de "Cúpula del Éter", El dentista de Nueva Inglaterra, Dr. William Morton, demostró con éxito el uso de éter dietílico utilizando un inhalador de su propio diseño para inducir anestesia general en un paciente al que se le extirpaba un tumor en el cuello. Según se informa, después del rápido procedimiento, el cirujano cirujano Dr. John Warren afirmó a la audiencia que se había reunido para ver la exposición: "¡Caballeros, esto no es una patraña!", aunque este informe ha sido cuestionado.

El término Anestesia fue utilizado por primera vez por el filósofo griego Dioscórides, derivado de las raíces griegas antiguas ἀν- an-, "not", αἴσθησις aísthēsis, "sensación" para describir la insensibilidad que acompañaba al efecto narcótico producido por la planta de mandrágora. Sin embargo, después de la exitosa exposición del Dr. Morton, Oliver Wendell Holmes Sr. le envió una carta en la que primero sugería anestesia para denotar el estado de amnesia, insensibilidad, inducción médica. y estupor que permitió a los médicos operar con mínimo dolor o trauma para el paciente. El término original había sido simplemente "eterización" porque en ese momento éste era el único agente descubierto que era capaz de inducir tal estado.
Durante los siguientes cien años, la especialidad de anestesiología se desarrolló rápidamente a medida que nuevos avances científicos significaban que los médicos debían tener más experiencia en anestesiología. medios para controlar el dolor perioperatorio y monitorear la atención de los pacientes. Las funciones vitales se volvieron más sofisticadas. Con el aislamiento de la cocaína a mediados del siglo XIX comenzaron a existir fármacos disponibles para la anestesia local. A finales del siglo XIX, el número de opciones farmacológicas había aumentado y habían comenzado a aplicarse tanto de forma periférica como neuroaxial. Luego, en el siglo XX, el bloqueo neuromuscular permitió al anestesiólogo paralizar completamente al paciente farmacológicamente y respirar por él mediante ventilación mecánica. Con estas nuevas herramientas, el anestesiólogo podría gestionar de forma intensiva la fisiología del paciente, dando lugar a la medicina de cuidados intensivos, que, en muchos países, está íntimamente relacionada con la anestesiología.
Históricamente, los proveedores de anestesia se utilizaban casi exclusivamente durante la cirugía para administrar anestesia general en la que una persona entraba en coma farmacológico. Esto se realiza para permitir la cirugía sin que el individuo responda al dolor (analgesia) durante la cirugía o recuerde (amnesia) la cirugía.
Investigaciones
La práctica eficaz de la anestesiología requiere varias áreas de conocimiento por parte del profesional, algunas de las cuales son:
- Farmacología de medicamentos de uso común, incluyendo anestesia inhalacional, anestesia tópica y vasopresores, así como muchos otros medicamentos usados en asociación con anestesia (por ejemplo, ondansetron, glcopyrrolate)
- Monitores: electrocardiografía, electroencefalografía, electromiografía, monitoreo entropía, monitoreo neuromuscular, mapeo de estimulación cortical y neuromorfología
- Ventilación mecánica
- Conocimiento anatómico del sistema nervioso para bloques nerviosos, etc.
- Otras áreas de la medicina (por ejemplo, cardiología, pulmonología, obstetricia) para evaluar el riesgo de anestesia de tener un consentimiento debidamente informado, y conocimiento de la anestesia respecto a cómo afecta a ciertos grupos de edad (neonatos, pediatría, geriatría)
Tratamientos

Muchos procedimientos o pruebas de diagnóstico no requieren "anestesia general" y se puede realizar usando diversas formas de sedación o anestesia regional, que se pueden realizar para inducir analgesia en una región del cuerpo. Por ejemplo, la administración epidural de un anestésico local se realiza comúnmente a la madre durante el parto para reducir el dolor del parto y al mismo tiempo permitir que la madre esté despierta y activa durante el parto.
En los Estados Unidos, los anestesiólogos también pueden realizar tratamientos no quirúrgicos para el dolor (denominados analgésicos) y brindar atención a pacientes en unidades de cuidados intensivos (denominados cuidados críticos).
Entrenamiento
Los estándares internacionales para la práctica segura de la anestesia, respaldados conjuntamente por la Organización Mundial de la Salud y la Federación Mundial de Sociedades de Anestesiólogos, definen al anestesiólogo como un graduado de una escuela de medicina que ha completado una carrera reconocida a nivel nacional. Programa de formación de especialistas en anestesia. La duración y el formato de los programas de formación en anestesiología varían de un país a otro, como se indica a continuación. Un candidato debe haber completado primero la formación en la escuela de medicina para obtener un título de médico, antes de embarcarse en un programa de formación especializada de posgrado o residencia que puede durar de cuatro a nueve años. Los anestesiólogos en formación dedican este tiempo a adquirir experiencia en varias subespecialidades diferentes de anestesiología y realizan diversos exámenes avanzados de posgrado y evaluaciones de habilidades. Estos conducen a la obtención de un título de especialista al final de su formación que indica que son expertos en el campo y pueden obtener una licencia para ejercer de forma independiente.
Argentina
En Argentina, la formación especializada en el campo de la anestesiología está supervisada por la Federación Argentina de Asociaciones de Anestesia, Analgesia y Reanimación (en español, Federación Argentina de Asociaciones de Anestesia, Analgesia y Reanimación o FAAAAR). Los programas de residencia duran de cuatro a cinco años.
Australia y Nueva Zelanda
En Australia y Nueva Zelanda, la especialidad médica se conoce como anestesia o anestésicos; tenga en cuenta el extra "a" (o diptongo). La formación especializada está supervisada por el Colegio de Anestesistas de Australia y Nueva Zelanda (ANZCA), mientras que los anestesistas están representados por la Sociedad Australiana de Anestesistas y la Sociedad de Anestesistas de Nueva Zelanda. El curso de capacitación aprobado por ANZCA abarca una educación y capacitación médica prevocacional (PMET) inicial de dos años de duración, que puede incluir hasta 12 meses de capacitación en anestesia o medicina de UCI, más al menos cinco años de capacitación clínica supervisada en una capacitación aprobada. sitios. Los alumnos deben aprobar los exámenes primarios y finales, que constan de exámenes escritos (preguntas de opción múltiple y preguntas de respuesta corta) y, si aprueban los exámenes escritos, exámenes orales (viva voce).
En el examen escrito final, hay muchas preguntas de escenarios clínicos (incluida la interpretación de exámenes radiológicos, electrocardiógrafos y otras investigaciones especiales). También se presentan dos casos de pacientes reales con condiciones médicas complejas: para un examen clínico y una discusión posterior. El curso cuenta con un programa de 12 módulos como anestesia obstétrica, anestesia pediátrica, anestesia cardiotorácica y vascular, anestesia neuroquirúrgica y manejo del dolor. Los alumnos también deben completar un proyecto avanzado, como una publicación o artículo de investigación. También se someten a un curso EMAC (Manejo efectivo de crisis anestésicas) o EMST (Manejo temprano de traumatismos graves). Al finalizar la formación, los alumnos reciben el Diploma de beca y tienen derecho a utilizar la calificación de FANZCA – Miembro del Colegio de Anestesistas de Australia y Nueva Zelanda.
Brasil
En Brasil, la formación en anestesiología es supervisada por la Comisión Nacional de Residencia Médica (CNRM) y la Sociedad Brasileña de Anestesiología (SBA). Aproximadamente 650 médicos son admitidos anualmente en un programa de especialización de tres años con un límite de horas de servicio de 60 horas semanales. Los programas de residencia pueden tener lugar en centros de formación de hospitales universitarios. Estos centros de formación están acreditados por la Sociedad Brasileña de Anestesiología (SBA), u otros hospitales de referencia acreditados por el Ministerio de Salud. La mayoría de los residentes están capacitados en diferentes áreas, incluida la UCI, el manejo del dolor y las subespecialidades de anestesiología, incluidos trasplantes y pediatría. Los residentes pueden optar por seguir una mayor especialización a través de una beca posterior a la residencia, pero esto es opcional y solo se ofrece en unos pocos centros de capacitación. Para ser un anestesiólogo certificado en Brasil, los residentes deben someterse a exámenes (realizados por la SBA) durante todo el programa de residencia y al final del programa. Para ser instructor de un programa de residencia certificado por la SBA, el anestesiólogo debe tener el título superior en anestesia, en el cual el especialista se somete a una prueba de opción múltiple seguida de un examen oral realizado por una junta asignada por la sociedad nacional.
Canadá
En Canadá, la formación es supervisada por 17 universidades aprobadas por el Real Colegio de Médicos y Cirujanos de Canadá. Los programas de residencia suelen tener una duración de cinco años y constan de 1,5 años de formación en medicina general seguidos de 3,5 años de formación específica en anestesia. Canadá, al igual que Estados Unidos, utiliza un plan de estudios basado en competencias junto con un método de evaluación llamado "Actividades profesionales confiables" o "EPA" en el que se evalúa a un residente en función de su capacidad para realizar determinadas tareas específicas del campo de la anestesiología. Al finalizar un programa de residencia, el candidato debe aprobar un examen objetivo integral que consta de un componente escrito (dos trabajos de tres horas: uno con preguntas de "opción múltiple" y el otro con "preguntas de opción múltiple"; preguntas de respuesta corta) y un componente oral (una sesión de dos horas relacionada con temas sobre los aspectos clínicos de la anestesiología). No es necesario el examen de un paciente. Al finalizar la formación, el graduado en anestesia tiene derecho a convertirse en "miembro del Royal College of Physicians of Canada" y utilizar las letras posnominales "FRCPC".
Alemania
En Alemania, después de obtener el derecho a ejercer la medicina (en alemán: Aprobación), los médicos alemanes que quieran convertirse en anestesiólogos deben someterse a cinco años de formación adicional, según lo establecido por el Sociedad de Anestesiología y Medicina de Cuidados Intensivos (Deutsche Gesellschaft für Anästhesiologie und Intensivmedizin, o DGAI). Esta formación especializada consta de anestesiología, medicina de urgencias, cuidados intensivos y analgésicos, así como medicina de cuidados paliativos. Al igual que en muchos otros países, la capacitación incluye rotaciones en los quirófanos para realizar anestesia en una variedad de pacientes tratados por diversas subespecialidades quirúrgicas (por ejemplo, cirugía general, neurocirugía, procedimientos urológicos y ginecológicos invasivos), seguidas de una rotación a través de varios tratamientos intensivos. -Unidades de atención. Muchos anestesiólogos alemanes optan por completar un plan de estudios adicional en medicina de emergencia, que una vez completado les permite ser denominados Notarzt, un médico de emergencia que trabaja preclínicamente con el servicio médico de emergencia. En entornos preclínicos, el médico de urgencias cuenta con la asistencia de paramédicos.
Países Bajos
En los Países Bajos, los anestesiólogos deben completar una formación en la escuela de medicina, que dura seis años. Después de completar con éxito su formación en la escuela de medicina, comienzan una residencia de cinco años en anestesiología. En su quinto año pueden optar por dedicar el año a la investigación o especializarse en un área determinada, incluida la anestesiología general, la medicina de cuidados intensivos, la medicina del dolor y los paliativos, la anestesiología pediátrica, la anestesiología cardiotorácica, la neuroanestesiología o la anestesiología obstétrica.
Guatemala
En Guatemala, un estudiante con título de médico debe completar una residencia de seis años. Consta de cinco años de residencia y un año de práctica con un anestesista experto.
Después de la residencia, los estudiantes toman un examen realizado por la facultad de medicina de Guatemala, la Universidad de San Carlos de Guatemala (Junta Examinadora de la Facultad de Medicina) y un médico jefe que representa la atención médica. Ministerio del Gobierno de Guatemala. El examen incluye una sección escrita, una sección oral y un examen especial de habilidades y conocimientos relacionados con instrumentos anestésicos, tratamiento de emergencia, cuidados preoperatorios, cuidados postoperatorios, unidades de cuidados intensivos y analgésicos. Después de aprobar el examen, la facultad de medicina de Guatemala, la Universidad de San Carlos de Guatemala y el ministerio de salud del gobierno de Guatemala otorgan al candidato una licencia especial para practicar la anestesia, así como un diploma emitido por la Universidad de San Carlos de Guatemala otorga el título de médico con especialización en anestesia. Los anestesistas en Guatemala también están sujetos a exámenes anuales y a la participación obligatoria en seminarios anuales sobre los últimos avances en la práctica anestésica.
Hong Kong
Para obtener la calificación de anestesiólogo en Hong Kong, los médicos deben realizar un mínimo de seis años de formación de posgrado y aprobar tres exámenes profesionales. Al finalizar la formación, se otorga la beca del Colegio de Anestesiólogos de Hong Kong y, posteriormente, la beca de la Academia de Medicina de Hong Kong. Los anestesiólogos en ejercicio deben inscribirse en el registro de especialistas del Consejo Médico de Hong Kong y, por lo tanto, están sujetos a la regulación del Consejo Médico.
Italia
En Italia, un graduado de la escuela de medicina debe completar una residencia acreditada de cinco años en anestesiología. La formación en anestesia está supervisada por la Sociedad Italiana de Anestesia, Analgesia, Reanimación y Cuidados Intensivos (SIAARTI).
Los países nórdicos
En Dinamarca, Finlandia, Islandia, Noruega y Suecia, los anestesiólogos' la formación es supervisada por las respectivas sociedades nacionales de anestesiología, así como por la Sociedad Escandinava de Anestesiología y Medicina de Cuidados Intensivos. En los países nórdicos, la anestesiología es la especialidad médica que se dedica a los campos de la anestesia, la medicina de cuidados intensivos, la medicina para el control del dolor y la medicina de emergencia prehospitalaria y intrahospitalaria. Los graduados de la facultad de medicina deben completar una pasantía de doce meses, seguida de un programa de residencia de cinco años. Actualmente, SSAI alberga seis programas de formación para anestesiólogos en los países nórdicos. Estos son cuidados intensivos, anestesiología pediátrica y cuidados intensivos, medicina avanzada para el dolor, medicina de cuidados críticos, medicina de emergencia crítica y anestesiología obstétrica avanzada.
Suecia
En Suecia una especialidad implica tanto anestesiología como cuidados intensivos, es decir, no se puede llegar a ser anestesista sin convertirse también en intensivista y viceversa. La Junta Sueca de Salud y Bienestar regula la especialización de los médicos en el país y define la especialidad de anestesiología y cuidados intensivos como:
“[...] caracterizado por un enfoque interprofesional y que implica
- medicina perioperatoria,
- anestesia y alivio del dolor durante los procedimientos diagnósticos y terapéuticos,
- Cuidado intensivo
- atención urgente de pacientes con enfermedades graves y lesiones,
- atención prehospitalaria incluyendo transporte y medicina para desastres, y
- manejo del dolor. ”
Un médico puede comenzar su formación como residente en anestesiología y cuidados intensivos después de obtener una licencia para ejercer la medicina, luego de una pasantía de 18 a 24 meses. El programa de residencia dura entonces al menos cinco años, sin incluir las prácticas. Véase también Residencia (medicina), Suecia.
Reino Unido
En el Reino Unido, la formación está supervisada por el Royal College of Anesthetists. Una vez finalizada la formación en la escuela de medicina, los médicos ingresan a un programa básico de dos años que consta de al menos seis rotaciones de cuatro meses en diversas especialidades médicas. Es obligatorio que todos los médicos completen un mínimo de tres meses de capacitación en medicina general y cirugía general durante este tiempo. Según el programa básico, los médicos compiten por una formación especializada.
El programa de formación en el Reino Unido consta actualmente de tres años de formación básica y cuatro años de formación superior. Antes de finalizar la formación básica, todos los alumnos deben haber aprobado el examen primario para obtener el diploma de beca del Royal College of Anesthetists (FRCA). Los estudiantes que deseen tener una doble acreditación en anestesia y medicina de cuidados intensivos pueden ingresar a la capacitación en anestesia a través del programa Acute Care Common Stem (ACCS), que dura cuatro años y consiste en experiencia en anestesia, medicina de emergencia, medicina aguda y cuidados intensivos. Los aprendices en anestesia se denominan Registradores especializados (StR) o Registradores especializados (SpR).
El Certificado de finalización de la formación (CCT) en anestesia se divide en tres niveles: Básico, intermedio y avanzado. Durante este tiempo, los médicos aprenden la anestesia aplicable a todas las especialidades quirúrgicas. El plan de estudios se centra en un formato modular, en el que los alumnos trabajan principalmente en un área especial durante un módulo, por ejemplo: anestesia cardíaca, neuroanestesia, otorrinolaringología, maxilofacial, medicina del dolor, cuidados intensivos y traumatología. Tradicionalmente (antes de la llegada del programa básico), los alumnos ingresaban en anestesia desde otras especialidades, como medicina o accidentes y emergencias. La formación especializada dura al menos siete años. Al finalizar la capacitación especializada, los médicos reciben CCT y son elegibles para ingresar en el registro de especialistas de GMC y también pueden trabajar como anestesista consultor. Un nuevo consultor en anestésicos debe haber completado un mínimo de 14 años de formación (incluidos: cinco a seis años de formación en la escuela de medicina, dos años de formación básica y siete años de formación en anestesia).
Aquellos que deseen obtener una doble acreditación (en cuidados intensivos y anestesia) deben realizar aproximadamente un año adicional de capacitación y también completar la beca de la Facultad de Medicina de Cuidados Intensivos (FFICM). Los especialistas en dolor otorgan el examen de Beca de la Facultad de Medicina del Dolor del Real Colegio de Anestesistas (FFPMRCA).
Estados Unidos
Después de la formación en la escuela de medicina, los programas de residencia en anestesiología en los Estados Unidos requieren la finalización exitosa de cuatro años de formación de residencia en un programa aprobado por ACGME para ser elegible para la certificación de la junta en la especialidad de anestesiología. Los residentes de anestesiología enfrentan múltiples exámenes durante su residencia, incluidos exámenes que abarcan fisiología, fisiopatología, farmacología y otras ciencias médicas abordadas en la facultad de medicina, junto con múltiples pruebas de conocimientos sobre anestesia que evalúan el progreso durante la residencia. Para obtener la certificación de la junta, se requiere la finalización exitosa de un examen oral y escrito de la junta después de completar la residencia.
La capacitación de residencia en los EE. UU. abarca todo el alcance de la medicina perioperatoria, incluida la evaluación médica preoperatoria, el manejo de enfermedades preexistentes en el paciente quirúrgico, soporte vital intraoperatorio, control del dolor intraoperatorio, ventilación intraoperatoria, recuperación posoperatoria, medicina de cuidados intensivos y manejo del dolor crónico y agudo. Después de la residencia, muchos anestesiólogos completan un año adicional de beca de capacitación en subespecialidades en áreas como manejo del dolor, medicina del sueño, anestesiología cardiotorácica, anestesiología pediátrica, neuroanestesiología, anestesiología regional/anestesiología ambulatoria, anestesiología obstétrica o medicina de cuidados intensivos.
El salario medio de un anestesiólogo a tiempo completo en 2021 es de aproximadamente 378 000 dólares, según Medscape.
La mayoría de los anestesiólogos en los Estados Unidos están certificados, ya sea por la Junta Estadounidense de Anestesiología (ABA) o la Junta Osteopática Estadounidense de Anestesiología (AOBA). HACER. Los anestesiólogos pueden estar certificados por la ABA. La ABA es miembro de la Junta Estadounidense de Especialidades Médicas, mientras que la AOBA pertenece a la Asociación Estadounidense de Osteopática. Ambas Juntas están reconocidas por las principales aseguradoras de EE. UU., así como por todas las ramas de los Servicios Uniformados de EE. UU. La certificación de la junta por parte de la ABA implica un examen tanto escrito como oral. La certificación AOBA requiere los mismos exámenes, además de un examen práctico en el que los médicos examinadores observan al solicitante administrando anestésicos en el quirófano.
Hay varios proveedores de anestesia no médicos que ejercen en los Estados Unidos. Estos incluyen enfermeros anestesistas registrados certificados (CRNA), asistentes de anestesiólogo (AA) y anestesiólogos dentales. Los CRNA son el único tipo de proveedor de anestesia no médico que ha presionado con éxito para lograr la capacidad de proporcionar todo tipo de anestesia para cualquier cirugía o procedimiento de forma independiente. Los AA deben trabajar bajo la supervisión de un médico anestesiólogo y los anestesiólogos dentales se limitan a los casos dentales.