Adenoma pleomórfico
El Adenoma pleomórfico (o tumor mixto benigno) es una neoplasia benigna común de las glándulas salivales caracterizada por una proliferación neoplásica de células epiteliales (ductales) junto con componentes mioepiteliales, que tiene un carácter maligno. potencialidad. Es el tipo más común de tumor de las glándulas salivales y el tumor más común de la glándula parótida. Su nombre deriva del pleomorfismo arquitectónico (apariencia variable) visto mediante microscopía óptica. También se le conoce como "tumor mixto, tipo glándula salival", que hace referencia a su origen dual a partir de elementos epiteliales y mioepiteliales en contraposición a su aspecto pleomórfico.
Presentación clínica
El tumor suele ser solitario y se presenta como una masa nodular única, firme, indolora y de crecimiento lento. Los nódulos aislados generalmente son excrecencias del nódulo principal y no una presentación multinodular. Suele ser móvil a menos que se encuentre en el paladar y puede causar atrofia de la rama mandibular cuando se localiza en la glándula parótida. Cuando se encuentra en la cola parótida, puede presentarse como una eversión del lóbulo de la oreja. Aunque se clasifica como un tumor benigno, los adenomas pleomórficos tienen la capacidad de crecer a grandes proporciones y pueden sufrir una transformación maligna, para formar carcinoma ex-adenoma pleomórfico, riesgo que aumenta con el tiempo (9,5% de probabilidad de convertirse en malignidad en 15 años). ). Aunque es "benigno", el tumor es aneuploide, puede recurrir después de la resección, invade el tejido adyacente normal y se han informado metástasis a distancia después de largos intervalos de tiempo (más de 10 años). Este tumor se presenta con mayor frecuencia en el polo inferior del lóbulo superficial de la glándula; aproximadamente el 10% de los tumores surgen en las porciones más profundas de la glándula. Ocurre con más frecuencia en mujeres que en hombres, la proporción se aproxima a 6:4. La mayoría de las lesiones se encuentran en pacientes entre la cuarta y la sexta década de la vida, con una edad promedio de aparición de aproximadamente 43 años, pero son relativamente comunes en adultos jóvenes y se sabe que ocurren en niños.
Histología
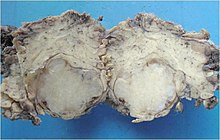

La diversidad morfológica es el rasgo más característico de esta neoplasia. Histológicamente, su apariencia es muy variable, incluso dentro de tumores individuales. Clásicamente es bifásico y se caracteriza por una mezcla de elementos epiteliales poligonales y mioepiteliales fusiformes en un estroma de fondo variable que puede ser mucoide, mixoide, cartilaginoso o hialino. Los elementos epiteliales pueden estar dispuestos en estructuras similares a conductos, láminas, grupos y/o hebras entrelazadas y consistir en células poligonales, fusiformes o estrelladas (de ahí el pleiomorfismo). Puede haber áreas de metaplasia escamosa y perlas epiteliales. El tumor no está envuelto, pero sí rodeado por una pseudocápsula fibrosa de espesor variable. El tumor se extiende a través del parénquima glandular normal en forma de pseudópodos en forma de dedos, pero esto no es un signo de transformación maligna.
El tumor a menudo muestra translocaciones cromosómicas características entre los cromosomas 3 y 8. Esto hace que el gen PLAG se yuxtaponga al gen de la beta catenina. Esto activa la vía de la catenina y conduce a una división celular inadecuada.
Diagnóstico
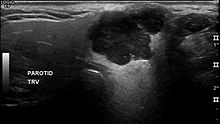
El diagnóstico de tumores de glándulas salivales utiliza tanto muestras de tejido como estudios radiográficos. Los procedimientos de muestreo de tejido incluyen aspiración con aguja fina (FNA) y biopsia con aguja gruesa (aguja más grande en comparación con la FNA). Ambos procedimientos se pueden realizar de forma ambulatoria. Las técnicas de diagnóstico por imágenes para los tumores de las glándulas salivales incluyen la ecografía, la tomografía computarizada (TC) y la resonancia magnética (IRM).
La biopsia por aspiración con aguja fina (PAAF), realizada en manos experimentadas, puede determinar si el tumor es de naturaleza maligna con una sensibilidad de alrededor del 90%. La FNA también puede distinguir un tumor salival primario de una enfermedad metastásica.
La biopsia con aguja gruesa también se puede realizar de forma ambulatoria. Es más invasivo pero más preciso en comparación con la FNA con una precisión diagnóstica superior al 97%. Además, la biopsia con aguja gruesa permite una tipificación histológica más precisa del tumor.
En cuanto a los estudios de imagen, la ecografía puede determinar y caracterizar los tumores superficiales de la parótida. Ciertos tipos de tumores de las glándulas salivales tienen ciertas características ecográficas en la ecografía. La ecografía también se utiliza con frecuencia para guiar la FNA o la biopsia con aguja gruesa.
La TC permite la visualización bilateral directa del tumor de la glándula salival y proporciona información sobre la dimensión general y la invasión del tejido. La TC es excelente para demostrar la invasión ósea. La resonancia magnética proporciona una delimitación superior de los tejidos blandos, como la invasión perineural, en comparación con la tomografía computarizada únicamente.
Tratamiento

En general, la base del tratamiento del tumor de las glándulas salivales es la resección quirúrgica. Se recomienda encarecidamente una biopsia con aguja antes de la cirugía para confirmar el diagnóstico. La técnica quirúrgica más detallada y el apoyo a la radioterapia adyuvante adicional dependen de si el tumor es maligno o benigno.
El tratamiento quirúrgico de los tumores de la glándula parótida a veces es difícil, en parte debido a la relación anatómica del nervio facial y la logia parotídea, pero también por el mayor potencial de recaída posoperatoria. Por tanto, la detección de las primeras etapas de un tumor de la glándula parótida es extremadamente importante en términos de pronóstico después de la cirugía.
Han existido varios enfoques para la cirugía del adenoma pleomórfico parotídeo a lo largo del tiempo. La enucleación del tumor (es decir, disección intracapsular), un procedimiento que era común a principios del siglo XX, hoy en día está obsoleto debido a la altísima incidencia de recurrencia. Después del momento de las enucleaciones, se recomendó tratar de forma rutinaria los adenomas pleomórficos de la glándula parótida con parotidectomía superficial o total. Estos procedimientos combinan la extirpación completa del tumor y la identificación del tronco principal del nervio facial durante la cirugía para evitar lesiones en el nervio. Sin embargo, la cirugía extensa puede causar morbilidad significativa, como el síndrome de Frey (sudor excesivo al comer) y fístula salival. Además, el resultado estético puede verse comprometido. Por lo tanto, en los últimos años se han preferido procedimientos menos invasivos en casos seleccionados, y la introducción de la neuromonitorización perioperatoria permitió la evolución de varias técnicas quirúrgicas diferentes hace unos veinte años.
Actualmente, la elección del abordaje quirúrgico para el adenoma pleomórfico de parótida se basa principalmente en el tamaño, la ubicación y la movilidad del tumor. Las principales técnicas recomendadas incluyen disección extracapsular, parotidectomía superficial parcial y parotidectomía lateral o total. Sin embargo, la experiencia del cirujano juega un papel clave en los resultados de estos distintos procedimientos. Un punto de vista importante es que los adenomas pleomórficos recurrentes pueden ocurrir después de un tiempo muy largo desde la cirugía primaria, en promedio durante 7 a 10 años, pero hasta 24 años después. Por tanto, es de suma importancia evaluar los resultados finales de estas diferentes técnicas quirúrgicas en el futuro.
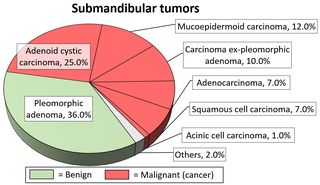
Los tumores benignos de la glándula submandibular se tratan mediante escisión simple con preservación de la rama mandibular del nervio facial, el nervio hipogloso y el nervio lingual. Otros tumores benignos de glándulas salivales menores se tratan de manera similar.
Los tumores salivales malignos generalmente requieren una resección local amplia del tumor primario. Sin embargo, si no se puede lograr una resección completa, se debe agregar radioterapia adyuvante para mejorar el control local. Este tratamiento quirúrgico tiene muchas secuelas como daño de nervios craneales, síndrome de Frey, problemas estéticos, etc.
Por lo general, alrededor del 44% de los pacientes tienen una extirpación histológica completa del tumor y esto se refiere a la tasa de supervivencia más significativa.