História da medicina
A história da medicina é tanto um estudo da medicina ao longo da história quanto um campo de estudo multidisciplinar que busca explorar e compreender as práticas médicas, tanto do passado quanto do presente, em todas as sociedades humanas.
A história da medicina é o estudo e a documentação da evolução dos tratamentos, práticas e conhecimentos médicos ao longo do tempo. Historiadores médicos muitas vezes vêm de outras áreas de estudo das humanidades, incluindo economia, ciências da saúde, sociologia e política, para entender melhor as instituições, práticas, pessoas, profissões e sistemas sociais que moldaram a medicina. Quando um período é anterior ou carece de fontes escritas sobre medicina, as informações são extraídas de fontes arqueológicas. Este campo acompanha a evolução das sociedades humanas. abordagem à saúde, doença e lesão desde a pré-história até os dias modernos, os eventos que moldam essas abordagens e seu impacto nas populações.
As primeiras tradições médicas incluem as da Babilônia, China, Egito e Índia.
A invenção do microscópio foi consequência de um melhor entendimento, durante o Renascimento. Antes do século XIX, pensava-se que o humorismo (também conhecido como humoralismo) explicava a causa da doença, mas foi gradualmente substituído pela teoria do germe da doença, levando a tratamentos eficazes e até curas para muitas doenças infecciosas. Os médicos militares desenvolveram os métodos de tratamento e cirurgia de traumas. As medidas de saúde pública foram desenvolvidas especialmente no século XIX, pois o rápido crescimento das cidades exigia medidas sanitárias sistemáticas. Centros de pesquisa avançada foram abertos no início do século 20, geralmente conectados a grandes hospitais. A metade do século XX foi caracterizada por novos tratamentos biológicos, como os antibióticos. Esses avanços, juntamente com os desenvolvimentos em química, genética e radiografia, levaram à medicina moderna. A medicina foi fortemente profissionalizada no século 20, e novas carreiras se abriram para as mulheres como enfermeiras (a partir da década de 1870) e como médicas (especialmente depois de 1970).
Medicina pré-histórica
A medicina pré-histórica é um campo de estudo focado na compreensão do uso de plantas medicinais, práticas de cura, doenças e bem-estar dos humanos antes que existissem registros escritos. Embora denominadas "medicina" pré-histórica, as práticas de saúde pré-históricas eram muito diferentes do que entendemos ser a medicina na era atual e referem-se com mais precisão a estudos e exploração de práticas de cura precoces.
Este período se estende desde o primeiro uso de ferramentas de pedra pelos primeiros humanos c. 3,3 milhões de anos atrás até o início dos sistemas de escrita e subsequente história registrada c. 5000 anos atrás.
Como as populações humanas já estiveram espalhadas pelo mundo, formando comunidades e culturas isoladas que interagiam esporadicamente, uma série de períodos arqueológicos foi desenvolvida para explicar os diferentes contextos de tecnologia, desenvolvimentos socioculturais e absorção de sistemas de escrita ao longo dos primeiros anos humanos sociedades. A medicina pré-histórica é então altamente contextualizada com o local e as pessoas em questão, criando um período de estudo não uniforme para refletir vários graus de desenvolvimento social.
Sem registros escritos, os insights sobre a medicina pré-histórica vêm indiretamente da interpretação de evidências deixadas pelos humanos pré-históricos. Um ramo disso inclui a arqueologia da medicina; uma disciplina que utiliza uma variedade de técnicas arqueológicas, desde a observação de doenças em restos humanos, fósseis de plantas, até escavações para descobrir práticas médicas. Há evidências de práticas de cura entre os neandertais e outras espécies humanas primitivas. Evidências pré-históricas do envolvimento humano com a medicina incluem a descoberta de fontes de plantas psicoativas, como cogumelos com psilocibina em c. 6000 aC Saara até cuidados dentários primitivos em c. 10.900 aC (13.000 BP) Riparo Fredian (atual Itália) e c. 7000 aC Mehrgarh (atual Paquistão).
A antropologia é outro ramo acadêmico que contribui para a compreensão da medicina pré-histórica ao revelar as relações socioculturais, o significado e a interpretação das evidências pré-históricas. A sobreposição da medicina como raiz para a cura do corpo e também como espiritual ao longo dos períodos pré-históricos destaca os múltiplos propósitos que as práticas de cura e as plantas poderiam ter. De proto-religiões a sistemas espirituais desenvolvidos, relacionamentos de humanos e entidades sobrenaturais, de deuses a xamãs, desempenharam um papel entrelaçado na medicina pré-histórica.
Medicina antiga
A história antiga abrange o tempo entre c. 3000 aC a c. 500 dC, começando com o desenvolvimento comprovado de sistemas de escrita até o fim da era clássica e o início do período pós-clássico. Esta periodização apresenta a história como se fosse a mesma em todos os lugares, no entanto, é importante notar que a sociocultura e os desenvolvimentos tecnológicos podem diferir localmente de assentamento para assentamento, bem como globalmente de uma sociedade para outra.
A medicina antiga cobre um período de tempo semelhante e apresentou uma série de teorias de cura semelhantes de todo o mundo, conectando natureza, religião e humanos dentro de ideias de fluidos e energia circulantes. Embora estudiosos e textos proeminentes detalhassem percepções médicas bem definidas, suas aplicações no mundo real foram prejudicadas pela destruição e perda de conhecimento, má comunicação, reinterpretações localizadas e subsequentes aplicações inconsistentes.
Medicina antiga da Mesopotâmia
A região da Mesopotâmia, abrangendo grande parte do atual Iraque, Kuwait, Síria, Irã e Turquia, foi dominada por uma série de civilizações, incluindo a Suméria, a mais antiga civilização conhecida na região do Crescente Fértil, ao lado dos acadianos (incluindo os assírios e babilônios). Idéias sobrepostas do que agora entendemos como medicina, ciência, magia e religião caracterizaram as primeiras práticas de cura da Mesopotâmia como um sistema híbrido de crença naturalista e sobrenatural.
Os sumérios, tendo desenvolvido um dos primeiros sistemas de escrita conhecidos no 3º milênio aC, criaram numerosas tabuletas de argila cuneiformes sobre sua civilização, incluindo relatos detalhados de prescrições de drogas, operações e exorcismos. Estes foram administrados e executados por profissionais altamente definidos, incluindo bârû (videntes), âs[h]ipu (exorcistas) e asû (médico -sacerdotes). Um exemplo de um medicamento antigo semelhante a receita apareceu em sumério durante a Terceira Dinastia de Ur (c. 2112 aC – c. 2004 aC).
Após a conquista da civilização suméria pelo Império Acadiano e o eventual colapso do império devido a uma série de fatores sociais e ambientais, a civilização babilônica começou a dominar a região. Exemplos de medicina babilônica incluem o extenso texto médico babilônico, o Manual de Diagnóstico escrito pelo ummânū, ou erudito chefe, Esagil-kin-apli de Borsippa, no meio de século 11 aC durante o reinado do rei babilônico Adad-apla-iddina (1069–1046 aC).
Este tratado médico deu grande atenção à prática do diagnóstico, prognóstico, exame físico e remédios. O texto contém uma lista de sintomas médicos e observações empíricas muitas vezes detalhadas, juntamente com regras lógicas usadas na combinação de sintomas observados no corpo de um paciente com seu diagnóstico e prognóstico. Aqui, fundamentos claramente desenvolvidos foram desenvolvidos para entender as causas de doenças e lesões, apoiados por teorias aceitas na época de elementos que podemos agora entender como causas naturais, magia sobrenatural e explicações religiosas.
Os artefatos mais conhecidos e recuperados das antigas civilizações da Mesopotâmia centram-se na neo-assíria (c. 900 - 600 aC) e na neo-babilônica (c. 600 - 500 aC), como os últimos impérios governados por governantes nativos da Mesopotâmia. Essas descobertas incluem uma enorme variedade de tabuletas de argila médica desse período, embora os danos aos documentos de argila criem grandes lacunas em nossa compreensão das práticas médicas.
Ao longo das civilizações da Mesopotâmia, há uma ampla gama de inovações médicas, incluindo práticas comprovadas de profilaxia, medidas para prevenir a propagação de doenças, relatos de derrames e conscientização sobre doenças mentais.
Medicina egípcia antiga
O Antigo Egito, uma civilização que se estendia através do rio Nilo (em partes do atual Egito, Sudão e Sudão do Sul), existiu desde sua unificação em c. 3150 AC ao seu colapso através da conquista persa em 525 aC e queda final da conquista de Alexandre, o Grande, em 332 aC.
Ao longo de dinastias únicas, eras douradas e períodos intermediários de instabilidade, os antigos egípcios desenvolveram uma tradição médica complexa, experimental e comunicativa que foi descoberta através de documentos sobreviventes, a maioria feitos de papiro, como o Kahun Gynecological Papyrus, o Edwin Smith Papyrus, o Ebers Papyrus, o London Medical Papyrus, até o grego Magical Papyri.
Heródoto descreveu os egípcios como "os mais saudáveis de todos os homens, depois dos líbios", por causa do clima seco e do notável sistema de saúde pública que possuíam. Segundo ele, "a prática da medicina é tão especializada entre eles que cada médico é um curador de uma doença e não mais." Embora a medicina egípcia, em grande medida, lidasse com o sobrenatural, ela acabou desenvolvendo um uso prático nos campos da anatomia, saúde pública e diagnósticos clínicos.
As informações médicas no papiro de Edwin Smith podem datar de 3000 AEC. Imhotep na 3ª dinastia é às vezes creditado como o fundador da antiga medicina egípcia e como o autor original do Edwin Smith Papyrus, detalhando curas, doenças e observações anatômicas. O Edwin Smith Papyrus é considerado uma cópia de vários trabalhos anteriores e foi escrito c. 1600 AEC. É um livro antigo sobre cirurgia quase completamente desprovido de pensamento mágico e descreve em detalhes requintados o exame, diagnóstico, tratamento e prognóstico de inúmeras doenças.
O Kahun Gynecological Papyrus trata as queixas das mulheres, incluindo problemas com a concepção. Trinta e quatro casos detalhando diagnóstico e tratamento sobrevivem, alguns deles de forma fragmentada. Datado de 1800 AEC, é o mais antigo texto médico sobrevivente de qualquer tipo.
Instituições médicas, conhecidas como Casas da Vida, são conhecidas por terem sido estabelecidas no antigo Egito já em 2200 AC.
O Papiro de Ebers é o texto escrito mais antigo que menciona enemas. Muitos medicamentos eram administrados por enemas e um dos muitos tipos de médicos especialistas era um Iri, o Pastor do Ânus.
O mais antigo médico conhecido também é creditado ao antigo Egito: Hesy-Ra, "Chefe dos Dentistas e Médicos" para o rei Djoser no século 27 AEC. Além disso, a mais antiga médica conhecida, Peseshet, atuou no Egito Antigo na época da 4ª dinastia. Seu título era "Senhora Supervisora das Senhoras Médicas".
Medicina chinesa antiga
As práticas médicas e de cura nas primeiras dinastias chinesas foram fortemente moldadas pela prática da medicina tradicional chinesa (MTC). Começando por volta da Dinastia Zhou, partes desse sistema foram sendo desenvolvidas e são demonstradas nos primeiros escritos sobre ervas no Clássico das Mudanças (Yi Jing) e no Clássico da Poesia (Shi Jing).
A China também desenvolveu um grande corpo de medicina tradicional. Grande parte da filosofia da medicina tradicional chinesa derivou de observações empíricas de doenças e enfermidades por médicos taoístas e reflete a crença chinesa clássica de que as experiências humanas individuais expressam princípios causativos eficazes no ambiente em todas as escalas. Esses princípios causativos, sejam materiais, essenciais ou místicos, correlacionam-se como a expressão da ordem natural do universo.
O texto fundamental da medicina chinesa é o Huangdi neijing, (ou Cânon Interno do Imperador Amarelo), escrito do século V ao século III aC. Perto do final do século II d.C., durante a dinastia Han, Zhang Zhongjing escreveu um Tratado sobre danos causados pelo frio, que contém a referência mais antiga conhecida ao Neijing Suwen. O praticante da dinastia Jin e defensor da acupuntura e moxabustão, Huangfu Mi (215–282), também cita o Imperador Amarelo em seu Jiayi jing, c. 265. Durante a dinastia Tang, o Suwen foi ampliado e revisado e agora é a melhor representação existente das raízes fundamentais da medicina tradicional chinesa. A medicina tradicional chinesa, baseada no uso de ervas medicinais, acupuntura, massagem e outras formas de terapia, é praticada na China há milhares de anos.
Medicina indiana antiga
O Atharvaveda, um texto sagrado do hinduísmo datado do início da Idade do Ferro, é um dos primeiros textos indianos a tratar da medicina. O Atharvaveda também contém prescrições de ervas para várias doenças. O uso de ervas para tratar doenças viria a formar uma grande parte do Ayurveda.
Ayurveda, significando o "conhecimento completo para uma vida longa" é outro sistema médico da Índia. Seus dois textos mais famosos pertencem às escolas de Charaka e Sushruta. Os primeiros fundamentos do Ayurveda foram construídos sobre uma síntese de práticas tradicionais de ervas, juntamente com uma adição maciça de conceituações teóricas, novas nosologias e novas terapias datadas de cerca de 600 aC em diante, e provenientes de comunidades de pensadores que incluíam o Buda e outros.
De acordo com o compêndio de Charaka, o Charakasamhita, a saúde e a doença não são predeterminadas e a vida pode ser prolongada pelo esforço humano. O compêndio de Suśruta, o Suśrutasamhitā, define o propósito da medicina de curar as doenças dos doentes, proteger os saudáveis e prolongar a vida. Ambos os antigos compêndios incluem detalhes do exame, diagnóstico, tratamento e prognóstico de numerosas doenças. O Suśrutasamhitā é notável por descrever procedimentos em várias formas de cirurgia, incluindo rinoplastia, reparo de lóbulos de orelha rasgados, litotomia perineal, cirurgia de catarata e várias outras excisões e outros procedimentos cirúrgicos. O mais notável foi a cirurgia de Susruta, especialmente a rinoplastia pela qual ele é chamado de pai da cirurgia plástica moderna. Susruta também descreveu mais de 125 instrumentos cirúrgicos em detalhes. Também notável é a propensão de Sushruta para a classificação científica: Seu tratado médico consiste em 184 capítulos, 1.120 condições listadas, incluindo lesões e doenças relacionadas ao envelhecimento e doenças mentais.
Os clássicos ayurvédicos mencionam oito ramos da medicina: kāyācikitsā (medicina interna), śalyacikitsā (cirurgia incluindo anatomia), śālākyacikitsā (doenças dos olhos, ouvidos, nariz e garganta), kaumārabhṛtya (pediatria com obstetrícia e ginecologia), bhūtavidyā (espírito e medicina psiquiátrica), agada tantra (toxicologia com tratamentos de picadas e mordidas), rasāyana (ciência do rejuvenescimento) e vājīkaraṇa (afrodisíaco e fertilidade). Além de aprendê-los, esperava-se que o estudante de Āyurveda conhecesse dez artes indispensáveis na preparação e aplicação de seus medicamentos: destilação, habilidades operacionais, culinária, horticultura, metalurgia, fabricação de açúcar, farmácia, análise e separação de minerais, composição de metais e preparação de álcalis. O ensino de vários assuntos foi feito durante a instrução de assuntos clínicos relevantes. Por exemplo, o ensino de anatomia fazia parte do ensino de cirurgia, a embriologia fazia parte do treinamento em pediatria e obstetrícia, e o conhecimento de fisiologia e patologia estava entrelaçado no ensino de todas as disciplinas clínicas. A duração normal do treinamento do aluno parece ter sido de sete anos. Mas o médico deveria continuar a aprender.
Como uma forma alternativa de medicina na Índia, a medicina Unani encontrou raízes profundas e patrocínio real durante os tempos medievais. Progrediu durante os períodos do sultanato indiano e mogol. A medicina Unani é muito próxima da Ayurveda. Ambos são baseados na teoria da presença dos elementos (na Unani, são considerados fogo, água, terra e ar) no corpo humano. Segundo os seguidores da medicina Unani, esses elementos estão presentes em diferentes fluidos e seu equilíbrio leva à saúde e seu desequilíbrio leva à doença.
Por volta do século 18 dC, a sabedoria médica sânscrita ainda dominava. Os governantes muçulmanos construíram grandes hospitais em 1595 em Hyderabad e em Delhi em 1719, e numerosos comentários sobre textos antigos foram escritos.
Medicina grega antiga
Humor
A teoria dos humores foi derivada de trabalhos médicos antigos, dominou a medicina ocidental até o século 19 e é creditada ao filósofo e cirurgião grego Galeno de Pérgamo (129–c. 216 CE). Na medicina grega, acredita-se que existam quatro humores, ou fluidos corporais ligados à doença: sangue, fleuma, bile amarela e bile negra. Os primeiros cientistas acreditavam que a comida é digerida em sangue, músculos e ossos, enquanto os humores que não eram sangue eram então formados por materiais indigeríveis que sobraram. Um excesso ou falta de qualquer um dos quatro humores é teorizado para causar um desequilíbrio que resulta em doença; a declaração acima mencionada foi levantada por fontes anteriores a Hipócrates. Hipócrates (c. 400 aC) deduziu que as quatro estações do ano e as quatro idades do homem que afetam o corpo em relação aos humores. As quatro idades do homem são infância, juventude, idade avançada e velhice. Os quatro humores associados às quatro estações são bílis negra – outono, bílis amarela – verão, fleuma – inverno e sangue – primavera.
Em De temperamentis, Galeno ligou o que chamou de temperamentos, ou características de personalidade, à mistura natural de humores de uma pessoa. Disse também que o melhor lugar para verificar o equilíbrio dos temperamentos era na palma da mão. Uma pessoa considerada fleumática é considerada introvertida, de temperamento equilibrado, calma e pacífica. Essa pessoa teria um excesso de catarro, que é descrito como uma substância viscosa ou mucosa. Da mesma forma, um temperamento melancólico relacionado a ser mal-humorado, ansioso, deprimido, introvertido e pessimista. Um temperamento melancólico é causado por um excesso de bile negra, que é sedimentar e de cor escura. Ser extrovertido, falante, descontraído, despreocupado e sociável coincide com um temperamento sanguíneo, que está ligado ao excesso de sangue. Finalmente, um temperamento colérico está relacionado com o excesso de bile amarela, que na verdade é de cor vermelha e tem textura de espuma; está associado a ser agressivo, excitável, impulsivo e também extrovertido.
Existem inúmeras maneiras de tratar uma desproporção dos humores. Por exemplo, se alguém suspeitasse de ter muito sangue, o médico realizaria a sangria como tratamento. Da mesma forma, se uma pessoa com muito catarro se sentir melhor depois de expectorar, e alguém com muita bile amarela purgar. Outro fator a ser considerado no equilíbrio dos humores é a qualidade do ar em que se reside, como o clima e a altitude. Além disso, o padrão de comida e bebida, equilíbrio entre sono e vigília, exercício e repouso, retenção e evacuação são importantes. Humores como raiva, tristeza, alegria e amor podem afetar o equilíbrio. Naquela época, a importância do equilíbrio era demonstrada pelo fato de que as mulheres perdem sangue mensalmente durante a menstruação e têm menos ocorrência de gota, artrite e epilepsia do que os homens. Galeno também levantou a hipótese de que existem três faculdades. A faculdade natural afeta o crescimento e a reprodução e é produzida no fígado. A faculdade animal ou vital controla a respiração e a emoção, vindo do coração. No cérebro, a faculdade psíquica comanda os sentidos e o pensamento. A estrutura das funções corporais também está relacionada aos humores. Os médicos gregos entendiam que a comida era cozida no estômago; é aqui que os nutrientes são extraídos. Os melhores, mais potentes e puros nutrientes dos alimentos são reservados para o sangue, que é produzido no fígado e levado pelas veias aos órgãos. O sangue enriquecido com pneuma, que significa vento ou respiração, é transportado pelas artérias. O caminho que o sangue percorre é o seguinte: o sangue venoso passa pela veia cava e é levado para o ventrículo direito do coração; então, a artéria pulmonar o leva até os pulmões. Mais tarde, a veia pulmonar mistura o ar dos pulmões com o sangue para formar o sangue arterial, que tem diferentes características observáveis. Depois de deixar o fígado, metade da bile amarela produzida segue para o sangue, enquanto a outra metade segue para a vesícula biliar. Da mesma forma, metade da bile negra produzida se mistura com o sangue e a outra metade é usada pelo baço.
Pessoas
Por volta de 800 aC, Homero na Ilíada dá descrições do tratamento de feridas pelos dois filhos de Asklepios, os admiráveis médicos Podaleirius e Machaon e um médico interino, Patroclus. Como Machaon está ferido e Podaleirius está em combate, Eurypylus pede a Patroclus para "cortar a ponta da flecha e lavar o sangue escuro de minha coxa com água morna e borrifar ervas calmantes com poder de curar em minha ferida".. Asklepios, como Imhotep, passou a ser associado como um deus da cura ao longo do tempo.
Templos dedicados ao deus curador Asclépio, conhecido como Asclepieia (em grego antigo: Ἀσκληπιεῖα, sing. Ἀσκληπιεῖον, Asclepieion), funcionavam como centros de aconselhamento médico, prognóstico e cura. Nesses santuários, os pacientes entravam em um estado de sonho de sono induzido conhecido como enkoimesis ( ἐγκοίμησις) não muito diferente da anestesia, na qual eles recebiam orientação da divindade em um sonho ou eram curados por cirurgia. A Asclepeia disponibilizou espaços criteriosamente controlados propícios à cura e cumpriu várias das exigências das instituições criadas para a cura. No Asclepeion de Epidauro, três grandes tábuas de mármore datadas de 350 aC preservam os nomes, histórias de casos, queixas e curas de cerca de 70 pacientes que vieram ao templo com um problema e o eliminaram ali. Algumas das curas cirúrgicas listadas, como a abertura de um abscesso abdominal ou a remoção de material estranho traumático, são realistas o suficiente para terem ocorrido, mas com o paciente em estado de enkoimesis induzido com a ajuda de substâncias soporíficas como o ópio.. Alcmaeon de Croton escreveu sobre medicina entre 500 e 450 aC. Ele argumentou que os canais ligavam os órgãos sensoriais ao cérebro, e é possível que ele tenha descoberto um tipo de canal, os nervos ópticos, por dissecação.
Hipócrates de Kos (c. 460 – c. 370 aC), considerado o "pai da medicina moderna" O Hippocratic Corpus é uma coleção de cerca de setenta obras médicas antigas da Grécia antiga fortemente associadas a Hipócrates e seus alunos. O mais famoso é que os hipocráticos inventaram o juramento de Hipócrates para os médicos. Os médicos contemporâneos fazem um juramento de ofício que inclui aspectos encontrados nas primeiras edições do Juramento de Hipócrates.
Hipócrates e seus seguidores foram os primeiros a descrever muitas doenças e condições médicas. Embora o humorismo (humoralismo) como sistema médico seja anterior à medicina grega do século V, Hipócrates e seus alunos sistematizaram o pensamento de que a doença pode ser explicada por um desequilíbrio de sangue, fleuma, bile negra e bile amarela. Hipócrates recebeu o crédito pela primeira descrição de baqueteamento digital, um importante sinal diagnóstico na doença pulmonar supurativa crônica, câncer de pulmão e doença cardíaca cianótica. Por esse motivo, os dedos em taco são às vezes chamados de "dedos hipocráticos". Hipócrates também foi o primeiro médico a descrever o rosto hipocrático em Prognóstico. Shakespeare faz uma famosa alusão a essa descrição ao escrever sobre a morte de Falstaff no Ato II, Cena III. de Henrique V. Hipócrates começou a categorizar as doenças como agudas, crônicas, endêmicas e epidêmicas e a usar termos como "exacerbação, recaída, resolução, crise, paroxismo, pico e convalescença".
O grego Galeno (c. 129–216 CE) foi um dos maiores médicos do mundo antigo, pois suas teorias dominaram todos os estudos médicos por quase 1.500 anos. Suas teorias e experimentos lançaram as bases para a medicina moderna em torno do coração e do sangue. A influência e as inovações de Galeno na medicina podem ser atribuídas aos experimentos que ele conduziu, que eram diferentes de qualquer outro experimento médico de sua época. Galeno acreditava firmemente que a dissecação médica era um dos procedimentos essenciais para entender verdadeiramente a medicina. Começou a dissecar diferentes animais anatomicamente semelhantes aos humanos, o que lhe permitiu conhecer melhor os órgãos internos e extrapolar os estudos cirúrgicos para o corpo humano. Além disso, ele realizou muitas operações audaciosas – incluindo cirurgias cerebrais e oculares – que não foram tentadas novamente por quase dois milênios. Através das dissecações e procedimentos cirúrgicos, Galeno concluiu que o sangue é capaz de circular por todo o corpo humano, e o coração é o que mais se assemelha à alma humana. Em Ars medica ("Artes da Medicina"), ele explica ainda mais as propriedades mentais em termos de misturas específicas dos órgãos corporais. Embora grande parte de seu trabalho girasse em torno da anatomia física, ele também trabalhou fortemente na fisiologia humoral.
O trabalho médico de Galeno foi considerado autoritário até a Idade Média. Ele deixou um modelo fisiológico do corpo humano que se tornou o esteio do currículo universitário de anatomia do médico medieval. Embora ele tentasse extrapolar as dissecações de animais para o modelo do corpo humano, algumas das teorias de Galeno estavam incorretas. Isso fez com que seu modelo sofresse muito de estagnação e estagnação intelectual. Os tabus gregos e romanos fizeram com que a dissecação do corpo humano fosse banida nos tempos antigos, mas na Idade Média isso mudou.
Em 1523, o livro On the Natural Faculties de Galeno foi publicado em Londres. Na década de 1530, o anatomista e médico belga Andreas Vesalius lançou um projeto para traduzir muitos dos textos gregos de Galeno para o latim. A obra mais famosa de Vesalius, De humani corporis fabrica foi muito influenciada pela escrita e forma galênicas.
Herófilo e Erasístrato
Dois grandes alexandrinos lançaram as bases para o estudo científico da anatomia e fisiologia, Herófilo de Calcedônia e Erasístrato de Ceos. Outros cirurgiões alexandrinos nos deram ligadura (hemostasia), litotomia, operações de hérnia, cirurgia oftalmológica, cirurgia plástica, métodos de redução de luxações e fraturas, traqueostomia e mandrágora como anestésico. Parte do que sabemos deles vem de Celso e Galeno de Pérgamo.
Herófilo de Calcedônia, o renomado médico alexandrino, foi um dos pioneiros da anatomia humana. Embora seu conhecimento da estrutura anatômica do corpo humano fosse vasto, ele se especializou nos aspectos da anatomia neural. Assim, sua experimentação centrou-se na composição anatômica do sistema hematovascular e nas pulsações que podem ser analisadas a partir do sistema. Além disso, a experimentação cirúrgica que ele administrou fez com que ele se tornasse muito proeminente em todo o campo da medicina, pois foi um dos primeiros médicos a iniciar a exploração e dissecação do corpo humano.
A prática proibida de dissecação humana foi suspensa durante seu tempo na comunidade escolar. Este breve momento na história da medicina grega permitiu-lhe aprofundar o estudo do cérebro, que ele acreditava ser o núcleo do sistema nervoso. Ele também distinguiu entre veias e artérias, observando que as últimas pulsam e as primeiras não. Assim, enquanto trabalhava na escola de medicina de Alexandria, Herófilo colocou a inteligência no cérebro com base em sua exploração cirúrgica do corpo e conectou o sistema nervoso ao movimento e à sensação. Além disso, ele e seu contemporâneo Erasístrato de Quios continuaram a pesquisar o papel das veias e dos nervos. Depois de realizar uma extensa pesquisa, os dois alexandrinos mapearam o curso das veias e nervos do corpo humano. Erasístrato conectou o aumento da complexidade da superfície do cérebro humano em comparação com outros animais à sua inteligência superior. Ele às vezes empregava experimentos para aprofundar sua pesquisa, uma vez pesando repetidamente um pássaro engaiolado e observando sua perda de peso entre os horários de alimentação. Em Erasístrato' Na fisiologia, o ar entra no corpo, é puxado pelos pulmões para o coração, onde é transformado em espírito vital, e então é bombeado pelas artérias por todo o corpo. Parte desse espírito vital chega ao cérebro, onde é transformado em espírito animal, que é então distribuído pelos nervos.
Medicina romana antiga
Os romanos inventaram numerosos instrumentos cirúrgicos, incluindo os primeiros instrumentos exclusivos para mulheres, bem como os usos cirúrgicos de fórceps, bisturis, cauterização, tesouras de lâmina cruzada, agulha cirúrgica, som e espéculos. Os romanos também realizavam cirurgia de catarata.
O médico do exército romano Dioscórides (c. 40–90 EC), foi um botânico grego e farmacologista. Ele escreveu a enciclopédia De Materia Medica descrevendo mais de 600 curas à base de ervas, formando uma farmacopéia influente que foi amplamente utilizada nos 1.500 anos seguintes.
Os primeiros cristãos do Império Romano incorporaram a medicina em sua teologia, práticas rituais e metáforas.
Medicina pós-clássica
Oriente Médio
Lugares
Medicina bizantina
A medicina bizantina engloba as práticas médicas comuns do Império Bizantino de cerca de 400 dC a 1453 dC. A medicina bizantina foi notável por construir sobre a base de conhecimento desenvolvida por seus predecessores greco-romanos. Ao preservar as práticas médicas da antiguidade, a medicina bizantina influenciou a medicina islâmica, bem como promoveu o renascimento ocidental da medicina durante o Renascimento.
Os médicos bizantinos frequentemente compilavam e padronizavam o conhecimento médico em livros didáticos. Seus registros tendiam a incluir explicações diagnósticas e desenhos técnicos. O Compêndio Médico em Sete Livros, escrito pelo importante médico Paulo de Egina, sobreviveu como uma fonte particularmente completa de conhecimento médico. Este compêndio, escrito no final do século VII, permaneceu em uso como livro-texto padrão pelos 800 anos seguintes.
A antiguidade tardia inaugurou uma revolução na ciência médica, e os registros históricos frequentemente mencionam hospitais civis (embora a medicina do campo de batalha e a triagem em tempo de guerra tenham sido registradas bem antes da Roma Imperial). Constantinopla destacou-se como um centro de medicina durante a Idade Média, que foi auxiliado por sua localização encruzilhada, riqueza e conhecimento acumulado.
O primeiro exemplo conhecido de separação de gêmeos siameses ocorreu no Império Bizantino no século X. O próximo exemplo de separação de gêmeos siameses será registrado pela primeira vez muitos séculos depois na Alemanha em 1689.
Os vizinhos do Império Bizantino, o Império Sassânida Persa, também fizeram suas contribuições notáveis principalmente com o estabelecimento da Academia de Gondeshapur, que foi "o centro médico mais importante do mundo antigo durante o século VI e 7º séculos." Além disso, Cyril Elgood, médico britânico e historiador da medicina na Pérsia, comentou que, graças a centros médicos como a Academia de Gondeshapur, "em grande parte, o crédito por todo o sistema hospitalar deve ser dado à Pérsia.."
Medicina Islâmica
A civilização islâmica alcançou a primazia na ciência médica, pois seus médicos contribuíram significativamente para o campo da medicina, incluindo anatomia, oftalmologia, farmacologia, farmácia, fisiologia e cirurgia. A contribuição da civilização islâmica para esses campos da medicina foi um processo gradual que levou centenas de anos. Durante a época da primeira grande dinastia muçulmana, o Califado Omíada (661-750 dC), esses campos estavam em seus estágios iniciais de desenvolvimento e não houve muito progresso. Uma razão para o avanço limitado na medicina durante o Califado Omíada foi o foco do Califado na expansão após a morte do Profeta Muhammad (632 EC). A aposta no expansionismo redirecionou recursos de outras áreas, como a medicina. A prioridade sobre esses fatores levou uma grande parcela da população a acreditar que Deus proverá a cura para suas doenças e enfermidades por causa da atenção à espiritualidade.
Havia também muitas outras áreas de interesse durante esse período antes de haver um interesse crescente no campo da medicina. Abd al-Malik ibn Marwan, o quinto califa dos omíadas, desenvolveu a administração governamental, adotou o árabe como língua principal e concentrou-se em muitas outras áreas. No entanto, esse crescente interesse pela medicina islâmica cresceu significativamente quando o califado abássida (750-1258 dC) derrubou o califado omíada em 750 dC. Essa mudança na dinastia do califado omíada para o califado abássida serviu como um ponto de virada para os desenvolvimentos científicos e médicos. Um grande contribuinte para isso é porque, sob o domínio abássida, houve uma grande parte do legado grego que foi transmitido para o árabe, que até então era a língua principal das nações islâmicas. Por causa disso, muitos médicos islâmicos foram fortemente influenciados pelos trabalhos de estudiosos gregos de Alexandria e do Egito e foram capazes de expandir ainda mais esses textos para produzir novos conhecimentos médicos. Este período de tempo também é conhecido como a Idade de Ouro Islâmica, onde houve um período de desenvolvimento para o desenvolvimento e florescimento da tecnologia, comércio e ciências, incluindo a medicina. Além disso, durante esse período, a criação do primeiro Hospital Islâmico em 805 EC pelo califa abássida Harun al-Rashid em Bagdá foi relatada como um evento glorioso da Era de Ouro. Este hospital em Bagdá contribuiu imensamente para o sucesso de Bagdá e também forneceu oportunidades educacionais para médicos islâmicos. Durante a Era de Ouro Islâmica, houve muitos médicos islâmicos famosos que abriram caminho para avanços e entendimentos médicos. Muhammad ibn Zakariya al-Razi (965-1040 dC), às vezes referido como o pai da ótica moderna, é o autor do monumental Livro da ótica e também era conhecido por seu trabalho em diferenciar a varíola do sarampo. No entanto, isso não seria possível sem a influência das mais diversas áreas do mundo que influenciaram os árabes.
Os árabes foram influenciados pelas antigas práticas médicas indianas, persas, gregas, romanas e bizantinas, e os ajudaram a se desenvolver ainda mais.Galen & Hipócrates eram autoridades preeminentes. A tradução de 129 das obras de Galeno para o árabe pelo nestoriano Christian Hunayn ibn Ishaq e seus assistentes, e em particular a insistência de Galeno em uma abordagem sistemática racional da medicina, estabeleceu o modelo para a medicina islâmica, que rapidamente espalharam-se por todo o Império Árabe. Seus médicos mais famosos incluíam os polímatas persas Muhammad ibn Zakarīya al-Rāzi e Avicena, que escreveram mais de 40 obras sobre saúde, medicina e bem-estar. Seguindo as orientações da Grécia e de Roma, os estudiosos islâmicos mantiveram a arte e a ciência da medicina vivas e avançando. O polímata persa Avicena também foi chamado de "pai da medicina". Ele escreveu O Cânone da Medicina, que se tornou um texto médico padrão em muitas universidades da Europa medieval, considerado um dos livros mais famosos da história da medicina. O Cânone da Medicina apresenta uma visão geral do conhecimento médico contemporâneo do mundo islâmico medieval, que foi influenciado por tradições anteriores, incluindo medicina greco-romana (particularmente Galeno), medicina persa, medicina chinesa e medicina indiana. O médico persa al-Rāzi foi um dos primeiros a questionar a teoria grega do humorismo, que, no entanto, permaneceu influente tanto na medicina ocidental medieval quanto na medicina islâmica medieval. Alguns volumes da obra de al-Rāzi Al-Mansuri, nomeadamente "Sobre a cirurgia" e "Um livro geral sobre terapia", tornou-se parte do currículo médico nas universidades europeias. Além disso, ele foi descrito como um médico, o pai da pediatria e um pioneiro da oftalmologia. Por exemplo, ele foi o primeiro a reconhecer a reação da pupila do olho à luz.
Além das contribuições para a compreensão da anatomia humana pela humanidade, os cientistas e estudiosos islâmicos, especificamente os médicos, desempenharam um papel inestimável no desenvolvimento do sistema hospitalar moderno, criando as bases sobre as quais os profissionais médicos mais contemporâneos construiriam modelos de sistemas de saúde pública na Europa e em outros lugares. Durante a época do império safávida (séculos 16 a 18) no Irã e do império mogol (séculos 16 a 19) na Índia, os estudiosos muçulmanos transformaram radicalmente a instituição do hospital, criando um ambiente em que o conhecimento médico da época se desenvolvia rapidamente. poderia ser passado entre alunos e professores de uma ampla gama de culturas. Havia duas escolas principais de pensamento com atendimento ao paciente na época. Estes incluíram a fisiologia humoral dos persas e a prática ayurvédica. Depois que essas teorias foram traduzidas do sânscrito para o persa e vice-versa, os hospitais puderam ter uma mistura de cultura e técnicas. Isso permitiu um senso de medicina colaborativa. Hospitais tornaram-se cada vez mais comuns durante este período, já que patronos ricos os fundavam. Muitos recursos que ainda estão em uso hoje, como ênfase na higiene, equipe totalmente dedicada ao cuidado dos pacientes e separação de pacientes individuais uns dos outros, foram desenvolvidos em hospitais islâmicos muito antes de entrarem em prática na Europa. Na época, os aspectos de atendimento ao paciente dos hospitais na Europa não haviam surtido efeito. Os hospitais europeus eram locais de religião, e não instituições de ciência. Como foi o caso de grande parte do trabalho científico feito por estudiosos islâmicos, muitos desses novos desenvolvimentos na prática médica foram transmitidos às culturas européias centenas de anos depois de terem sido usados por muito tempo em todo o mundo islâmico. Embora os cientistas islâmicos tenham sido responsáveis por descobrir muito do conhecimento que permite que o sistema hospitalar funcione com segurança hoje, os estudiosos europeus que desenvolveram esse trabalho ainda recebem a maior parte do crédito historicamente.
Antes do desenvolvimento das práticas médicas científicas nos impérios islâmicos, a assistência médica era realizada principalmente por figuras religiosas, como padres. Sem uma compreensão profunda de como as doenças infecciosas funcionavam e por que a doença se espalhava de pessoa para pessoa, essas primeiras tentativas de cuidar dos doentes e feridos geralmente faziam mais mal do que bem. Ao contrário, com o desenvolvimento de práticas novas e mais seguras por estudiosos islâmicos e médicos em hospitais árabes, idéias vitais para o cuidado efetivo dos pacientes foram desenvolvidas, aprendidas e amplamente transmitidas. Os hospitais desenvolveram novos "conceitos e estruturas" que ainda estão em uso hoje: enfermarias separadas para pacientes masculinos e femininos, farmácias, manutenção de registros médicos e saneamento e higiene pessoal e institucional. Grande parte desse conhecimento foi registrado e transmitido por meio de textos médicos islâmicos, muitos dos quais foram levados para a Europa e traduzidos para uso dos médicos europeus. O Tasrif, escrito pelo cirurgião Abu Al-Qasim Al-Zahrawi, foi traduzido para o latim; tornou-se um dos textos médicos mais importantes nas universidades europeias durante a Idade Média e continha informações úteis sobre técnicas cirúrgicas e disseminação de infecções bacterianas.
O hospital era uma instituição típica incluída na maioria das cidades muçulmanas e, embora muitas vezes estivessem fisicamente ligados a instituições religiosas, não eram eles próprios locais de prática religiosa. Em vez disso, eles serviram como instalações nas quais a educação e a inovação científica poderiam florescer. Se tivessem locais de culto, eram secundários ao lado médico do hospital. Hospitais islâmicos, juntamente com observatórios usados para ciência astronômica, foram alguns dos pontos de troca mais importantes para a disseminação do conhecimento científico. Sem dúvida, o sistema hospitalar desenvolvido no mundo islâmico desempenhou um papel inestimável na criação e evolução dos hospitais que conhecemos como sociedade e dos quais dependemos hoje.
Europa
Depois de 400 EC, o estudo e a prática da medicina no Império Romano do Ocidente entraram em profundo declínio. Os serviços médicos eram prestados, especialmente para os pobres, nos milhares de hospitais monásticos que surgiram em toda a Europa, mas os cuidados eram rudimentares e principalmente paliativos. A maioria dos escritos de Galeno e Hipócrates foram perdidos para o Ocidente, com os resumos e compêndios de Santo Isidoro de Sevilha sendo o principal canal de transmissão das idéias médicas gregas. O renascimento carolíngio trouxe maior contato com Bizâncio e uma maior consciência da medicina antiga, mas apenas com o renascimento do século XII e as novas traduções vindas de fontes muçulmanas e judaicas na Espanha, e a inundação de recursos do século XV após a queda de Constantinopla o Ocidente recuperou totalmente seu conhecimento da antiguidade clássica.
Os tabus gregos e romanos significavam que a dissecação era geralmente proibida nos tempos antigos, mas na Idade Média isso mudou: professores e estudantes de medicina em Bolonha começaram a abrir corpos humanos, e Mondino de Luzzi (c. 1275–1326) produziu o primeiro livro de anatomia conhecido baseado na dissecação humana.
Wallis identifica uma hierarquia de prestígio com médicos formados em universidades no topo, seguidos por cirurgiões instruídos; cirurgiões treinados; cirurgiões barbeiros; especialistas itinerantes, como dentistas e oculistas; empírica; e parteiras.
Instituições
As primeiras escolas médicas foram abertas no século IX, principalmente a Schola Medica Salernitana em Salerno, no sul da Itália. As influências cosmopolitas de fontes gregas, latinas, árabes e hebraicas deram-lhe uma reputação internacional como a cidade de Hipócrates. Estudantes de famílias ricas vinham para três anos de estudos preliminares e cinco de estudos médicos. A medicina, seguindo as leis de Federico II, que fundou em 1224 a universidade e melhorou a Schola Salernitana, no período entre 1200 e 1400, teve na Sicília (a chamada Idade Média siciliana) um desenvolvimento particular tanto para criar uma verdadeira escola de medicina judaica.
Como resultado, após exame legal, foi conferido a uma siciliana judia, Virdimura, esposa de outro médico Pasquale de Catania, o registro histórico de antes de mulher oficialmente habilitada para o exercício da profissão médica.
Na Universidade de Bolonha, a formação de médicos começou em 1219. A cidade italiana atraiu estudantes de toda a Europa. Taddeo Alderotti construiu uma tradição de educação médica que estabeleceu as características da medicina erudita italiana e foi copiada por escolas médicas em outros lugares. Turisanus (falecido em 1320) foi seu aluno.
A Universidade de Pádua foi fundada por volta de 1220 por paralisações da Universidade de Bolonha e começou a ensinar medicina em 1222. Ela desempenhou um papel importante na identificação e tratamento de doenças e enfermidades, especializando-se em autópsias e no funcionamento interno do corpo. A partir de 1595, o famoso teatro anatômico de Pádua atraiu artistas e cientistas que estudavam o corpo humano durante as dissecações públicas. O estudo intensivo de Galeno levou a críticas de Galeno modeladas em sua própria escrita, como no primeiro livro de De humani corporis fabrica de Vesalius. Andreas Vesalius ocupou a cadeira de Cirurgia e Anatomia (explicator chirurgiae) e em 1543 publicou suas descobertas anatômicas em De Humani Corporis Fabrica. Ele retratou o corpo humano como um sistema interdependente de agrupamentos de órgãos. O livro despertou grande interesse público em dissecações e fez com que muitas outras cidades europeias estabelecessem teatros anatômicos.
Por volta do século XIII, a escola de medicina em Montpellier começou a eclipsar a escola salernitana. No século 12, universidades foram fundadas na Itália, França e Inglaterra, que logo desenvolveram escolas de medicina. A Universidade de Montpellier, na França, e a Universidade de Pádua e a Universidade de Bolonha, na Itália, eram escolas líderes. Quase todo o aprendizado veio de palestras e leituras de Hipócrates, Galeno, Avicena e Aristóteles. Nos séculos posteriores, a importância das universidades fundadas no final da Idade Média aumentou gradualmente, por ex. Charles University em Praga (fundada em 1348), Jagiellonian University em Cracóvia (1364), University of Vienna (1365), Heidelberg University (1386) e University of Greifswald (1456).
Pessoas
Mulheres
Em 1376, na Sicília, foi historicamente dado, em relação às leis de Federico II que previam um exame com incumbência régia de físicos, a primeira habilitação para o exercício da medicina a uma mulher, Virdimura uma judia mulher de Catania, cujo documento é preservado em Palermo para os arquivos nacionais italianos.
Primeira medicina moderna
Lugares
Inglaterra
Na Inglaterra, havia apenas três pequenos hospitais depois de 1550. Pelling e Webster estimam que em Londres no período de 1580 a 1600, de uma população de quase 200.000 pessoas, havia cerca de 500 médicos. Enfermeiras e parteiras não estão incluídas. Havia cerca de 50 médicos, 100 cirurgiões licenciados, 100 boticários e 250 médicos não licenciados adicionais. Na última categoria cerca de 25% eram mulheres. Em toda a Inglaterra - e de fato em todo o mundo - a grande maioria das pessoas nas cidades, vilas ou campos dependia de cuidados médicos de amadores locais sem treinamento profissional, mas com reputação de curandeiros sábios que podiam diagnosticar problemas e aconselhar os doentes sobre o que fazer. fazer - e talvez consertar ossos quebrados, arrancar um dente, dar algumas ervas ou poções tradicionais ou fazer um pouco de mágica para curar o que os aflige.
Pessoas
Europa
O Renascimento trouxe um intenso foco na erudição para a Europa cristã. Surgiu um grande esforço para traduzir os trabalhos científicos árabes e gregos para o latim. Os europeus gradualmente se tornaram especialistas não apenas nos escritos antigos dos romanos e gregos, mas também nos escritos contemporâneos de cientistas islâmicos. Durante os últimos séculos do Renascimento, houve um aumento na investigação experimental, particularmente no campo da dissecação e exame corporal, avançando assim nosso conhecimento da anatomia humana.
Ideias
- Animalcules: Em 1677, Antonie van Leeuwenhoek identificou "animalcules", que agora conhecemos como microrganismos, dentro de seu artigo "letter no protozoário".
- Circulação sanguínea: Em 1628 o médico inglês William Harvey fez uma descoberta inovadora quando ele descreveu corretamente a circulação do sangue em seu Exercitatio Anatomica de Motu Cordis et Sanguinis in Animalibus. Antes desta vez o manual mais útil em medicina usado tanto por estudantes e médicos especializados foi Dioscorides' De Materia Medica, uma farmacopeia.
Invenções
- Microscópios: As bactérias e os protistas foram observados pela primeira vez com um microscópio por Antonie van Leeuwenhoek em 1676, iniciando o campo científico da microbiologia.
Instituições
Na Universidade de Bolonha, o currículo foi revisado e reforçado em 1560-1590. Um professor representativo foi Julius Caesar Aranzi (Arantius) (1530–1589). Ele se tornou professor de anatomia e cirurgia na Universidade de Bolonha em 1556, onde estabeleceu a anatomia como um dos principais ramos da medicina pela primeira vez. Aranzi combinou anatomia com uma descrição de processos patológicos, baseado principalmente em sua própria pesquisa, Galeno, e no trabalho de seus contemporâneos italianos. Aranzi descobriu os 'Nódulos de Aranzio' nas válvulas semilunares do coração e escreveu a primeira descrição dos músculos levantador da pálpebra superior e coracobraquial. Seus livros (em latim) cobriam técnicas cirúrgicas para muitas condições, incluindo hidrocefalia, pólipo nasal, bócio e tumores até fimose, ascite, hemorróidas, abscesso anal e fístulas.
Pessoas
Mulheres
As mulheres católicas desempenharam papéis importantes na saúde e na cura na Europa medieval e no início da era moderna. A vida de freira era um papel de prestígio; famílias ricas forneciam dotes para suas filhas, e estas financiavam os conventos, enquanto as freiras cuidavam gratuitamente dos pobres.
As elites católicas forneciam serviços hospitalares por causa de sua teologia da salvação de que as boas obras eram o caminho para o céu. Os reformadores protestantes rejeitaram a noção de que homens ricos poderiam ganhar a graça de Deus por meio de boas obras - e assim escapar do purgatório - fornecendo doações em dinheiro para instituições de caridade. Eles também rejeitaram a ideia católica de que os pobres pacientes ganharam graça e salvação por meio de seu sofrimento. Os protestantes geralmente fechavam todos os conventos e a maioria dos hospitais, mandando as mulheres para casa para se tornarem donas de casa, muitas vezes contra sua vontade. Por outro lado, as autoridades locais reconheceram o valor público dos hospitais, e alguns continuaram em terras protestantes, mas sem monges ou freiras e sob o controle dos governos locais.
Em Londres, a coroa permitiu que dois hospitais continuassem seu trabalho de caridade, sob o controle não religioso das autoridades municipais. Os conventos foram todos fechados, mas Harkness descobre que as mulheres - algumas delas ex-freiras - faziam parte de um novo sistema que prestava serviços médicos essenciais a pessoas fora de sua família. Eram empregados de paróquias e hospitais, bem como de famílias particulares, e prestavam cuidados de enfermagem, bem como alguns serviços médicos, farmacêuticos e cirúrgicos.
Enquanto isso, em terras católicas como a França, famílias ricas continuaram a financiar conventos e mosteiros e matricularam suas filhas como freiras que ofereciam serviços de saúde gratuitos aos pobres. A enfermagem era um papel religioso para a enfermeira e havia pouco apelo para a ciência.
Ásia
No século XVIII, durante a dinastia Qing, houve uma proliferação de livros populares, bem como enciclopédias mais avançadas sobre medicina tradicional. Os missionários jesuítas introduziram a ciência e a medicina ocidentais na corte real, embora os médicos chineses os ignorassem.
Europa
Eventos
Iluminismo na Europa
Durante o Iluminismo, no século 18, a ciência era muito apreciada e os médicos elevaram seu status social tornando-se mais científicos. O campo da saúde estava lotado de barbeiros-cirurgiões, boticários, parteiras, traficantes de drogas e charlatães autodidatas.
Em toda a Europa, as escolas de medicina se baseavam principalmente em palestras e leituras. O aluno do último ano teria experiência clínica limitada ao seguir o professor pelas enfermarias. O trabalho de laboratório era incomum e as dissecações raramente eram feitas por causa das restrições legais aos cadáveres. A maioria das escolas era pequena e apenas Edimburgo, na Escócia, com 11.000 ex-alunos, produziu um grande número de graduados.
Lugares
Espanha e o Império Espanhol
No Império Espanhol, a capital do vice-reinado da Cidade do México era um local de treinamento médico para médicos e a criação de hospitais. A doença epidêmica dizimou as populações indígenas a partir da conquista espanhola do império asteca no início do século XVI, quando um auxiliar negro nas forças armadas do conquistador Hernán Cortés, com um caso ativo de varíola, desencadeou uma epidemia de terras virgens entre os povos indígenas, Aliados e inimigos espanhóis. O imperador asteca Cuitlahuac morreu de varíola. A doença também foi um fator significativo na conquista espanhola em outros lugares.
A educação médica instituída na Real e Pontifícia Universidade do México atendeu principalmente às necessidades das elites urbanas. Homens e mulheres curandeiros ou praticantes leigos, atendiam às mazelas das classes populares. A coroa espanhola começou a regulamentar a profissão médica apenas alguns anos após a conquista, estabelecendo o Tribunal Real do Protomedicato, um conselho para licenciar pessoal médico em 1527. O licenciamento tornou-se mais sistemático depois de 1646 com médicos, farmacêuticos, cirurgiões e sangradores exigindo uma licença antes que eles pudessem praticar publicamente. A regulamentação da prática médica pela coroa tornou-se mais geral no império espanhol.
As elites e as classes populares clamavam pela intervenção divina em crises de saúde pessoais e sociais, como a epidemia de 1737. A intervenção da Virgem de Guadalupe foi retratada em uma cena de índios mortos e moribundos, com as elites em seus joelhos rezando por sua ajuda. No final do século XVIII, a coroa começou a implementar políticas secularizantes na Península Ibérica e seu império ultramarino para controlar as doenças de forma mais sistemática e científica.
Busca Espanhola de Especiarias Medicinais
Os medicamentos botânicos também se tornaram populares durante os séculos 16, 17 e 18. Os livros farmacêuticos espanhóis da época continham receitas medicinais compostas por especiarias, ervas e outros produtos botânicos. Por exemplo, o óleo de noz-moscada foi documentado para curar doenças estomacais e o óleo de cardamomo aliviava doenças intestinais. Durante a ascensão do mercado de comércio global, especiarias e ervas, juntamente com muitos outros bens, que eram indígenas de diferentes territórios, começaram a aparecer em diferentes locais em todo o mundo. Ervas e especiarias eram especialmente populares por sua utilidade na culinária e na medicina. Como resultado dessa popularidade e aumento da demanda por especiarias, algumas áreas da Ásia, como China e Indonésia, tornaram-se centros de cultivo e comércio de especiarias. O Império Espanhol também queria se beneficiar do comércio internacional de especiarias, então eles se voltaram para suas colônias americanas.
As colônias hispano-americanas se tornaram uma área onde os espanhóis buscaram descobrir novas especiarias e receitas medicinais indígenas americanas. O Codex Florentino, um estudo de pesquisa etnográfica do século XVI na Mesoamérica pelo frade franciscano espanhol Bernardino de Sahagún, é uma importante contribuição para a história da medicina Nahua. Os espanhóis descobriram muitas especiarias e ervas novas para eles, algumas das quais eram semelhantes às especiarias asiáticas. Um médico espanhol chamado Nicolás Monardes estudou muitas das especiarias americanas que chegavam à Espanha. Ele documentou muitas das novas especiarias americanas e suas propriedades medicinais em sua pesquisa Historia medicinal de las cosas que se traen de nuestras Indias Occidentales. Por exemplo, Monardes descreve o "Long Pepper" (Pimienta luenga), encontrada nas costas dos países hoje conhecidos como Panamá e Colômbia, como uma pimenta mais saborosa, saudável e picante em comparação com a pimenta-do-reino oriental. O interesse espanhol em especiarias americanas pode ser visto pela primeira vez no comissionamento do Libellus de Medicinalibus Indorum Herbis, que era um códice hispano-americano que descrevia especiarias e ervas indígenas americanas e descrevia as formas como elas eram usadas em medicamentos naturais astecas. O códice foi encomendado no ano de 1552 por Francisco de Mendoza, filho de Antonio de Mendoza, que foi o primeiro vice-rei da Nova Espanha. Francisco de Mendoza estava interessado em estudar as propriedades dessas ervas e especiarias, para que pudesse lucrar com o comércio dessas ervas e dos remédios que poderiam ser produzidos por elas.
Francisco de Mendoza recrutou a ajuda de Monardez para estudar as medicinas tradicionais dos povos indígenas que viviam no que eram então as colônias espanholas. Monardez pesquisou esses medicamentos e realizou experimentos para descobrir as possibilidades de cultivo de especiarias e criação de remédios nas colônias espanholas. Os espanhóis transplantaram algumas ervas da Ásia, mas apenas algumas culturas estrangeiras foram cultivadas com sucesso nas colônias espanholas. Uma cultura notável trazida da Ásia e cultivada com sucesso nas colônias espanholas foi o gengibre, considerado o cultivo número 1 da Hispaniola no final do século XVI. O Império Espanhol lucrou com o cultivo de ervas e especiarias, mas também introduziu o conhecimento medicinal americano pré-colombiano na Europa. Outros europeus se inspiraram nas ações da Espanha e decidiram tentar estabelecer um sistema de transplante botânico nas colônias que eles controlavam, porém, essas tentativas subsequentes não tiveram sucesso.
Reino Unido e o Império Britânico
Em 1696 foi inaugurado o London Dispensary, a primeira clínica do Império Britânico a dispensar medicamentos a doentes pobres. A inovação demorou a pegar, mas novos dispensários foram abertos na década de 1770. Nas colônias, pequenos hospitais foram abertos na Filadélfia em 1752, em Nova York em 1771 e em Boston (Massachusetts General Hospital) em 1811.
O Guy's Hospital, o primeiro grande hospital britânico de fundação moderna, foi inaugurado em 1721 em Londres, com financiamento do empresário Thomas Guy. Foi precedido pelo Hospital de São Bartolomeu e pelo Hospital de São Tomás, ambos de fundações medievais. Em 1821, um legado de £ 200.000 por William Hunt em 1829 financiou a expansão para cem leitos adicionais no Guy's. Samuel Sharp (1709–78), cirurgião do Guy's Hospital de 1733 a 1757, era internacionalmente famoso; seu A Treatise on the Operations of Surgery (1ª ed., 1739), foi o primeiro estudo britânico focado exclusivamente na técnica operatória.
O médico inglês Thomas Percival (1740–1804) escreveu um sistema abrangente de conduta médica, Ética Médica; ou, um Código de Institutos e Preceitos, Adaptado à Conduta Profissional de Médicos e Cirurgiões (1803) que estabeleceu o padrão para muitos livros didáticos.
Medicina moderna tardia
Teoria dos germes e bacteriologia
Na década de 1830, na Itália, Agostino Bassi rastreou a muscardina, doença do bicho-da-seda, a microorganismos. Enquanto isso, na Alemanha, Theodor Schwann liderou pesquisas sobre a fermentação alcoólica por leveduras, propondo que os microrganismos vivos eram os responsáveis. Químicos importantes, como Justus von Liebig, buscando apenas explicações físico-químicas, ridicularizaram essa afirmação e alegaram que Schwann estava regredindo ao vitalismo.
Em 1847, em Viena, Ignaz Semmelweis (1818–1865), reduziu drasticamente a taxa de mortalidade de novas mães (devido à febre puerperal) ao exigir que os médicos limpassem as mãos antes de assistir ao parto, mas seus princípios foram marginalizados e atacados por profissionais pares. Naquela época, a maioria das pessoas ainda acreditava que as infecções eram causadas por odores fétidos chamados miasmas.
O cientista francês Louis Pasteur confirmou as experiências de fermentação de Schwann em 1857 e depois apoiou a hipótese de que as leveduras eram microorganismos. Além disso, ele sugeriu que tal processo também poderia explicar doenças contagiosas. Em 1860, o relatório de Pasteur sobre a fermentação bacteriana do ácido butírico motivou o colega francês Casimir Davaine a identificar uma espécie semelhante (que ele chamou de bacteridia) como o patógeno da doença mortal antraz. Outros descartaram "bactérias" como um mero subproduto da doença. O cirurgião britânico Joseph Lister, no entanto, levou essas descobertas a sério e posteriormente introduziu a antissepsia no tratamento de feridas em 1865.
O médico alemão Robert Koch, observando o relatório do colega alemão Ferdinand Cohn sobre um estágio de esporo de uma certa espécie bacteriana, traçou o ciclo de vida de Davaine bacteridia, identificou esporos, inoculou animais de laboratório com eles e reproduziu antraz - um avanço para a patologia experimental e a teoria microbiana da doença. O grupo de Pasteur acrescentou investigações ecológicas confirmando a presença de esporos. papel importante no cenário natural, enquanto Koch publicou um tratado histórico em 1878 sobre a patologia bacteriana de feridas. Em 1881, Koch relatou a descoberta do "bacilo da tuberculose", consolidando a teoria dos germes e a aclamação de Koch.
Após o início de uma epidemia de cólera em Alexandria, no Egito, duas missões médicas foram investigar e atender os doentes, uma enviada por Pasteur e a outra liderada por Koch. O grupo de Koch retornou em 1883, tendo descoberto com sucesso o patógeno da cólera. Na Alemanha, no entanto, os bacteriologistas de Koch tiveram que competir com Max von Pettenkofer, o principal proponente alemão da teoria miasmática. Pettenkofer admitiu o envolvimento casual da bactéria, mas sustentou que outros fatores ambientais eram necessários para torná-la patogênica e se opôs ao tratamento da água como um esforço mal direcionado em meio a maneiras mais importantes de melhorar a saúde pública. A enorme epidemia de cólera em Hamburgo em 1892 devastou a posição de Pettenkoffer e cedeu a saúde pública alemã à "bacteriologia de Koch".
Ao perder a rivalidade de 1883 em Alexandria, Pasteur mudou a direção da pesquisa e introduziu sua terceira vacina - vacina contra a raiva - a primeira vacina para humanos desde a de Jenner para a varíola. Doações de todo o mundo chegaram, financiando a fundação do Instituto Pasteur, o primeiro instituto biomédico do mundo, inaugurado em 1888. Junto com os bacteriologistas de Koch, o grupo de Pasteur - que preferia o termo microbiologia—levou a medicina para a nova era da "medicina científica" sobre bacteriologia e teoria dos germes. Aceito de Jakob Henle, os passos de Koch para confirmar a identidade de uma espécie. patogenicidade tornou-se famosa como "postulados de Koch". Embora seu tratamento proposto para tuberculose, a tuberculina, aparentemente tenha falhado, logo foi usado para testar a infecção pelas espécies envolvidas. Em 1905, Koch recebeu o Prêmio Nobel de Fisiologia ou Medicina e permanece conhecido como o fundador da microbiologia médica.
Enfermagem
O avanço para a profissionalização com base no conhecimento da medicina avançada foi liderado por Florence Nightingale, na Inglaterra. Ela resolveu fornecer treinamento mais avançado do que via no continente. Em Kaiserswerth, onde as primeiras escolas de enfermagem alemãs foram fundadas em 1836 por Theodor Fliedner, ela disse: "A enfermagem era nula e a higiene horrível". mas Nightingale venceu e sua Escola de Treinamento Nightingale foi inaugurada em 1860 e se tornou modelo. A solução Nightingale dependia do patrocínio de mulheres da classe alta, e elas se mostraram ansiosas para servir. A realeza se envolveu. Em 1902, a esposa do rei britânico assumiu o controle da unidade de enfermagem do exército britânico, tornou-se sua presidente e renomeou-a como Corpo de Enfermagem do Exército Real da Rainha Alexandra; quando ela morreu, a próxima rainha tornou-se presidente. Hoje seu Coronel-Chefe é Sophie, Condessa de Wessex, nora da Rainha Elizabeth II. Nos Estados Unidos, mulheres de classe média alta que já sustentavam hospitais promoviam a enfermagem. A nova profissão provou ser altamente atraente para mulheres de todas as origens, e as escolas de enfermagem foram abertas no final do século XIX. Eles logo se tornaram uma função de grandes hospitais, onde forneciam um fluxo constante de trabalhadores idealistas de baixa remuneração. A Cruz Vermelha Internacional iniciou suas operações em vários países no final do século 19, promovendo a enfermagem como uma profissão ideal para mulheres de classe média.
Métodos estatísticos
Um grande avanço na epidemiologia veio com a introdução de mapas e gráficos estatísticos. Eles permitiram uma análise cuidadosa das questões de sazonalidade em incidentes de doenças, e os mapas permitiram que as autoridades de saúde pública identificassem loci críticos para a disseminação de doenças. John Snow em Londres desenvolveu os métodos. Em 1849, ele observou que os sintomas da cólera, que já havia ceifado cerca de 500 vidas em um mês, eram vômitos e diarreia. Ele concluiu que a fonte de contaminação deve ser por ingestão, e não por inalação, como se pensava anteriormente. Foi esse insight que resultou na remoção de The Pump On Broad Street, após o que as mortes por cólera despencaram. A enfermeira inglesa Florence Nightingale foi pioneira na análise de grandes quantidades de dados estatísticos, por meio de gráficos e tabelas, sobre a condição de milhares de pacientes na Guerra da Criméia para avaliar a eficácia dos serviços hospitalares. Seus métodos se mostraram convincentes e levaram a reformas em hospitais militares e civis, geralmente com total apoio do governo.>
No final do século 19 e início do século 20, estatísticos ingleses liderados por Francis Galton, Karl Pearson e Ronald Fisher desenvolveram as ferramentas matemáticas, como correlações e testes de hipóteses, que possibilitaram análises muito mais sofisticadas de dados estatísticos.
Durante a Guerra Civil dos EUA, a Comissão Sanitária coletou enormes quantidades de dados estatísticos e abriu os problemas de armazenamento de informações para acesso rápido e busca mecânica de padrões de dados. O pioneiro foi John Shaw Billings (1838–1913). Um cirurgião sênior na guerra, Billings construiu a Biblioteca do Gabinete do Cirurgião Geral (agora a Biblioteca Nacional de Medicina), a peça central dos modernos sistemas de informação médica. Billings descobriu como analisar mecanicamente dados médicos e demográficos, transformando fatos em números e perfurando os números em cartões de papelão que podiam ser classificados e contados por máquina. Os aplicativos foram desenvolvidos por seu assistente Herman Hollerith; Hollerith inventou o sistema de cartão perfurado e classificador que dominou a manipulação de dados estatísticos até a década de 1970. A empresa de Hollerith tornou-se a International Business Machines (IBM) em 1911.
Psiquiatria
Até o século XIX, o cuidado dos loucos era em grande parte uma responsabilidade comunitária e familiar, e não médica. A grande maioria dos doentes mentais foi tratada em contextos domésticos, com apenas os mais incontroláveis ou onerosos provavelmente confinados institucionalmente. Essa situação foi transformada radicalmente a partir do final do século XVIII, quando, em meio às mudanças nas concepções culturais da loucura, surgiu um otimismo recém-encontrado na cura da loucura dentro do ambiente asilar. Cada vez mais, a loucura era percebida menos como uma condição fisiológica do que mental e moral, para a qual a resposta correta era a persuasão, destinada a inculcar contenção interna, em vez de coerção externa. Essa nova sensibilidade terapêutica, chamada de tratamento moral, foi sintetizada no desencadeamento quase mitológico dos lunáticos do Hospital Bicêtre em Paris pelo médico francês Philippe Pinel e realizada em um ambiente institucional com a fundação em 1796 do Quaker- administra o York Retreat na Inglaterra.
A partir do início do século XIX, à medida que os movimentos de reforma da loucura liderados por leigos ganhavam influência, cada vez mais governos estaduais no Ocidente estendiam sua autoridade e responsabilidade sobre os doentes mentais. Asilos de pequena escala, concebidos como instrumentos para remodelar tanto a mente quanto o comportamento dos perturbados, proliferaram nessas regiões. Na década de 1830, o tratamento moral, juntamente com o próprio asilo, tornou-se cada vez mais medicalizado e os médicos asilados começaram a estabelecer uma identidade médica distinta com o estabelecimento, na década de 1840, de associações para seus membros na França, Alemanha, Reino Unido e América, juntamente com a fundação de revistas médico-psicológicas. O otimismo médico quanto à capacidade do asilo de curar a insanidade azedou no final do século XIX, quando o crescimento da população asilada ultrapassou em muito o da população em geral. Processos de segregação institucional de longo prazo, permitindo a conceituação psiquiátrica do curso natural da doença mental, sustentavam a perspectiva de que os loucos eram uma população distinta, sujeita a patologias mentais decorrentes de causas médicas específicas. À medida que a teoria da degeneração cresceu em influência a partir de meados do século XIX, a hereditariedade foi vista como o elemento causal central na doença mental crônica e, com os sistemas nacionais de asilo superlotados e a insanidade aparentemente passando por um aumento inexorável, o foco da terapêutica psiquiátrica mudou de uma preocupação com o tratamento do indivíduo para manter a saúde racial e biológica das populações nacionais.
Emil Kraepelin (1856–1926) introduziu novas categorias médicas de doenças mentais, que acabaram entrando no uso psiquiátrico, apesar de sua base no comportamento, e não na patologia ou na causa subjacente. O choque de bala entre soldados da linha de frente expostos a bombardeio de artilharia pesada foi diagnosticado pela primeira vez por médicos do Exército britânico em 1915. Em 1916, sintomas semelhantes também foram observados em soldados não expostos a choques explosivos, levando a dúvidas se o distúrbio era físico ou psiquiátrico. Na década de 1920, a oposição surrealista à psiquiatria foi expressa em várias publicações surrealistas. Na década de 1930, várias práticas médicas controversas foram introduzidas, incluindo a indução de convulsões (por eletrochoque, insulina ou outras drogas) ou o corte de partes do cérebro (leucotomia ou lobotomia). Ambos passaram a ser amplamente utilizados pela psiquiatria, mas houve sérias preocupações e muita oposição com base na moralidade básica, efeitos nocivos ou uso indevido.
Na década de 1950, novas drogas psiquiátricas, principalmente o antipsicótico clorpromazina, foram projetadas em laboratórios e lentamente passaram a ser usadas preferencialmente. Embora muitas vezes aceito como um avanço em alguns aspectos, houve alguma oposição, devido a sérios efeitos adversos, como a discinesia tardia. Os pacientes muitas vezes se opunham à psiquiatria e recusavam ou paravam de tomar as drogas quando não estavam sob controle psiquiátrico. Houve também uma crescente oposição ao uso de hospitais psiquiátricos e tentativas de levar as pessoas de volta à comunidade em uma abordagem colaborativa de grupo liderada por usuários ("comunidades terapêuticas") não controlada pela psiquiatria. Campanhas contra a masturbação foram feitas na era vitoriana e em outros lugares. A lobotomia foi usada até a década de 1970 para tratar a esquizofrenia. Isso foi denunciado pelo movimento antipsiquiátrico na década de 1960 e posteriormente.
Mulheres
Era muito difícil para as mulheres se tornarem médicas em qualquer área antes da década de 1970. Elizabeth Blackwell se tornou a primeira mulher a estudar e praticar medicina formalmente nos Estados Unidos. Ela era uma líder na educação médica feminina. Enquanto Blackwell via a medicina como um meio de reforma social e moral, sua aluna Mary Putnam Jacobi (1842–1906) se concentrava na cura de doenças. Em um nível mais profundo de desacordo, Blackwell achava que as mulheres teriam sucesso na medicina por causa de seus valores femininos humanos, mas Jacobi acreditava que as mulheres deveriam participar como iguais aos homens em todas as especialidades médicas usando métodos, valores e percepções idênticos. Na União Soviética, embora a maioria dos médicos fossem mulheres, elas recebiam menos do que a maioria dos trabalhadores de fábrica do sexo masculino.
Ásia
Lugares
China
Finalmente, no século 19, a medicina ocidental foi introduzida em nível local por missionários médicos cristãos da London Missionary Society (Grã-Bretanha), da Igreja Metodista (Grã-Bretanha) e da Igreja Presbiteriana (EUA). Benjamin Hobson (1816–1873) em 1839, montou uma clínica Wai Ai de grande sucesso em Guangzhou, China. O Hong Kong College of Medicine for Chinese foi fundado em 1887 pela London Missionary Society, sendo seu primeiro graduado (em 1892) Sun Yat-sen, que mais tarde liderou a Revolução Chinesa (1911). O Hong Kong College of Medicine for Chinese foi o precursor da Escola de Medicina da Universidade de Hong Kong, que começou em 1911.
Devido ao costume social de homens e mulheres não ficarem próximos um do outro, as mulheres da China relutavam em ser tratadas por médicos do sexo masculino. Os missionários enviaram médicas como a Dra. Mary Hannah Fulton (1854–1927). Apoiada pelo Conselho de Missões Estrangeiras da Igreja Presbiteriana (EUA), ela fundou em 1902 a primeira faculdade de medicina para mulheres na China, a Hackett Medical College for Women, em Guangzhou.
Japão
As idéias européias da medicina moderna foram amplamente difundidas pelo mundo por missionários médicos e pela disseminação de livros didáticos. As elites japonesas abraçaram entusiasticamente a medicina ocidental após a Restauração Meiji da década de 1860. No entanto, eles foram preparados por seus conhecimentos da medicina holandesa e alemã, pois tiveram algum contato com a Europa através dos holandeses. Altamente influente foi a edição de 1765 do trabalho pioneiro de Hendrik van Deventer Nieuw Ligt ("Uma Nova Luz") sobre obstetrícia japonesa, especialmente na publicação de Katakura Kakuryo em 1799 de Sanka Hatsumo ("Iluminismo da Obstetrícia"). Um quadro de médicos japoneses começou a interagir com médicos holandeses, que introduziram a vacinação contra a varíola. Em 1820, os médicos ranpô japoneses não apenas traduziam textos médicos holandeses, mas também integravam suas leituras com diagnósticos clínicos. Esses homens se tornaram líderes da modernização da medicina em seu país. Eles romperam com as tradições japonesas de fraternidades médicas fechadas e adotaram a abordagem européia de uma comunidade aberta de colaboração baseada na experiência dos métodos científicos mais recentes.
Kitasato Shibasaburō (1853–1931) estudou bacteriologia na Alemanha com Robert Koch. Em 1891 fundou o Instituto de Doenças Infecciosas em Tóquio, que introduziu o estudo da bacteriologia no Japão. Ele e o pesquisador francês Alexandre Yersin foram para Hong Kong em 1894, onde; Kitasato confirmou a descoberta de Yersin de que a bactéria Yersinia pestis é o agente da praga. Em 1897 isolou e descreveu o organismo causador da disenteria. Ele se tornou o primeiro reitor de medicina da Universidade Keio e o primeiro presidente da Associação Médica do Japão.
Os médicos japoneses reconheceram imediatamente os valores dos Raios-X. Eles puderam comprar o equipamento localmente da Shimadzu Company, que desenvolveu, fabricou, comercializou e distribuiu máquinas de raios-X depois de 1900. O Japão não apenas adotou métodos alemães de saúde pública nas ilhas natais, mas também os implementou em suas colônias, especialmente Coréia e Taiwan, e depois de 1931 na Manchúria. Um forte investimento em saneamento resultou em um aumento dramático da expectativa de vida.
Europa
A prática da medicina mudou diante dos rápidos avanços da ciência, bem como das novas abordagens dos médicos. Os médicos do hospital começaram uma análise muito mais sistemática dos pacientes. sintomas no diagnóstico. Entre as novas técnicas mais poderosas estavam a anestesia e o desenvolvimento de salas de cirurgia anti-sépticas e assépticas. Curas eficazes foram desenvolvidas para certas doenças infecciosas endêmicas. No entanto, o declínio em muitas das doenças mais letais deveu-se mais a melhorias na saúde pública e nutrição do que a avanços na medicina.
A medicina foi revolucionada no século 19 e além pelos avanços na química, técnicas de laboratório e equipamentos. Antigas ideias de epidemiologia de doenças infecciosas foram gradualmente substituídas por avanços em bacteriologia e virologia.
A Igreja Ortodoxa Russa patrocinou sete ordens de irmãs enfermeiras no final do século XIX. Eles administraram hospitais, clínicas, asilos, farmácias e abrigos, bem como escolas de treinamento para enfermeiras. Na era soviética (1917-1991), com o fim dos patrocinadores aristocráticos, a enfermagem tornou-se uma ocupação de baixo prestígio baseada em hospitais mal conservados.
Lugares
França
Paris (França) e Viena foram os dois principais centros médicos do continente na era 1750-1914.
Nas décadas de 1770 a 1850, Paris tornou-se um centro mundial de pesquisa e ensino médico. A "Escola de Paris" enfatizou que o ensino e a pesquisa deveriam ser baseados em grandes hospitais e promoveram a profissionalização da profissão médica e a ênfase no saneamento e na saúde pública. Um grande reformador foi Jean-Antoine Chaptal (1756–1832), um médico que foi Ministro de Assuntos Internos. Ele criou o Hospital de Paris, conselhos de saúde e outros órgãos.
Louis Pasteur (1822–1895) foi um dos mais importantes fundadores da microbiologia médica. Ele é lembrado por seus avanços notáveis nas causas e prevenções de doenças. Suas descobertas reduziram a mortalidade por febre puerperal e ele criou as primeiras vacinas contra raiva e antraz. Seus experimentos apoiaram a teoria do germe da doença. Ele era mais conhecido do público em geral por inventar um método para tratar o leite e o vinho para evitar que causassem doenças, processo que veio a ser chamado de pasteurização. Ele é considerado um dos três principais fundadores da microbiologia, juntamente com Ferdinand Cohn e Robert Koch. Ele trabalhou principalmente em Paris e em 1887 fundou o Instituto Pasteur lá para perpetuar seu compromisso com a pesquisa básica e suas aplicações práticas. Assim que seu instituto foi criado, Pasteur reuniu cientistas de diversas especialidades. Os primeiros cinco departamentos foram dirigidos por Emile Duclaux (pesquisa microbiológica geral) e Charles Chamberland (pesquisa microbiana aplicada à higiene), bem como um biólogo, Ilya Ilyich Mechnikov (pesquisa microbiológica morfológica) e dois médicos, Jacques-Joseph Grancher (raiva). e Emile Roux (pesquisa técnica de micróbios). Um ano após a inauguração do Institut Pasteur, Roux criou o primeiro curso de microbiologia já ministrado no mundo, então intitulado Cours de Microbie Technique (Curso de técnicas de pesquisa microbiana). Tornou-se o modelo para vários centros de pesquisa em todo o mundo chamados "Institutos Pasteur.
Viena
A Primeira Escola de Medicina de Viena, 1750-1800, foi liderada pelo holandês Gerard van Swieten (1700-1772), que pretendia colocar a medicina em novas bases científicas - promovendo a observação clínica sem preconceitos, pesquisa botânica e química e introduzindo remédios simples, mas poderosos. Quando o Hospital Geral de Viena foi inaugurado em 1784, tornou-se imediatamente o maior hospital do mundo e os médicos adquiriram uma instalação que gradualmente se transformou no mais importante centro de pesquisa. O progresso terminou com as guerras napoleônicas e o fechamento do governo em 1819 de todos os jornais e escolas liberais; isso causou um retorno geral ao tradicionalismo e ecletismo na medicina.
Viena era a capital de um império diversificado e atraiu não apenas alemães, mas também tchecos, húngaros, judeus, poloneses e outros para suas instalações médicas de classe mundial. Depois de 1820, a Segunda Escola de Medicina de Viena surgiu com as contribuições de médicos como Carl Freiherr von Rokitansky, Josef Škoda, Ferdinand Ritter von Hebra e Ignaz Philipp Semmelweis. Ciência médica básica expandida e especialização avançada. Além disso, as primeiras clínicas de dermatologia, oftalmologia, ouvido, nariz e garganta do mundo foram fundadas em Viena. O livro-texto do oftalmologista Georg Joseph Beer (1763–1821) Lehre von den Augenkrankheiten combinou pesquisa prática e especulações filosóficas e se tornou o trabalho de referência padrão por décadas.
Berlim
Depois de 1871, Berlim, a capital do novo Império Alemão, tornou-se um importante centro de pesquisa médica. Robert Koch (1843–1910) foi um líder representativo. Tornou-se famoso por isolar o Bacillus anthracis (1877), o Bacilo da tuberculose (1882) e o Vibrio cholerae (1883) e pelo desenvolvimento da doença de Koch& #39;s postulados. Ele recebeu o Prêmio Nobel de Fisiologia ou Medicina em 1905 por suas descobertas sobre tuberculose. Koch é um dos fundadores da microbiologia, inspirando figuras importantes como Paul Ehrlich e Gerhard Domagk.
América do Norte
Eventos
Guerra Civil Americana
Na Guerra Civil Americana (1861-1865), como era típico do século 19, mais soldados morreram de doenças do que em batalha, e um número ainda maior ficou temporariamente incapacitado por ferimentos, doenças e acidentes. As condições eram precárias na Confederação, onde os médicos e suprimentos médicos eram escassos. A guerra teve um impacto dramático de longo prazo na medicina nos Estados Unidos, desde a técnica cirúrgica até hospitais, enfermagem e instalações de pesquisa. Desenvolvimento de armas - particularmente o aparecimento do Springfield Model 1861, produzido em massa e muito mais preciso do que os mosquetes, levou os generais a subestimar os riscos do tiro de rifle de longo alcance; riscos exemplificados na morte de John Sedgwick e no desastroso Pickett's Charge. Os rifles podiam quebrar os ossos, forçando a amputação e os alcances mais longos significavam que as vítimas às vezes não eram encontradas rapidamente. A evacuação dos feridos da Segunda Batalha de Bull Run levou uma semana. Como em guerras anteriores, vítimas não tratadas às vezes sobreviviam inesperadamente devido a larvas desbridando a ferida - uma observação que levou ao uso cirúrgico de larvas - ainda um método útil na ausência de antibióticos eficazes.
A higiene dos campos de treinamento e campo era ruim, especialmente no início da guerra, quando homens que raramente ficavam longe de casa eram reunidos para treinar com milhares de estranhos. Primeiro vieram as epidemias de doenças infantis como catapora, caxumba, coqueluche e, principalmente, sarampo. As operações no Sul significavam um ambiente perigoso e de novas doenças, trazendo diarréia, disenteria, febre tifoide e malária. Não havia antibióticos, então os cirurgiões prescreveram café, uísque e quinino. O mau tempo, a água ruim, o abrigo inadequado nos quartéis de inverno, o policiamento deficiente dos campos e os hospitais sujos dos campos cobraram seu preço.
Este era um cenário comum em guerras desde tempos imemoriais, e as condições enfrentadas pelo exército confederado eram ainda piores. A União respondeu construindo hospitais do exército em todos os estados. O que foi diferente na União foi o surgimento de organizadores médicos qualificados e bem financiados que tomaram medidas proativas, especialmente no muito ampliado Departamento Médico do Exército dos Estados Unidos e na Comissão Sanitária dos Estados Unidos, uma nova agência privada. Numerosas outras novas agências também visavam as necessidades médicas e morais dos soldados, incluindo a Comissão Cristã dos Estados Unidos, bem como agências privadas menores.
O Exército dos EUA aprendeu muitas lições e, em agosto de 1886, estabeleceu o Hospital Corps.
Instituições
O Hospital Johns Hopkins, fundado em 1889, deu origem a várias práticas médicas modernas, incluindo residência e rondas.
Pessoas
Cardiovascular
Grupos sanguíneos
O sistema de grupos sanguíneos ABO foi descoberto em 1901 por Karl Landsteiner na Universidade de Viena. Landsteiner experimentou em sua equipe, misturando seus vários componentes sanguíneos, e descobriu que o sangue de algumas pessoas se aglutinava (aglomerava) com outro sangue, enquanto outras não. Isso o levou a identificar três grupos sanguíneos, ABC, que mais tarde seria renomeado para ABO. O grupo sanguíneo AB menos encontrado foi descoberto mais tarde em 1902 por Alfred Von Decastello e Adriano Sturli. Em 1937, Landsteiner e Alexander S. Wiener descobriram ainda mais o fator Rh (erroneamente nomeado desde o início do pensamento de que esse grupo sanguíneo era semelhante ao encontrado em macacos rhesus) cujos antígenos determinam ainda mais a reação sanguínea entre as pessoas. Isso foi demonstrado em um estudo de caso de 1939 por Phillip Levine e Rufus Stetson, onde uma mãe que havia dado à luz recentemente reagiu ao sangue de seu parceiro, destacando o fator Rh.
Transfusão de sangue
O médico canadense Norman Bethune, M.D. desenvolveu um serviço móvel de transfusão de sangue para operações de linha de frente na Guerra Civil Espanhola (1936–1939), mas, ironicamente, ele próprio morreu de sepse.
Pacemaker
Em 1958, Arne Larsson, na Suécia, tornou-se o primeiro paciente a depender de um marca-passo cardíaco artificial. Ele morreu em 2001 aos 86 anos, tendo sobrevivido ao seu inventor, o cirurgião e 26 marcapassos.
Câncer
O tratamento do câncer tem sido desenvolvido com radioterapia, quimioterapia e oncologia cirúrgica.
Diagnóstico
A imagem de raios X foi o primeiro tipo de imagem médica e, posteriormente, a imagem ultrassônica, a tomografia computadorizada, a ressonância magnética e outros métodos de imagem tornaram-se disponíveis.
Deficiências
As próteses melhoraram com materiais leves, bem como as próteses neurais que surgiram no final do século XX.
Doenças
A terapia de reidratação oral tem sido amplamente utilizada desde a década de 1970 para tratar a cólera e outras infecções indutoras de diarreia.
Como as doenças infecciosas se tornaram menos letais e as causas mais comuns de morte nos países desenvolvidos são agora tumores e doenças cardiovasculares, essas condições receberam maior atenção na pesquisa médica.
Erradicação de doenças
Erradicação da malária
A partir da Segunda Guerra Mundial, o DDT foi usado como inseticida para combater insetos vetores portadores da malária, que era endêmica na maioria das regiões tropicais do mundo. O primeiro objetivo era proteger os soldados, mas foi amplamente adotado como um dispositivo de saúde pública. Na Libéria, por exemplo, os Estados Unidos realizaram grandes operações militares durante a guerra e o Serviço de Saúde Pública dos Estados Unidos iniciou o uso do DDT para pulverização residual interna (IRS) e como larvicida, com o objetivo de controlar a malária em Monróvia, capital da Libéria capital. No início dos anos 1950, o projeto foi expandido para aldeias próximas. Em 1953, a Organização Mundial da Saúde (OMS) lançou um programa antimalária em partes da Libéria como um projeto piloto para determinar a viabilidade da erradicação da malária na África tropical. No entanto, esses projetos encontraram uma série de dificuldades que prenunciavam o recuo geral dos esforços de erradicação da malária na África tropical em meados da década de 1960.
Pandemias
Pandemia de influenza de 1918 (1918-1920)
A pandemia de influenza de 1918 foi uma pandemia global no início do século 20 que ocorreu entre 1918 e 1920. Às vezes conhecida como gripe espanhola devido à opinião popular na época pensar que a gripe se originou na Espanha, esta pandemia causou cerca de 50 milhões de mortes ao redor do mundo. Espalhando-se no final da Primeira Guerra Mundial.
Saúde pública
As medidas de saúde pública tornaram-se particularmente importantes durante a pandemia de gripe de 1918, que matou pelo menos 50 milhões de pessoas em todo o mundo. Tornou-se um importante estudo de caso em epidemiologia. Bristow mostra que houve uma resposta de gênero dos profissionais de saúde à pandemia nos Estados Unidos. Os médicos do sexo masculino eram incapazes de curar os pacientes e eles se sentiam fracassados. As enfermeiras também viram seus pacientes morrerem, mas se orgulhavam de seu sucesso em cumprir seu papel profissional de cuidar, ministrar, confortar e aliviar as últimas horas de seus pacientes, e também ajudar as famílias dos pacientes a lidar com isso.
Pesquisa
A medicina baseada em evidências é um conceito moderno, não introduzido na literatura até a década de 1990.
Saúde sexual e reprodutiva
A revolução sexual incluiu pesquisas sobre a quebra de tabus na sexualidade humana, como os relatórios Kinsey de 1948 e 1953, a invenção da contracepção hormonal e a normalização do aborto e da homossexualidade em muitos países. O planejamento familiar promoveu uma transição demográfica na maior parte do mundo. Com ameaças de infecções sexualmente transmissíveis, especialmente o HIV, o uso de contracepção de barreira tornou-se imperativo. A luta contra o HIV melhorou os tratamentos antirretrovirais.
Fumar
O tabagismo como causa de câncer de pulmão foi pesquisado pela primeira vez na década de 1920, mas não foi amplamente apoiado por publicações até a década de 1950.
Cirurgia
A cirurgia cardíaca foi revolucionada em 1948 quando a cirurgia de coração aberto foi introduzida pela primeira vez desde 1925. Em 1954, Joseph Murray, J. Hartwell Harrison e outros realizaram o primeiro transplante de rim. Transplantes de outros órgãos, como coração, fígado e pâncreas, também foram introduzidos no final do século XX. O primeiro transplante facial parcial foi realizado em 2005 e o primeiro completo em 2010. No final do século 20, a microtecnologia foi usada para criar minúsculos dispositivos robóticos para auxiliar a microcirurgia usando microcâmeras de vídeo e fibra óptica para visualizar tecidos durante a cirurgia com práticas minimamente invasivas. A cirurgia laparoscópica foi amplamente introduzida na década de 1990. Seguiu-se a cirurgia de orifício natural.
Guerra
Revolução Mexicana (1910-1920)
Durante o século 19, guerras em grande escala foram atendidas com médicos e unidades hospitalares móveis que desenvolveram técnicas avançadas para curar ferimentos graves e controlar infecções desenfreadas em condições de campo de batalha. Durante a Revolução Mexicana (1910–1920), o general Pancho Villa organizou trens hospitalares para soldados feridos. Os vagões marcados com Servicio Sanitario ("serviço sanitário") foram reaproveitados como salas de cirurgia e áreas de recuperação, e contavam com até 40 médicos mexicanos e americanos. Soldados gravemente feridos foram levados de volta aos hospitais da base.
Primeira Guerra Mundial (1914-1918)
Milhares de soldados com cicatrizes forneceram a necessidade de próteses de membros aprimoradas e técnicas expandidas em cirurgia plástica ou cirurgia reconstrutiva. Essas práticas foram combinadas para ampliar a cirurgia estética e outras formas de cirurgia eletiva.
Período entre guerras (1918-1939)
De 1917 a 1932, a Cruz Vermelha Americana se mudou para a Europa com uma bateria de projetos de saúde infantil de longo prazo. Construiu e operou hospitais e clínicas e organizou campanhas antituberculose e antitifo. Uma alta prioridade envolvia programas de saúde infantil, como clínicas, melhores shows de bebês, playgrounds, acampamentos ao ar livre e cursos para mulheres sobre higiene infantil. Centenas de médicos, enfermeiras e profissionais do bem-estar dos EUA administraram esses programas, que visavam reformar a saúde da juventude europeia e remodelar a saúde pública e o bem-estar da Europa nos moldes americanos.
Segunda Guerra Mundial (1939-1945)
Os avanços na medicina fizeram uma diferença dramática para as tropas aliadas, enquanto os alemães e especialmente os japoneses e chineses sofriam com uma grave falta de novos medicamentos, técnicas e instalações. Harrison descobre que as chances de recuperação de um soldado de infantaria britânico gravemente ferido eram 25 vezes melhores do que na Primeira Guerra Mundial. A razão era que:
- "Em 1944 a maioria das baixas estavam recebendo tratamento dentro de horas de ferimento, devido ao aumento da mobilidade de hospitais de campo e ao uso extensivo de aviões como ambulâncias. O cuidado dos doentes e feridos também havia sido revolucionado por novas tecnologias médicas, como a imunização ativa contra o tétano, as drogas de sulfonamida e a penicilina."
Durante a Segunda Guerra Mundial, Alexis Carrel e Henry Dakin desenvolveram o método Carrel-Dakin de tratamento de feridas com irrigação, a solução de Dakin, um germicida que ajudava a prevenir a gangrena.
A Guerra estimulou o uso do raio X de Roentgen e do eletrocardiógrafo para o monitoramento das funções corporais internas. Isso foi seguido no período entre guerras pelo desenvolvimento dos primeiros agentes antibacterianos, como os antibióticos sulfa.
Pesquisa médica nazista e japonesa
A pesquisa antiética com seres humanos e a morte de pacientes com deficiências atingiram o pico durante a era nazista, com a experimentação humana nazista e Aktion T4 durante o Holocausto como os exemplos mais significativos. Muitos dos detalhes desses e eventos relacionados foram o foco da análise dos médicos. Julgamento. Posteriormente, princípios de ética médica, como o Código de Nuremberg, foram introduzidos para prevenir a recorrência de tais atrocidades. Depois de 1937, o exército japonês estabeleceu programas de guerra biológica na China. Na Unidade 731, médicos e cientistas japoneses conduziram um grande número de vivissecções e experimentos em seres humanos, principalmente vítimas chinesas.
Instituições
Organização Mundial da Saúde
A Organização Mundial da Saúde foi fundada em 1948 como uma agência das Nações Unidas para melhorar a saúde global. Na maior parte do mundo, a expectativa de vida melhorou desde então, e era de cerca de 67 anos em 2010, e bem acima de 80 anos em alguns países. A erradicação de doenças infecciosas é um esforço internacional, e várias novas vacinas foram desenvolvidas durante os anos do pós-guerra, contra infecções como sarampo, caxumba, várias cepas de influenza e vírus do papiloma humano. A conhecida vacina contra a varíola finalmente erradicou a doença na década de 1970, e a peste bovina foi erradicada em 2011. A erradicação da poliomielite está em andamento. A cultura de tecidos é importante para o desenvolvimento de vacinas. Apesar do sucesso inicial de vacinas antivirais e medicamentos antibacterianos, os medicamentos antivirais não foram introduzidos até a década de 1970. Através da OMS, a comunidade internacional desenvolveu um protocolo de resposta contra epidemias, manifestadas durante a epidemia de SARS em 2003, o vírus Influenza A subtipo H5N1 de 2004, a epidemia de vírus Ebola na África Ocidental e em diante.
Pessoas
Medicina contemporânea
Antibióticos e resistência a antibióticos
A descoberta da penicilina no século 20 por Alexander Fleming forneceu uma linha vital de defesa contra infecções bacterianas que, sem elas, muitas vezes fazem com que os pacientes sofram períodos de recuperação prolongados e chances de morte altamente aumentadas. A sua descoberta e aplicação na medicina permitiu a realização de tratamentos antes impossíveis, desde tratamentos de cancro, transplantes de órgãos, até cirurgia cardíaca aberta. Ao longo do século 20, porém, seu uso exagerado para humanos, bem como para animais que precisam deles devido às condições de pecuária intensiva, levou ao desenvolvimento de bactérias resistentes a antibióticos.
Robótica
Pandemias
O início do século 21, facilitado por extensas conexões globais, viagens internacionais e perturbações humanas sem precedentes dos sistemas ecológicos, foi definido por uma série de pandemias globais novas e contínuas do século 20.
Passado
O surto de SARS de 2002 a 2004 afetou vários países ao redor do mundo e matou centenas. Este surto deu origem a uma série de lições aprendidas com o controle de infecções virais, incluindo protocolos de sala de isolamento mais eficazes para melhores técnicas de lavagem das mãos para a equipe médica. Uma cepa mutante de SARS se desenvolveria em COVID- 19, causando a futura pandemia de COVID-19. Uma cepa significativa de gripe, o H1N1, causou outra pandemia entre 2009 e 2010. Conhecida como gripe suína, devido à sua origem indireta nos porcos, infectou mais de 700 milhões de pessoas.
Em andamento
A contínua pandemia de HIV, iniciada em 1981, infectou e levou à morte milhões de pessoas em todo o mundo. Tratamentos emergentes e aprimorados de profilaxia pré-exposição (PrEP) e profilaxia pós-exposição (PEP) que visam reduzir a propagação da doença têm se mostrado eficazes em limitar a propagação do HIV juntamente com o uso combinado de métodos sexuais seguros, educação sobre saúde sexual, agulhas programas de intercâmbio e exames de saúde sexual. Esforços para encontrar uma vacina contra o HIV estão em andamento, enquanto as desigualdades na saúde deixaram certos grupos populacionais, como mulheres trans, bem como regiões com recursos limitados, como a África subsaariana, em maior risco de contrair HIV em comparação com, por exemplo, países desenvolvidos.
O surto de COVID-19, iniciado em 2019, e a subsequente declaração da pandemia de COVID-19 pela OMS é um grande evento pandêmico no início do século XXI. Causando interrupções globais, milhões de infecções e mortes, a pandemia causou sofrimento em todas as comunidades. A pandemia também atingiu algumas das maiores organizações logísticas de bens, equipamentos médicos, profissionais médicos e militares desde a Segunda Guerra Mundial, o que destaca seu impacto de longo alcance.
Medicina personalizada
A ascensão da medicina personalizada no século 21 gerou a possibilidade de desenvolver diagnósticos e tratamentos com base nas características individuais de uma pessoa, ao invés de práticas genéricas que definiram a medicina do século 20. Áreas como sequenciamento de DNA, mapeamento genético, terapia genética, protocolos de imagem, proteômica, terapia com células-tronco e dispositivos de monitoramento de saúde sem fio são inovações crescentes que podem ajudar os profissionais médicos a ajustar o tratamento para o indivíduo.
Telemedicina
A cirurgia remota é outro desenvolvimento recente, com a operação transatlântica de Lindbergh em 2001 como um exemplo inovador.
Instituições
Pessoas
Temas na história da medicina
Racismo na medicina
O racismo tem uma longa história em como a medicina evoluiu e se estabeleceu, tanto em termos de experiência de racismo sobre pacientes, profissionais quanto em violência sistemática mais ampla dentro de instituições e sistemas médicos. Veja: racismo médico nos Estados Unidos, raça e saúde e racismo científico.
Mulheres na medicina
As mulheres sempre serviram como curandeiras e parteiras desde os tempos antigos. No entanto, a profissionalização da medicina os forçou cada vez mais à margem. À medida que os hospitais se multiplicavam, eles dependiam na Europa das ordens de freiras católicas romanas e diaconisas protestantes e anglicanas alemãs no início do século XIX. Eles foram treinados em métodos tradicionais de cuidados físicos que envolviam pouco conhecimento de medicina.
Notas explicativas
- ^ Inglaterra e País de Gales tinham nove asilos de condado e distrito em 1827 com uma capacidade média de pouco mais de 100 pacientes, mas em 1890 houve 66 tais asilos contendo, em média, 800 pacientes cada; o número total de pacientes assim confinados aumentou de 1,027 em 1827 para 74,004 em 1900. Da mesma forma, na Alemanha, entre 1852 e 1898 a população de asilo aumentou sete vezes de 11,622 para 74,087 pacientes durante um período em que a população total tinha apenas crescido em dez por cento. Na América a população de asilo tinha aumentado para quase 250.000 na véspera da Primeira Guerra Mundial.






















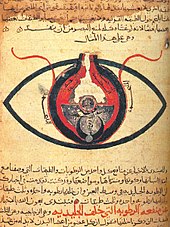

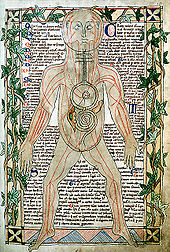




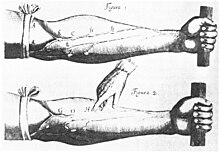













![Robert Koch (1843-1910) known for his founding, with Pasteur, of modern bacteriology, the father of medical bacteriology.[219][220], and providing proofs for the scientific basis of public health.[221]](https://upload.wikimedia.org/wikipedia/commons/thumb/8/8d/RobertKoch_cropped.jpg/128px-RobertKoch_cropped.jpg)

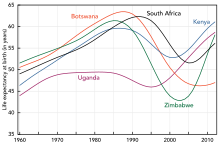

















![屠呦呦 [Tu Youyou] (1930–present) known for discovering malaria treatments.](https://upload.wikimedia.org/wikipedia/commons/thumb/a/aa/Tu_Youyou_5012-1-2015.jpg/180px-Tu_Youyou_5012-1-2015.jpg)



